Schmerzpsychologie: Effektivität im interdisziplinären Mindset
Autoren:
Julia Kaufmann, MSc
SIG Schmerzpsychologie der Swiss Pain Society
Zentrum für Schmerzmedizin ZSM Nottwil
E-Mail: julia.kaufmann@paraplegie.ch
Dr. phil. Ben Brönnimann
SIG Schmerzpsychologie der Swiss Pain Society
Psychiatrische Dienste Aargau PDAG
E-Mail: benedikt.broennimann@pdag.ch
Schmerzpsychotherapie wirkt. Sowohl bei Schmerzen mit als auch ohne medizinische Befunde. Die Auswertung wissenschaftlicher Erhebungen aus den letzten Jahrzehnten legt dies nahe.1 Die zum Teil geringen Effektstärken deuten darauf hin, dass einige Faktoren noch wenig bekannt sind, die den Impact von Schmerzpsychotherapie beeinflussen.
Keypoints
-
Der Übergang von akutem zu chronischem Schmerz verläuft fliessend. Ein schmerzpsychologisches Screening durch somatische Behandelnde kann bereits behandlungsrelevante Hinweise auf Chronifizierungsprozesse geben.
-
Schmerzpsychologie spielt auch in der fachärztlichen Praxis in der Behandlung chronisch Schmerzbetroffener eine grosse Rolle: z.B. Passung der Patient*innen-Erwartung mit dem Behandlungs- Angebot, Positivität gegenüber Betroffenen und genügend Zeit für das Patient*innengespräch und Rückfragen.
-
Die frühzeitige Berücksichtigung schmerzpsychologischer Aspekte somatischer Behandelnder kann den Weg für eine interdisziplinäre Zusammenarbeit mit Betroffenen, Fachtherapeut*innen und Schmerzpsychotherapeut*innen ebnen.
-
Schmerzpsychotherapie hat ein sehr breites Angebot, ist frühzeitig zu berücksichtigen und ist individuell zuzuschneiden. Schmerzpsychotherapie anerkennt nebst dem Wunsch nach Schmerzfreiheit weitere Therapiezielvariablen (z.B. Relaxationsfähigkeit wiedererlangen, Verbesserung des Schlafs, soziale Teilhabe erweitern).
Dieser Impact wird durch psychologische Kontextfaktoren beeinflusst: Die Wirksamkeit jeder Therapie ist abhängig von Rahmenbedingungen. Es ist anzunehmen: Je später eine leitliniengerechte und diagnosegeleitete Behandlung initiiert wird, desto geringer ist die Effektstärke. Weiter spielen Outcome-Erwartungen, Kommunikation, Komorbiditäten, Verfügbarkeit des Behandlungsangebotes, subjektive Belastbarkeit, die Expertise des medizinischen Personals und ökonomische Anreizmodelle eine wichtige Rolle.
Die klinische Erfahrung zeigt, dass chronisch Schmerzbetroffenen nach jahrelangen frustranen Odysseen somatischer Abklärungen und Behandlungen mit rein analgetischer Zielsetzung – schlussendlich nicht selten in der Psychiatrie/Psychologie angebunden – oft nur noch palliative Chancen zugeschrieben werden.
Ein offensichtlicher Faktor ist der Umstand, dass in der Schmerzbehandlung psychologische Behandlungselemente meist sehr spät im Verlauf berücksichtigt werden. Klinisch relevante psychologische Chronifizierungsfaktoren wie katastrophisierendes Denken, depressive Störungen oder prämorbide Traumatisierungen bei der Therapie chronisch Schmerzgeplagter nicht zu berücksichtigen, kann zu einer Fehlversorgung führen und in Verbindung mit einer extensiven Kostenausweitung gebracht werden.
Im Folgenden werden schmerzpsychologische «Bed»- und «Chairside»-Aspekte der somatischen Schmerztherapie vorgestellt. Diese können – frühzeitig angewendet – den Impact von schmerzpsychotherapeutischen Behandlungen durch Fachpsycholog*innen relevant beeinflussen und den Leidensdruck der Betroffenen senken.
Die Chronifizierung: ein schwer fassbarer Graubereich
Schmerz ist eine unangenehme Sinnes- und Gefühlsempfindung, die es in jedem Fall zu respektieren gilt – ob mit oder ohne somatische Befunde.
Schmerz entsteht aus einem komplexen Zusammenspiel bio-psycho-sozialer Faktoren, die mit zunehmender Chronifizierung immer vielschichtiger werden. Akuter Schmerz ist meist lokalisierbar und nimmt nach Abklingen des Auslösers in der Regel ab. Chronischer Schmerz ist ein mindestens drei Monate dauernder Schmerz, unter Umständen nicht mehr präzise lokalisierbar, mit geringer Therapieresponse sowie meist umfangreichen Beeinträchtigungen. Die Angabe der Mindestdauer ist eine heuristisch-statistische und keine nosologisch begründete Angabe; sie gibt über den Leidensdruck wenig Information. Chronifizierter Schmerz wird in der Regel von Betroffenen nicht anders als der akute Schmerz wahrgenommen und beschrieben. Das Chronische schleicht sich unbemerkt zur Hintertür herein, nozizeptive Bottom-up-Prozesse verstricken sich mit neuralen und psychophysiologischen Top-down-Prozessen.2 Leider wird der Schmerz meist noch lange ausschliesslich mit den Strategien der Akutschmerztherapie behandelt.
Aus schmerzpsychologischer Sicht ist dieser schwer fassbare Graubereich der Chronifizierung, gepaart mit Hoffnungen und Erwartungen der Betroffenen aus vorgängigen Erfahrungen der Akutschmerzbehandlung, oft sehr belastend: Das vitale psychologische Grundbedürfnis nach Kontrolle und Orientierung wird existenziell bedroht. Auch für Behandelnde kann dies frustrierend sein. Warum in gewissen Situationen Schmerzerleben nicht weggeht, ist keiner medizinischen oder Forschungsdisziplin abschliessend klar: Es gibt bis dato kein kohärentes Modell und keine Marker, die chronischen Schmerz sauber einordnen oder eindeutige Prädiktoren erstellen lassen.
Aus dem Kontrollverlust und der unerfüllten Behandlungserwartung kann sich bisweilen eine Polypragmasie mit Einengung auf das Ziel der Schmerzfreiheit und eine extensive und ergebnislose Kausalitätssuche entwickeln – was wiederum Erwartungen schüren und entsprechend nachhaltig enttäuschen kann.
Hier kann es hilfreich sein, sich medizinischer- und psychologischerseits zusätzlich zur Schmerzreduktion weiteren Aspekten der Lebensqualität als therapeutischen Zielvariablen zuzuwenden: Dort setzt die Schmerzpsychotherapie primär an und kann bisweilen auch die Schmerzintensität selber positiv beeinflussen.
Ich bin doch nicht Psycholog*in!
Psychologische Aspekte durchwirken weite Bereiche der Medizin. Schmerzpsychologie beginnt ergo bereits in der haus- oder fachärztlichen Praxis und kann die Wirksamkeit von Schmerzpsychotherapie erheblich beeinflussen: Kardinal sind Therapieerwartungen und das subjektive ätiologische Schmerzmodell zu erwähnen: Wie schätzt die betroffene Person selber die Situation ein, was hat sie für Erwartungen? Können diese medizinischerseits überhaupt erfüllt werden?
Erwartungen bestimmen unser Handeln und Erleben in grossen Teilen: Haben Sie auch schon einmal erlebt, wie Sie eine Treppenstufe verpasst haben, sich gerade noch vor einem Sturz retten konnten und Sie nach diesem kleinen Schock für ein paar Minuten ein flaues Gefühl in der Magengegend begleitet hat? Kennen Sie das Gesicht von Patient*innen, die bereits das dritte Analgetikum ohne das erwünschte Outcome bilanzieren? Oder nach der dritten Operation ohne die ersehnte Schmerzfreiheit frustriert sind? Prädiktive Annahmen als automatisierte Prognosen unseres Gehirns und daraus entstehende Handlungspläne prägen unser Leben umfassend. Wenn nun ein Mensch mit chronischen Schmerzen ungesehen der extensiven frustran verlaufenden Therapieanamnese in seiner Erwartung der «Schmerzfreiheit» gestützt wird, können seine Selbstwirksamkeit und Motivation äusserst empfindlich gesenkt werden. Entsprechend ist er für die Übernahme von Eigenverantwortung in der Schmerzbehandlung kaum mehr zu motivieren (z.B. adäquate Erhöhung der Aktivierung bei Rücken- oder fibromyalgischem Schmerz, Implementierung von Relaxationsverfahren, Aufrechterhaltung sozial stützender Kontakte). Daraus kann sich ein Circulus vitiosus auf somatisch-physiologischer und psychologischer Ebene entwickeln, der mit zunehmender Dauer kaum mehr zu durchbrechen ist.
Bereits in der ärztlichen Praxis kann die Erfassung des subjektiven Schmerzmodells sehr hilfreich sein, z.B. um den Umfang des katastrophisierenden Denkens zu explorieren und hilfreiche Informationen aus medizinischer Sicht edukativ mitzuteilen.3
Ein weiterer schmerzpsychologischer Faktor ist die Haltung der Mediziner*innen gegenüber den Patient*innen und gegenüber eigenen psychologischen Fähigkeiten: Je negativistischer oder gar abwertender Schmerzbehandler*innen gegenüber Patient*innen eingestellt sind, umso geringer ist die Behandlungsqualität.4 Ein weiterer gut replizierter Faktor sind die Dauer für eine profunde Anamnese- und Adhärenzerhebung und das Zeitlassen für Patient*innenfragen: Dies ermöglicht eher eine zugeschnittene Therapieempfehlung und lässt allenfalls die wichtige Diskussion unrealistischer Therapieerwartungen zu.
Trivial, jedoch eminent wichtig: In der Kommunikation mit Schmerzbetroffenen ist vital, dass die Schmerzäusserung der Betroffenen respektiert wird5 – auch wenn die Äusserung zum wiederholten Male und vielleicht ohne einen klaren Befund geäussert wird. Die Annahme der Existenz rein psychogener oder «supranasaler» Schmerzen ist weder wissenschaftlich haltbar noch zielführend. Kommunikative Fallen, Respekt und Schmerzmodell werden im Kasten auf der nächsten Seite beispielhaft illustriert.
Sich dem affektiven oder sozialen Anteil des Leidensdruckes anzunähern, ist in der Regel kostengünstig mittels einfacher Frage- oder Screeningbögen (z.B. der frei erhältliche PHQ-9 D) möglich. Dies kann eine nicht bewertende Involvierung psychologischer Elemente der Schmerzbehandlung oder eine Zuweisung zur Schmerzpsychotherapie erleichtern.
Was bietet Schmerz-psychotherapie?
Schmerzpsychologische Prozesse können – wie oben beschrieben – durch alle Berufsgruppen und bereits zur Chronifizierungs-Prophylaxe günstig beeinflusst werden. Schmerzpsychotherapie im engeren Sinne bietet in Gruppen- und Einzelpsychotherapien verschiedene wirksame Methoden an. Diese sollten sorgfältig aufeinander abgestimmt bei einer interdisziplinären Schmerzbehandlung zum Einsatz kommen und auf einer diagnostischen Abklärung mit gemeinsam reflektiertem Fallverständnis beruhen. Mit heutigen technischen Kommunikationsmitteln und dem Einverständnis der Patient*innen kann auch im ambulanten Rahmen ein gemeinsames, interdisziplinäres Fallverständnis angestrebt werden.
Grundsätzlich geben eine Anamneseerhebung und eine psychopathologische Befundung Behandlungshinweise in Bezug auf Komorbiditäten wie die prävalenten Angst-, depressiven und Persönlichkeitsstörungen, Insomnie und Abhängigkeitsstörungen (z.B. von Opiaten), die das Schmerzcoping empfindlich beeinflussen können. Die Special Interest GroupSIG Schmerzpsychologie der Swiss Pain Society hat eine Übersicht über schmerzpsychotherapeutische Verfahren im ambulanten und stationären Setting publiziert,6 welche im Folgenden vorgestellt werden.
Profunde Anamneseerhebung und Erwartungsexploration ermöglichen ein vertieftes Verständnis bezüglich auslösender, bedingender und aufrechterhaltender Faktoren, der Einschränkungen und Modulatoren des Schmerzerlebens. Wenn ein unrealistisches Behandlungsziel verfolgt werden soll, ist dies mit den Betroffenen in der mäeutischen Exploration ressourcenfokussiert zu diskutieren, unter Umständen auch in Rücksprache mit den Spezialist*innen. Schlussendlich ist neben der Indikationsstellung die Einwilligung der betroffenen Person vor dem Hintergrund des «informed consent» – ob für eine chirurgische oder psychotherapeutische Behandlung – Voraussetzung für eine Initiierung und Umsetzung.7
Kognitiv-verhaltenstherapeutische Ansätze gehören zu den wissenschaftlich bestuntersuchten Methoden der Schmerzpsychotherapie. Gedankliche Bewertungen und Verhaltensweisen zu verändern, stellt ihr Ziel dar, um eine verbesserte Schmerzbewältigung zu erreichen (Zielvariablen Stimmung, Beeinträchtigung und z.T. auch Schmerzintensität). Zur kognitiven Verhaltenstherapie im Bereich chronischer Schmerzen gehören typischerweise neben edukativen Inhalten auch das kognitive Umstrukturieren, Erarbeiten von Copingstrategien und Verändern von Verhaltensweisen im Alltag. Bei Bewegungsangst (Kinesiophobie) stellt die graduierte Exposition («graded exposure») eine effektive Methode dar.8
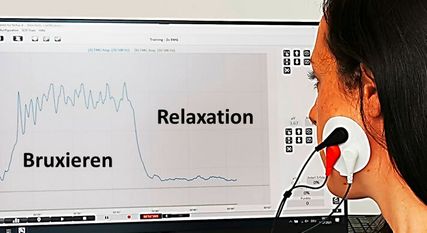
Abb. 1: Die Oberflächenmyografie sEMG (im Bild: linker M. masseter bei Bruxismus) kann im Rahmen eines schmerzpsychotherapeutischen Behandlungskonzeptes die Selbstwahrnehmung und Selbstwirksamkeit der Betroffenen erhöhen. Habituelle Verhaltensweisen wie erhöhter dysfunktionaler Muskeltonus können sichtbar und dadurch beeinflussbar gemacht werden (Bild: Spezialsprechstunde Chronischer Schmerz Aarau)
Ein wichtiges Element in der Schmerzpsychotherapie stellen in der Regel Entspannungsverfahren dar. Beispiele wirksamer Entspannungsverfahren sind die progressive Muskelentspannung, bei welcher Muskelgruppen gezielt angespannt und wieder gelöst werden,9 Biofeedback, bei dem Körpersignale gemessen, rückgemeldet und beeinflusst werden (Abb.1),10 oder autogenes Training, das mithilfe von Autosuggestion die Entspannungsfähigkeit fördert.11 Hypnose zeigt sowohl bei experimentellen als auch bei klinischen Schmerzen eine gute Wirksamkeit.12,13 Zudem bewähren sich Therapieformen, die auf Achtsamkeit – einem absichtsvollen, nicht wertenden Bewusstsein des Augenblicks – basieren, wie zum Beispiel MBSR («mindfulness-based stress reduction») oder ACT («acceptance and commitment therapy»).1,14
Die neurowissenschaftliche und psychologische Grundlagenforschung zeigt immer klarer, wie stark unser Schmerzerleben mit Emotionsverarbeitungsprozessen verknüpft ist.15 Mithilfe der emotionsfokussierten Therapie können Emotionswahrnehmung, -ausdruck, -regulation, -reflexion und -transformation gezielt gefördert werden,16 um so auch die Schmerzverarbeitung möglichst positiv zu beeinflussen. Auch körperpsychotherapeutische Methoden17 erweisen sich als nützlich, indem sie gezielt auf die Zusammenhänge zwischen Körperempfindungen und Emotion/Kognition fokussieren.
Forschungsergebnisse – auch prospektive – sprechen dafür, dass traumatische Erlebnisse für die Entwicklung chronischer Schmerzen prädisponieren.14,18 Traumafolgestörungen gehen zudem häufig mit Schmerzen einher und scheinen massgeblich zu deren Aufrechterhaltung beizutragen.19,20 Eine adäquate psychotherapeutische Behandlung von Traumafolgestörungen spielt daher in der Schmerztherapie u.U. eine grosse Rolle. Vielversprechende traumatherapeutische Ansätze stellen beispielsweise EMDR («eye movement desensitization and reprocessing»)21 oder die enaktive Traumatherapie22 dar.
Nicht zu vergessen ist bei allen psychotherapeutischen Verfahren das Stärken von Ressourcen: Positive Emotionen wirken sich selbst bei experimentellem, akutem Schmerz schmerzlindernd aus und können vor Teufelskreisen der Chronifizierung schützen.23 Die positive Psychologie hält hierfür gezielte Übungen bereit.24 Das Fördern von Ressourcen (individuell und systemisch, ggf. auch im Paar-/Familiensetting) im Allgemeinen sollte einen elementaren Bestandteil jeder schmerzpsychotherapeutischen Behandlung darstellen.
Kommunikation: Fallen und Alternativen
Die präsentierten Beispiele können diagnostisch unsichere Situationen entschärfen und als Brücke zu einer adjuvanten schmerzpsychotherapeutischen Behandlung verwendet werden.
Behandler*in: Ich kann nichts sehen, Sie haben nichts!
Fehlannahme 1: Der aktuelle Stand des medizinischen Wissens ist auf der Klimax.
Fehlannahme 2: Nur was man sehen und objektivieren kann, existiert.
Alternatives Mindset:
Behandler*in: «Aus unserer fachmedizinischen Sicht sind aktuell keine Auffälligkeiten ersichtlich. Wir können eine bedrohliche Erkrankung ausschliessen. Dass Sie unter den Schmerzen leiden, ist jedoch klar ersichtlich. Wir wissen, dass Schmerzen nicht sichtbar gemacht werden können, weder im Labor noch im MRI. Ich erachte es als wichtig, dass wir nun gemeinsam dranbleiben. Einerseits ist aus einer weiteren Disziplin (z. B. Neurologie, Schmerzspezialist*in, Rheumatologie, Endokrinologie, Gastroenterologie) eine Beurteilung wichtig, andererseits ist es sehr wichtig, dass Sie auf dem weiteren Weg der Ursachensuche sich selber im möglichen Umfang Gutes tun und beim Dauerstress ‹Schmerz› Entspannung finden können. So können wir einer Schmerz-Stress-Verstärkungsspirale vorgreifen. Das ist genauso wichtig wie das Ansetzen eines neuen Schmerzmittels.»
Behandler*in: Ihre Schmerzen sind psychisch!
Fehlannahme 1: Schmerzerleben ist klar unterteilbar in somatische und psychische Anteile. Die adaptive Top-down-Regulation eines hochkomplexen Nervensystems spielt keine Rolle.
Fehlannahme 2: Psychische Schmerzanteile haben keine Legitimation.
Alternatives Mindset:
Behandler*in: «So, wie Sie den Schmerzverlauf geschildert haben, muss das eine grosse Belastung darstellen. Aus Ihrer Beschreibung schliesse ich auch, dass Stress/Ängste/Stimmung und die körperlichen Schmerzen sich gegenseitig beeinflussen. Es ist aus der Forschung und aus meiner klinischen Erfahrung bekannt, dass körperliche Schmerzen und seelische Prozesse in einem engen Zusammenhang stehen. Hier ist es sehr wichtig, dass wir uns zusätzlich zu unserer medizinischen Schmerzbehandlung auch um andere Aspekte Ihrer Lebensqualität kümmern, die ebenfalls als wichtiger Teil der Schmerztherapie zu sehen sind.»
Fazit
Die Einschätzung des Zeitpunktes von Chronifizierung des Schmerzerlebens ist aktuell nur grob heuristisch möglich. Es gilt, frühzeitig Hinweise auf eine Ausweitung des Leidensdruckes, insbesondere auf emotional-motivationaler und sozialer Ebene, zu berücksichtigen. Die Berücksichtigung einfacher schmerzpsychologischer Aspekte wie Erwartungen und Ängste bereits durch Erstbehandelnde und Fachspezialist*innen kann handlungsleitend sein und eine Brücke zu schmerzpsychotherapeutischen Massnahmen im interdisziplinären Setting schlagen.
Literatur:
1 Williams ACDC et al.: Cochrane Database Syst Reviews 2012; 11: CD007407 2 Bushnell MC et al.: Nat Rev Neurosci 2013; 14(7): 502-11 3 Ettlin D, Gallo LM: Das Kieferge-
lenk in Funktion und Dysfunktion. Hrsg.: Universitätsklinik Zürich. Thieme Verlag, 2019, ISBN 978-3-13-241146-3 4 Salmon P et al.: J Gen Intern Med 2007; 22: 565-71 5
https://www.iasp-pain.org/Education/Contentaspx?ItemNumber=1698#Pain
6
https://swisspainsociety.ch/wp-content/uploads/2019/11/Evidenzbasierte_schmerzpsychologische_Verfahren.pdf
7 Vauth R et al.: Nervenarzt 1999; 70: 54-63 8 Gatchel RJ et al.: Psychol Bull 2007; 133(4): 581-624 9 Meyer B et al.: J Headache Pain 2016; 17(37): 1-9 10 Nestoriuc Y et al.: Appl Psychophysiol Biofeedback 2008; 33: 125-40 11 Seo E et al.: Complement Ther Med 2018; 39: 62-7 12 Flynn N: Int J Clin Exp Hypn 2018; 66(4): 343-52 13 Montgomery G et al: Int J Clin Exp Hypn 2000; 48(2): 134-49 14 Veehof MM et al.: Cogn Behav Ther 2016; 45(1): 5-31 15 Lumley MA et al.: J Clin Psychol 2011; 67(9): 942-68 16 Greenberg LS: FOCUS The Journal of Lifelong Learning in Psychiatry 2010; 8(1): 32-42 17 Koemeda-Lutz M et al.: Psychotherapie, Psychosomatik, medizinische Psychologie 2006; 56(12): 480-7 18 Meints SM, Edwards RR: Prog Neuropsychopharmacol Biol Psychiatry 2018; 87: 168-82 19 Liedl A, Knaevelsrud C: Schmerz 2008; 22: 644-51 20 Fishbain DA et al.: Pain Medicine 2017; 18: 711-35 21 Wicking M et al.: Schmerz 2017; 31: 456-62 22 Nijenhuis E: Die Trauma-Trinität: Ignoranz - Fragilität - Kontrolle. Die Entwicklung des Traumabegriffs/Traumabedingte Dissoziation: Konzept und Fakten. Göttingen: Vandenhoeck & Ruprecht GmbH & Co, 2016, ISBN: 9783525402610 23 Finan PH, Garland EL: Clin J Pain 2015; 31: 177-87 24 Müller R et al.: Clin J Pain 2016; 32: 32-44
Das könnte Sie auch interessieren:
Pharmakologische und neuromodulatorische Behandlungen des Clusterkopfschmerzes
Die Behandlung des chronischen Clusterkopfschmerzes steht noch heute vor großen Herausforderungen. Am 19. European Headache Congress (EHC) 2025 präsentierte Dr. Anja Petersen, ...
Ist die ketogene Diät eine Präzisionsmedizin?
Die ketogenen Ernährungstherapien sind etablierte Behandlungsformen bei Epilepsie. Während sie primär bei therapierefraktären pädiatrischen Epilepsien eingesetzt werden, finden sie ...
Neues aus der Alzheimer’s Disease Drug Development Pipeline
Mit der weltweiten Zulassung der Amyloidantikörper Lecanemab und Donanemab ist erstmals eine kausale Behandlung der Alzheimerkrankheit möglich geworden. Die Behandlung setzt an der ...