Prinzipien der Parkinsontherapie
Autorin:
Dr. Beatrice Heim, PhD
Universitätsklinik für Neurologie
Medizinische Universität Innsbruck
E-Mail: beatrice.heim@i-med.ac.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Parkinsonkrankheit ist eine neurodegenerative Erkrankung, die dem Zellverlust der melaninhaltigen Neurone der Substantia nigra pars compacta geschuldet ist und Aggregate von α-Synuklein (Lewy-Körper) aufweist. Bislang war die Erforschung krankheitsmodifizierender Therapieansätze noch nicht erfolgreich. Insgesamt zeichnet sich die Parkinsonkrankheit durch die Verfügbarkeit wirksamer symptomatischer Therapien aus.
Keypoints
-
Das Grundprinzip der medikamentösen Therapie der motorischen Symptome ist die pharmakologische Substitution des striatalen Dopaminmangels.
-
Nach heutigem Wissensstand gibt es nach wie vor keine medikamentöse Therapie, die den Verlauf der Parkinsonkrankheit beeinflusst.
-
Dopaminagonisten bergen ein geringeres Risiko für die Entwicklung motorischer Komplikationen als Levodopa, allerdings auch ein höheres Risiko für nichtmotorische Nebenwirkungen.
-
Levodopa hat die beste Wirkung zur Behandlung motorischer Symptome der Parkinsonkrankheit. Aber die Entwicklung motorischer Komplikationen ist der wichtigste limitierende Faktor einer erfolgreichen Langzeittherapie mit Levodopa.
Das Spektrum der wirksamen Therapieoptionen zur Behandlung der motorischen Symptome umfasst nicht nur dopaminerg wirksame Substanzen, sondern auch operative Verfahren wie die tiefe Hirnstimulation, Pumpentherapien, aber auch verschiedene übende Therapieverfahren wie Physio-, Ergotherapie und Logopädie. Dennoch bleibt die Parkinsonkrankheit eine fortschreitende Erkrankung, mit der Entwicklung von zunehmend therapierefraktären Symptomen im Krankheitsverlauf, wie Gangstörungen mit Stürzen, und auch nichtmotorischen Symptomen wie autonomer Dysfunktion und Demenz.
Im Folgenden werden die Prinzipien der Therapie von motorischen Symptomen mit den heute verfügbaren Substanzen und der aktuell vorliegenden Evidenz dargestellt.
Zahlreiche Verlaufsstudien legen nahe, die medikamentöse Behandlung zum Zeitpunkt der Diagnosestellung zu beginnen. Obwohl dies keinen Einfluss auf den Krankheitsverlauf an sich hat, wirkt sich eine frühzeitig begonnene Therapie zumeist positiv auf die Lebensqualität aus.
Therapiemöglichkeiten
Als Therapieoptionen kommen sowohl dopaminerge Medikamente wie Levodopa (nur in Kombination mit einem Dopa-Decarboxylasehemmer wie Benserazid oder Carbidopa verfügbar), Dopaminagonisten oder Monoaminoxidase-B(MAO-B)-Inhibitoren als auch nicht dopaminerge Medikamente (Amantadin oder Anticholinergika) infrage. Da Dopamin an sich die Bluthirnschranke nicht passieren kann, wird es als Prodrug (Levodopa) oder in Form von Dopaminrezeptoragonisten verabreicht, bzw. kann der Abbau von Dopamin durch die Gabe von MAO-B-Inhibitoren gehemmt werden. Amantadin als schwacher Antagonist des N-Methyl-D-Aspartat(NMDA)-Rezeptors (Glutamat-Rezeptor-Subtyp) erhöht die Freisetzung von Dopamin und blockiert die Dopamin-Wiederaufnahme. Auch Anticholinergika wie z.B. Biperiden können Parkinsonsymptome wie vor allem den Tremor lindern.
Frühtherapie der Parkinsonkrankheit
Die Vor- und Nachteile der verschiedenen Therapiemöglichkeiten sollten gut evaluiert und mit den Patient*innen besprochen werden. Die Bedeutung der optimalen Symptomkontrolle für die Patientin/den Patienten (z.B. drohender Arbeitsplatzverlust), aber auch das Nebenwirkungsprofil sollten hierbei besondere Beachtung finden. Bei gering ausgeprägten Symptomen kann zunächst eine Behandlung mit Amantadin oder einem MAO-B-Hemmer erfolgen, wenngleich diese Therapien häufig nicht ausreichend sind, um eine adäquate Kontrolle der motorischen Symptome zu erzielen.
Bei jüngeren Patient*innen mit einer ausgeprägten Tremor-dominanten Variante können Anticholinergika zum Einsatz kommen – hier ist jedoch besonders auf das Nebenwirkungsprofil (u.A. Verwirrtheit und Halluzinationen vor allem bei Älteren, Harnverhalt, Akkomodationsstörungen) und auf Kontraindikationen zu achten. Bei stärker ausgeprägten Symptomen empfehlen die meisten Leitlinien eine Initialtherapie mit einem Levodopa-Präparat bzw. einem Dopaminagonisten oder einer Kombinationstherapie aus beidem, unter Berücksichtigung diverser Aspekte wie Lebensalter und Begleiterkrankungen. Auch wenn Dopaminagonisten ein geringeres Risiko für motorische Komplikationen wie Wirkfluktuationen und Dyskinesien bergen als Levodopa, ist dieser Effekt nur von kurzer Dauer, da jede/r Parkinsonpati-ent/in im Krankheitsverlauf zur adäquaten Symptomkontrolle Levodopa benötigt. Dopaminagonisten haben ein deutlich höheres Risiko als Levodopa, nichtmotorische Nebenwirkungen wie unter anderem Müdigkeit, Beinödeme, aber auch Impulskontrollstörungen hervorzurufen. Tatsächlich zeigte die PD-MED-Studie, dass eine einleitende Therapie mit Levodopa besser verträglich und wirksamer war als mit Dopaminagonisten und MAO-B-Hemmer. Zu berücksichtigen in diesem Kontext: Für die Entwicklung motorischer Komplikationen (Fluktuationen und/oder Dyskinesien) scheint zudem die Erkrankungsdauer eine wichtigere Rolle zu spielen als die Einnahmedauer von Levodopa an sich, wenngleich es eine eindeutige Dosisabhängigkeit gibt. Risikofaktoren für das Auftreten von motorischen Komplikationen sind jüngeres Erkrankungsalter, höhere Levodopa-Dosis, ein niedrigeres Körpergewicht (vermutlich aufgrund des veränderten Verteilungsvolumens), längere Krankheitsdauer, aber auch das weibliche Geschlecht. Nicht verwunderlich ist, dass das Risiko für motorische Komplikationen und hier vor allem das für Dyskinesien ab einer initialen Levodopa-Tagesdosis von >4mg pro kg Körpergewicht (d.h. 300mg pro Tag bei 75kg) deutlich zunimmt.
Im Umkehrschluss bedeutet dies, dass mit einer möglichst niedrigen Dosis gestartet und ggf. je nach Ausprägung der Symptome die Dosis schrittweise gesteigert werden sollte.
Therapie der fortgeschrittenen Parkinsonkrankheit
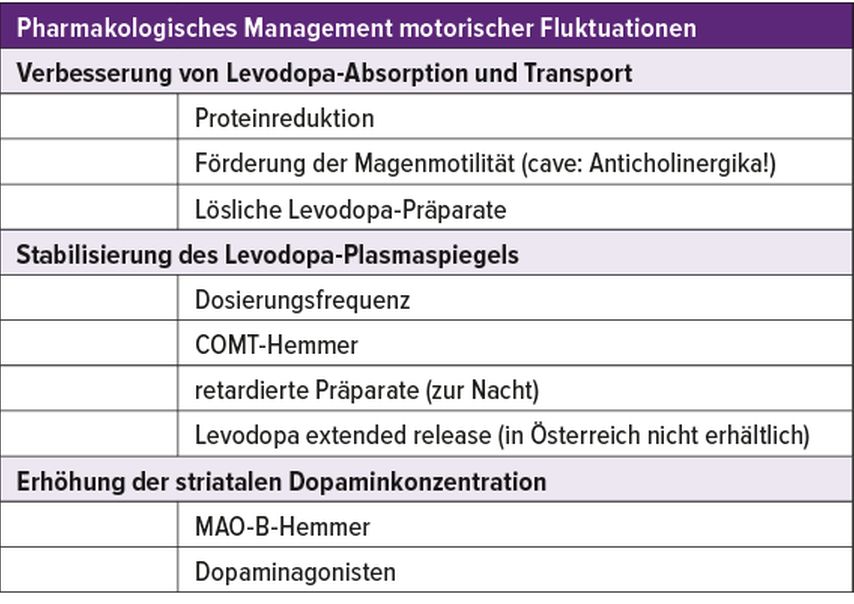
Es gibt unterschiedliche pharmakologische Therapiestrategien zur Behandlung motorischer Fluktuationen (zusammengefasst in Tab. 1): Verbesserung der Levodopa-Absorption, Stabilisierung der Levodopa-Plasmaspiegel oder Erhöhung der striatalen Dopaminkonzentration. Auch in der Behandlung von Dyskinesien sollte schrittweise vorgegangen werden: Zunächst sollte die Levodopa-Therapie optimiert werden, das heißt, wenn in Hinsicht auf die motorischen Parkinsonsymptome möglich, sollte eine Reduktion der Dosis bzw. eine Erhöhung der Einnahmezeitpunkte bei gleichzeitiger Reduktion der Einzeldosis vorgenommen werden. Bei Verschlechterung der motorischen Parkinsonsymptome unter diesem Vorgehen kann eine Ergänzung von Dopaminagonisten erwogen werden. Sollte darunter keine zufriedenstellende Besserung der Dyskinesien erzielt werden, kann Amantadin nach vorheriger EKG- und Laborkontrolle und Ausschluss von Kontraindikationen (wie u.a. QT-Verlängerung, AV-Block Grad II und III) ergänzt werden. Hier ist auf Nebenwirkungen wie Agitiertheit, Hauterscheinungen oder auch Halluzinationen zu achten. Bei gleichzeitigem Vorliegen einer Parkinsonpsychose ist Clozapin ebenso eine Therapieoption, wenngleich hier regelmäßige und engmaschige Blutbildkontrollen zwingend notwendig sind.
Wichtig beim Auftreten aller motorischen Komplikationen ist, nicht darauf zu vergessen, dass der Patient/die Patientin eventuell für ein geräteunterstütztes Therapieverfahren geeignet sein könnte. Optionen hierbei sind verschiedene Pumpentherapien, die eine kontinuierliche Medikamentengabe ermöglichen, oder auch die tiefe Hirnstimulation, bei welcher mittels Elektroden der Nucleus subthalamicus stimuliert wird. Mittlerweile wurden mehrere nützliche und unterstützende Tools entwickelt, um die Identifizierung von Parkinsonpatient*innen, welche eventuell für ein gerätegestütztes Therapieverfahren in Betracht kommen könnten, zu erleichtern.
Eines dieser Tools ist MANAGE-PD. Die Erfüllung der 5-2-1-Kriterien ist außerdem mit einer Beeinträchtigung der gesundheitsbezogenen und globalen Lebensqualität sowie einer stärkeren Belastung der Betreuungspersonen assoziiert. Die im MANAGE-PD-Tool beinhalteten Fragen zu Dosierung, motorischen Fluktuationen, nichtmotorischen Symptomen, Dyskinesien und Einschränkungen im alltäglichen Leben erlauben es, Betroffene zu identifizieren, bei denen ein Optimieren der oralen/transdermalen Parkinsontherapie oder eine Evaluierung hinsichtlich des Beginns einer gerätegestützten Therapie angebracht sein kann.
Literatur:
bei der Verfasserin
Das könnte Sie auch interessieren:
Wichtige Laborparameter bei Epilepsie: ein aktueller Überblick
Laborkontrollen sind bei Epilepsien aus verschiedensten Gründen erforderlich. Anfallssupprimierende Medikamente können Störwirkungen auf unterschiedliche Organsysteme haben, die unter ...
Alzheimer: laufende klinische Studien, State of the Art der Biomarkerdiagnostik und gemischte Pathologien
Die Forschung an neuen Therapien für die Alzheimerkrankheit (AD) erfährt ein nie dagewesenes Momentum. Auf der internationalen Alzheimer- und Parkinsonkonferenz AD/PD in Wien gab es ...
Nahrungsergänzungsmittel bei ME/CFS: neue Hoffnung oder falsche Versprechen?
Chronische Erschöpfung, die nicht vergeht, Schmerzen, Konzentrationsprobleme, ein Leben in Zeitlupe. Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS) betrifft weltweit ...