Cannabis aus dem Blickwinkel der Suchtmedizin
Autoren:
Univ.-Prof. Dr. Otto Lesch
Vizepräsident der Austrian Academy for Health
Präsident der Österreichischen Gesellschaft für Suchtmedizin
Director of the International Academy for Law and Mental Health
Univ.-Doz. Dr. Henriette Walter
Board Member of the European Society of Biomedical Research on Alcoholism
KorrespondierenderAutor:
Univ.-Prof. Dr. Otto Lesch
E-Mail: otto.lesch@meduniwien.ac.at
Cannabis ist eine alte Substanz, hat wenig Nebenwirkungen und auch heute noch wird Cannabis bei Spasmen, Schmerzen usw. eingesetzt. Die Suchtgefahr ist bei medizinischer Therapie als sehr gering einzustufen. Tabak, Alkohol und Beruhigungsmittel sind wesentlicher in der Suchtentstehung.
Keypoints
-
Cannabisprodukte werden in der Medizin seit Jahrhunderten in verschiedenen Bereichen eingesetzt.
-
Die unterschiedlichen Wirkungen der Inhaltsstoffe für unterschiedliche Störungen sind aus wissenschaftlicher Sicht schlecht belegt.
-
Nebenwirkungen und Folgeerkrankungen sind mild und selten.
-
In einer gut definierten Indikation sind Cannabisprodukte aus psychiatrischer Sicht sicher nicht gefährlicher als alle anderen Beruhigungsmittel.
-
Primäre Vulnerabilitäten, Tabak und Alkohol sind für die Suchtentwicklung viel gefährlicher. Wir benötigen jedoch noch gute Studien zu diesen Themen.
Die Hanfpflanze (Cannabis)
Diese Pflanze ist sehr weit verbreitet, und je nachdem, wo sie wächst, sind deutlich unterschiedlich hohe Konzentrationen der je nach Sorte bis zu 500 verschiedenen Inhaltsstoffe festzustellen. Cannabinoide, Terpene und Flavonoide sind für die Wirkung von Cannabis sehr wichtig. Darüber hinaus geht man aber auch von Interaktionen mit anderen, noch nicht identifizierten Inhaltsstoffen aus, die für Wirkungen und Nebenwirkungen zu berücksichtigen sind. Seit Jahrtausenden wird die Hanfpflanze als Heilpflanze gegen verschiedenste Leiden (Schmerzen, Entzündungen, Menstruationsbeschwerden und sogar in Sterberitualen) verwendet. Die durch die Blüte verursachten Nebenwirkungen scheinen jedoch selten und nur gering ausgeprägt zu sein.
Zu Beginn des 20. Jahrhundert begann der Krieg gegen Drogen und somit auch gegen Cannabis. Barbiturate und später Benzodiazepine übernahmen den Cannabismarkt medizinisch und auch die Tatsache, dass die sehr rasch wachsende faserige Pflanze eine Konkurrenz für die Stofferzeugung sowie für die Holz- und Papierindustrie war, befeuerte den Kampf gegen Cannabis.1
Experten zum Thema Cannabis und Psychiatrie (Sucht)
Zu vielen wie auch zu diesem Thema melden sich immer viele selbsternannte Experten, die aber meist mit psychiatrischer und psychologischer Forschung zur Sucht- und Schmerzentstehung nur wenig vertraut sind. Sucht und Schmerz sind zwei Epiphänomene mit sehr unterschiedlichen Ursachen und Verläufen.2 Fachgesellschaften definieren aus ihrem Sicherheitsbedürfnis oft Regeln, die die Verschreibung von Schmerzmitteln erschweren. Die Entdeckung der Cannabisrezeptoren (CB 1, CB 2) und die Tatsache, dass der CB-1-Rezeptor im Regelkreis der Funktionen Schmerzverarbeitung und Craving, aber auch in der Motivation zur Lebensstiländerung eine wesentliche Rolle spielt, hat die Forschung zu Agonisten und Antagonisten (z.B. Cannabinoide oder Rimonabant) massiv beeinflusst.3
Neben diesen wissenschaftlichen Arbeiten gab es aber immer auch viele anekdotische Fallberichte zu Cannabis, wobei dann aus der Ecke der Suchtexperten mit negativen Anekdoten die Gefahren betont wurden. Die Medien mit ihren „Drohartikeln“ zu Cannabis verstärken dieses Sicherheitsdenken noch. Wenn man in PubMed „Cannabis Cochrane Review“ als Suchbegriff eingibt, werden 261 Reviews angezeigt, die vor allem die Qualität der Studien als mäßig einstufen und die Wirkungen auf verschiedene Symptome (Spastik, Schmerzen, Übelkeit, Epilepsie, Psychopathologie usw.) als gering beschreiben (siehe auch: Cannabisprodukte in der Medizin, in: Pharmainformation4). Es fehlen vor allem Studien zu unterschiedlichen Dosierungen und die Studiendauern sind meist sehr kurz.
In der Psychiatrie ist dieses Problem der Studien auch bei Tranquilizern und vor allem bei den modernen Antidepressiva bekannt. Seit 1986 ist einer der Autoren dieses Artikels in der WHO, der UNO und im Rahmen wissenschaftlicher Kongresse mit dem Thema befasst.1,5 In diesem Artikel möchten wir zu drei Fragen Stellung beziehen:
-
Ist Cannabis in Bezug auf Sucht gefährlich – als sogenannte Einstiegsdroge?
-
Welche psychiatrischen Syndrome sind bei Einnahme von Cannabis zu erwarten?
-
Welchen Stellenwert hat Canabis in der Schmerztherapie (Wirkungen und Risiken)?
1. Ist Cannabis eine Einstiegsdroge?
Diese „gateway drug theory“ basiert auf der Hypothese, dass die Entwicklung einer Drogensucht durch die pharmakologische Wirkung eines Suchtmittels wie Tabak, Alkohol oder Cannabis schon nach einmaliger Einnahme oder nach einiger Zeit des Gebrauchs zum Missbrauch und zur Abhängigkeit führt. Der Einnahme einer leicht süchtig machenden Substanz folgt der Missbrauch von „harten Drogen“ (dimensionaler Ansatz, der vor allem in den USA und im Norden Europas Anhänger hat).
Tatsächlich ist Cannabis die am häufigsten konsumierte illegale Droge der Welt. Zahlreiche Medien berichten immer wieder, dass Cannabiskonsumenten ein höheres Risiko haben, andere Drogen wie Kokain, Heroin und Halluzinogene, aber auch Alkohol und Nikotin zu konsumieren.
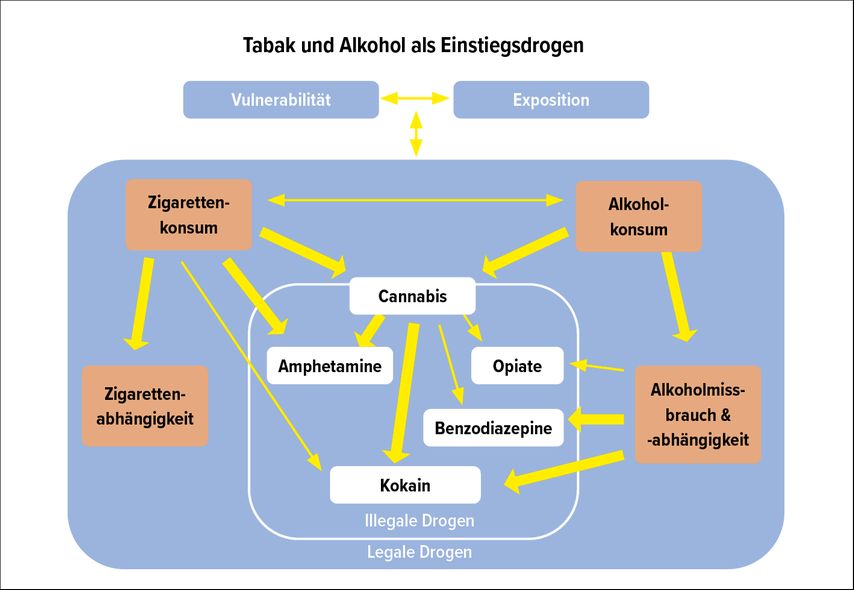
Neuere Studien haben gezeigt, dass bereits Zigaretten- und Alkoholkonsum und nicht erst THC-Konsum für den späteren Missbrauch illegaler Drogen verantwortlich sind. Der Konsum von Tabak und Alkohol in frühen Jahren erhöht die Wahrscheinlichkeit, später Cannabis und andere illegale Drogen zu gebrauchen. Tabak, Alkohol und Cannabis sind in enger Verbindung zu sehen. Ein sehr früher Gebrauch von Alkohol und Tabak führt häufig zum Cannabiskonsum, eine Verbindung zu anderen Drogen ist wesentlich schwächer. 95% der Cannabiskonsumenten beenden außerdem nach längstens einem Jahr ohne jede Therapie ihren Cannabiskonsum (Abb. 1).
Multifaktorielle Genese der Sucht
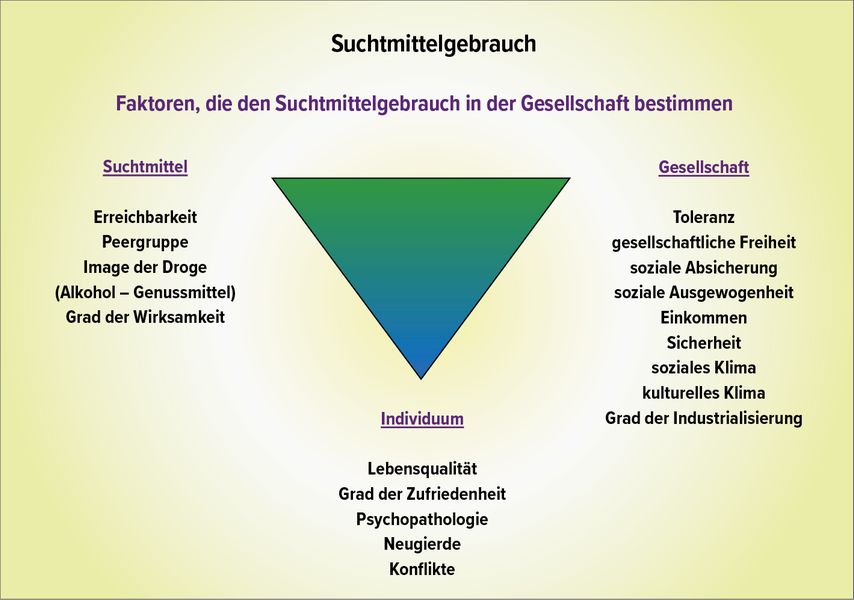
Kontrovers zur Einstiegsdrogentheorie ist zunehmend gesichert, dass der Gebrauch psychoaktiver Substanzen vom Zusammenspiel vieler Risikofaktoren abhängig ist. In empirischen internationalen Untersuchungen konnte der Einfluss von Faktoren wie Persönlichkeit (ADHS in unterschiedlichen Schweregraden, irritables und zyklothymes Temperament), Geschlecht, Alter, Schultyp und Familienstruktur auf den Konsum illegaler Drogen gezeigt werden.1,3,5 Diese Vulnerabilitätstheorie besagt, dass primäre Vulnerabilitäten dazu führen, dass Suchtmittel zur Selbstbehandlung eingesetzt werden – diese Sicht ist sehr komplex und hat vor allem in Mittel-und Südeuropa großen Zuspruch (Abb. 2).
Abb. 2: Faktoren, die den Suchtmittelgebrauch in der Gesellschaft bestimmen (nach Lesch et al. 2021)4
Diese unterschiedlichen psychologischen, soziologischen und biologischen Ursachen führen je nach Schweregrad zu unterschiedlichen Untergruppen. Stehen individuelle Faktoren im Vordergrund, spielen Angst und Depression eine wesentliche Rolle. Sind vor allem Gesellschaftsfaktoren als Ursache zu sehen, ist erlerntes Verhalten wesentlich oder spielen Suchtmittel selbst die wesentlichsten Rolle, sind vor allem Toleranz und Entzugserscheinungen zu beobachten (Typologie nach Lesch, www.lat-online.at, wobei diese Alkoholtypologie sicher auch bei Cannabisabhängigen zu sehen ist). Cannabis kann nicht als Einstiegsdroge bezeichnet werden. Tabakabhängigkeit und Alkoholabhängigkeit sind, wenn man nach der Einstiegstheorie geht, die viel wichtigeren primären stoffbezogenen Ursachen.
2. Welche psychiatrischen Syndrome sind bei Einnahme von Cannabis zu erwarten?
Organisch begründete psychische Syndrome folgen klaren Regeln:6,7
-
Die Dosis der eingenommenen Substanzen und die Häufigkeit der Einnahme bestimmen den Schweregrad und die Dauer der psychischen Syndrome.
-
Je schneller die Wirkung eintritt, umso stärker ist die Bewusstseinstrübung (z.B. parenteral vs. Rauchen vs. oral).
-
Bei zu rascher Dosisreduktion treten Durchgangssyndrome mit geringer Bewusstseinstrübung auf.
-
Bei langsamer Aufnahme oder regelmäßiger Einnahme sind Durchgangssyndrome mit geringer Bewusstseinstrübung zu erwarten.
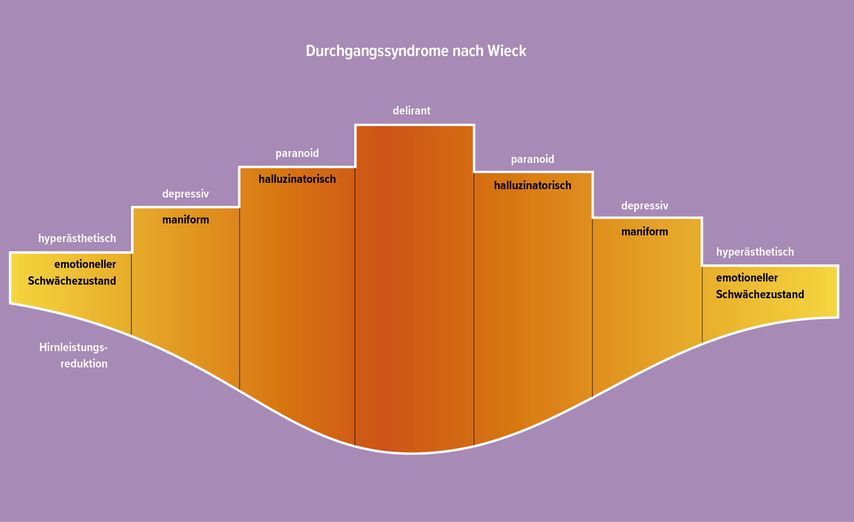
Beim Rauchen (Cannabisblüten oder -tabak) werden die Synapsen sehr schnell besetzt. Die orale Aufnahme von Cannabis, THC oder Alkohol wirkt viel langsamer. Die Dosis macht das Gift und führt zu organischen Psychosen (Bewusstseinstrübung mit Durchgangssyndromen; Abb. 3). Die Pflanzen sind meist weniger wirksam als einzelne konzentrierte Substanzen, z.B. die Hanfpflanze im Vergleich zu THC oder die Opiumkapsel im Vergleich zu Heroin, Kokablatt zu Kokain. Cannabidiole führen zu keinen wesentlichen Durchgangssyndromen. Je früher das Gehirn mit Giftstoffen Kontakt hat, umso stärker und länger sind die Störungen. Dies gilt für alle Suchtmittel (Tabak, Alkohol, Benzodiazepine usw.).5 In der Schmerztherapie bei meist alten PatientInnen ist fast nie ein auch nur leichtes Durchgangssyndrom zu diagnostizieren.
Abb. 3: Entwicklung der Durchgangssyndrome in Schweregraden nach Wieck (nach Lenz et al. 2007 und Faust et al. 1995)6, 7
Cannabis und auch THC lösen keine Schizophrenie aus. In der Suche nach einem biologischen Modell der Schizophrenie wurden in den letzten 30 Jahre Studien zu verschiedenen Drogen (z. B. mit Cannabis oder LSD) durchgeführt, um produktive Syndrome auszulösen, aber alle entsprachen nur den Verläufen organischer Psychosen, eine Schizophrenie konnte in keinem Fall diagnostiziert werden. Die PatientInnen, die bei Cannabisgebrauch als „schizophrene“ Notfälle im Spital landen, sind PatientInnen, die primär eine schizophrene Störung haben und Cannabis zur Selbstbehandlung verwenden (man sieht bei Cannabis positive Wirkungen auf die Konzentration und auf die Filterstörung). Diese PatientInnen rauchen oft sehr hohe Dosen und leiden schließlich unter Durchgangssyndromen und unter der primären schizophrenen Symptomatik (Denkstörungen, Filterstörungen usw.). Produktive Symptome wie Halluzinationen sind dann oft eine Mischung aus schizophrener Basisstörung und organischem suchtmittelbedingten Durchgangssyndromen (von Cannabis, Benzodiazepinen, Tabak, Alkohol) und damit eher schwierig zu behandeln. Oft konsumieren diese PatientInnen auch in zu hohen Dosen Tabak und Alkohol oder nehmen andere Drogen zu sich, sodass es wiederum zur Verstärkung der Symptomatik kommt. Eine reine, nur durch Cannabis induzierte Schizophrenie wurde von den Autoren noch nie diagnostiziert.
3. Welchen Stellenwert hat Cannabis in der Schmerztherapie?
80% der PatientInnen kommen wegen Schmerzen zum praktischen Arzt. Es steht eine breite Palette von Medikamenten zur Verfügung. Suchtmittel wie Cannabis oder Opiate stellen eine effektive und zusätzliche Behandlungsmöglichkeit auch für schwere, chronische Schmerzzustände dar. Viele Ärzte jedoch vermeiden eine Therapie mit Suchtmitteln, weil diese dem Suchtgiftgesetz unterworfen sind und die Verschreibenden gesetzliche Probleme befürchten. Neben diesen schwierigen Rahmenbedingungen sind der Mangel an Zeit und die Angst vor einer Suchtentwicklung und deren Folgen unter anderem oft Gründe, warum Suchtmittel als Schmerzmittel in Österreich viel seltener eingesetzt werden als in anderen europäischen Ländern.
SchmerzpatientInnen und SuchtpatientInnen sind sehr heterogen. Auch wenn die verwendeten Substanzen Gemeinsamkeiten vermuten lassen, gibt es wichtige Unterschiede (z.B. Alter), die berücksichtigt werden müssen ( www.oesg.at – Publikationen: Positionspapier zum Einsatz von Opioiden bei tumor- und nichttumorbedingten Schmerzen).2,5
Werden Suchtmittel in der Schmerztherapie nach klaren Indikationen angewandt, z.B. Opiate oder Cannabis für SchmerzpatientInnen mit einem klaren somatischen Substrat oder Benzodiazepine zur Behandlung einer Epilepsie, kann es zwar zu einer Dosissteigerung kommen, weil die Wirkung nachlässt oder der somatische Befund zu stärkeren Schmerzen führt, aber es entwickelt sich ohne andere massive Risikofaktoren fast nie eine Sucht. Diese PatientInnen sind meist nicht mehr jung und die Suchtgefahr ist umso größer, je jünger die Einnehmenden sind. Bei einer klaren und nachgewiesenen Indikation, können Cannabis und Opiate wie jedes andere Medikament verschrieben werden. Um die Suchtgefahr noch geringer zu halten, kann man diese vor der Verschreibung mittels Fragebogen erheben.
In der Sterbebegleitung haben wir die Aufgabe, den PatientInnen Sicherheit zu geben, sie sollen nicht unter Durst oder Hunger leiden und so wenig Schmerzen wie möglich haben. In dieser Indikation ist Sucht kein Thema, das Entscheidungen für die richtige Schmerztherapie beeinflussen sollte.
Literatur:
1 Kilmer B: New developments in Cannabis regulation. European Monitoring Centre for Drugs and Drug Addiction 2017; www.emcdda.europa.eu 2 Positionspapier der Österreichischen Schmerz und Suchtgesellschaft 2016 ( www.oesg.at ) 3 Lesch OM et al.: Alcohol and tobacco – medical and sociological aspects of use, abuse and addiction. Wien, New York: Springer 2011 4 Pharmainformation: Cannabisprodukte in der Medizin in Jahrgang 34/Nr. 1, Innsbruck, März 2019 5 Standards of Addiction Treatment der UNDOC und WHO, 31 März 2020, ISBN 978-92-4-000219-7 (electronische Version) 6 Lenz G, Küfferle B: Klinische Psychiatrie. Facultas -Verlag 2002 7 Faust V: Psychiatrie. Lehrbuch für Klinik, Praxis und Beratung. 1995 8 Kapusta ND et al.: Multiple substance use among young males. Pharmacology, Biochemistry and Behavior 2006; 86(2): 306-11
Das könnte Sie auch interessieren:
Pharmakologische und neuromodulatorische Behandlungen des Clusterkopfschmerzes
Die Behandlung des chronischen Clusterkopfschmerzes steht noch heute vor großen Herausforderungen. Am 19. European Headache Congress (EHC) 2025 präsentierte Dr. Anja Petersen, ...
Ist die ketogene Diät eine Präzisionsmedizin?
Die ketogenen Ernährungstherapien sind etablierte Behandlungsformen bei Epilepsie. Während sie primär bei therapierefraktären pädiatrischen Epilepsien eingesetzt werden, finden sie ...
Neues aus der Alzheimer’s Disease Drug Development Pipeline
Mit der weltweiten Zulassung der Amyloidantikörper Lecanemab und Donanemab ist erstmals eine kausale Behandlung der Alzheimerkrankheit möglich geworden. Die Behandlung setzt an der ...