Atypische Frakturen & Bisphosphonate
Bericht:
Reno Barth
Unter Mitwirkung von OA Dr. Bernhard Rintelen1, 2
1 Landesklinikum Stockerau II. Medizinische Abteilung Niederösterreichisches Zentrum für Rheumatologie
2 Karl Landsteiner Institut für klinische Rheumatologie, Stockerau
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bisphosphonate sind Standard in der Osteoporosetherapie und wirksam in der Prävention osteoporotischer Frakturen. Allerdings sind sie in seltenen Fällen mit atypischen Frakturen, vor allem jenen des Femurs (AFF), assoziiert. In der Praxis kann das zu einem schwierigen Dilemma führen, für dessen Auflösung wenig Evidenz verfügbar ist.
Keypoints
-
Atypische Femurschaftfrakturen unter antiresorptiver Therapie mit Bisphosphonaten oder Denosumab sind selten, aber für die Patient:innen dramatisch.
-
Sie können vor allem bei langjähriger Therapie und hoher kumulativer Dosis auftreten.
-
Die Reduktion des Risikos für Frakturen unter antiresorptiver Therapie überwiegt bei Weitem das Risiko für atypische Femurschaftfrakturen.
-
Unklare Schmerzen am Oberschenkel können als Warnsignal vorangehen.
-
Im Prodromalstadium gibt es radiologische Zeichen einer inzipienten Fraktur.
-
Im Zweifelsfall ist ein MRT des Oberschenkels hilfreich.
-
Ziel sollte es sein, das Antiresorptivum abzusetzen, was aber nur unter Abschätzung des allgemeinen Frakturrisikos erfolgen sollte.
Dr. Bernhard Rintelen von der 2. Medizinischen Abteilung am NÖ. Landesklinikum Weinviertel/Stockerau präsentierte den Fall einer 72-jährigen Patientin mit Zustand nach Hysterektomie mit Salpingektomie sowie nach einem nicht metastasierten Kolonkarzinom. Nach einer Netzhautablösung bestand eine deutliche Visusbeeinträchtigung; bei Vorhofflimmern wurde die Patientin mit einem DOAK antikoaguliert. Die Familienanamnese war hinsichtlich Frakturen unauffällig. Mit 70 Jahren hatte die Patientin eine Femurfraktur erlitten. Die aktuelle Vorstellung erfolgte aufgrund multipler Wirbelkörperfrakturen sowie einer niedrigtraumatischen Sakrumfraktur. In der Bildgebung zeigten sich innerhalb weniger Monate wiederholt neue Einbrüche weiterer Wirbelkörper, das Labor war unauffällig. Eine Osteoporose war bekannt, insgesamt hatte die Patientin über 14 Jahre Bisphosphonate erhalten (9 Jahre oral, 5 Jahre Ibandronat i.v.). Eine osteoanabole Therapie war geplant; Teriparatid wurde aufgrund der Visusprobleme abgelehnt, weshalb eine Behandlung mit Romosozumab erfolgte. Nach einem Jahr zeigte sich eine Konsolidierung ohne weitere Wirbelkörperfrakturen.
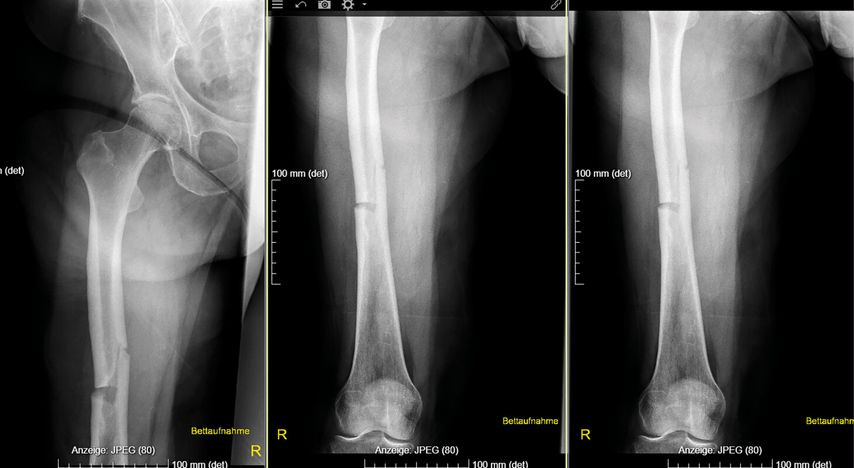
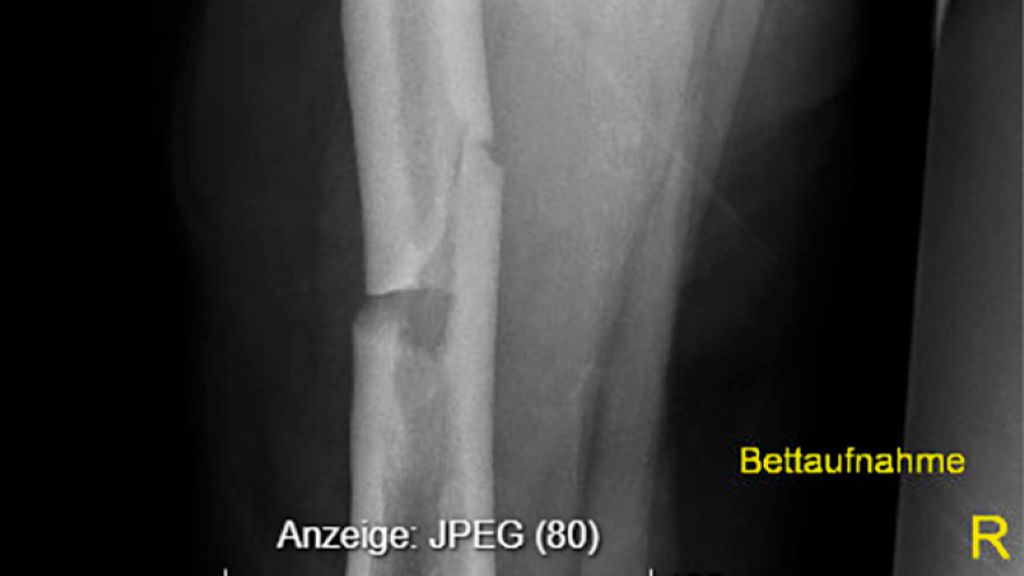
Eine Analyse der Femurfraktur in der Anamnese zeigte, dass es sich dabei um keine typische osteoporotische Fraktur am Femurhals, sondern um eine atypische Fraktur am Femurschaft unter Bisphosphonattherapie gehandelt hatte, wofür eine gerade Frakturlinie auf der lateralen und eine schräge Frakturlinie auf der medialen Seite sprachen (Abb.1).1 Der Fraktur waren keine Schmerzen vorausgegangen; diese gelten als Warnsignal für atypische Frakturen.2 Werden Patient:innen unter antiresorptiver Therapie mit unbestimmten Knochenschmerzen an den Oberschenkeln vorstellig, so sollte man hellhörig werden, erläuterte Rintelen.
Abb. 1: Die Röntgenaufnahmen zeigen eine atypische gerade Frakturlinie auf der lateralen und eine schräge Frakturlinie auf der medialen Seite
Bei atypischen Frakturen Bisphosphonate absetzen – wenn möglich
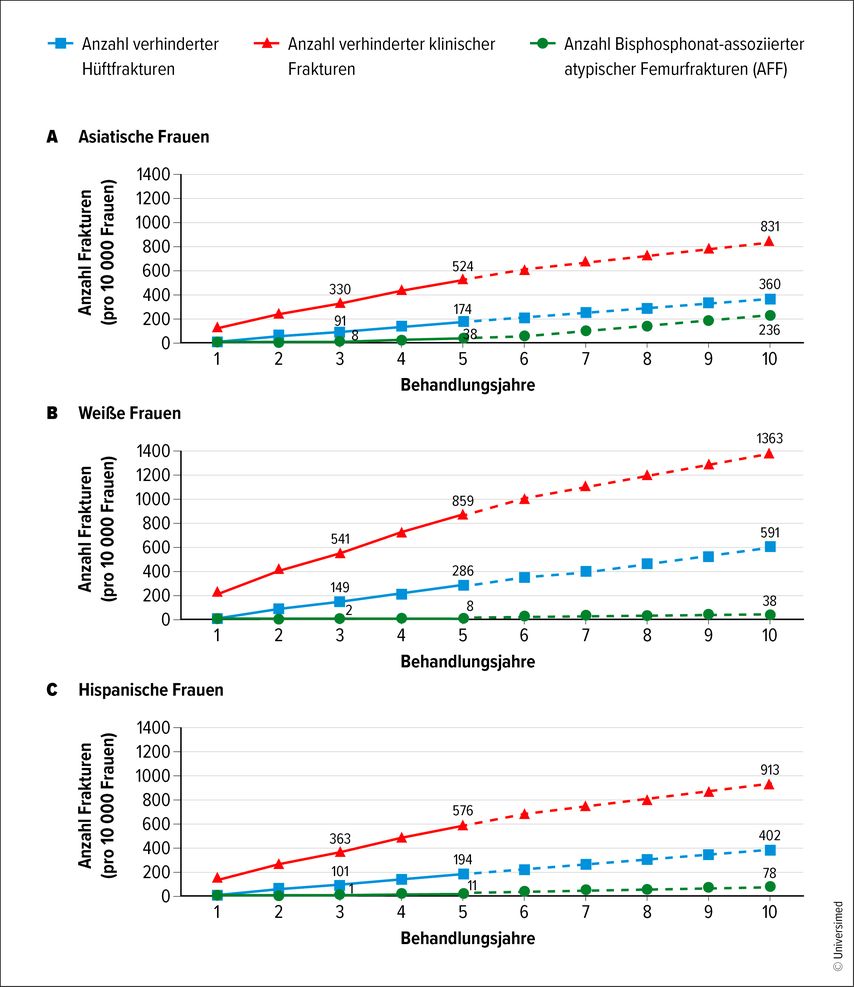
Eine langjährige Therapie mit Bisphosphonaten reduziert zwar das Risiko osteoporotischer Frakturen, erhöht aber das Risiko atypischer Femurfrakturen. Vergleicht man drei Jahre Therapie mit einer Therapie über weniger als drei Monate, ergibt sich eine Risikoerhöhung um mehr als den Faktor 8, bei acht Jahren Therapie ist das Risiko mehr als 40-fach erhöht. Ausschlaggebend ist letztlich die kumulative Bisphosphonatdosis. Weitere Risikofaktoren sind geringe Körpergröße, hohes Körpergewicht, Glukokortikoidgebrauch sowie Gebrauch von Protonenpumpen-Inhibitoren. Im Gegensatz dazu erhöhen Diabetes mellitus und rheumatoide Arthritis das Risiko für atypische Frakturen nicht. Nach dem Absetzen der Bisphosphonate reduziert sich das Risiko rasch. Insgesamt überwiegt der Nutzen der Bisphosphonattherapie das Risiko atypischer Femurfrakturen bei Weitem. Bei drei Jahren Anwendung kommen auf eine atypische Fraktur 75 verhinderte osteoporotische Frakturen. Rintelen: „In anderen Worten bedeutet das, dass atypische Frakturen selten sind, dabei allerdings dramatisch für die wenigen, die davon betroffen sind.“ Und das sind eher jüngere Patient:innen als betagte – während die Inzidenz osteoporotischer Frakturen mit dem Alter stark ansteigt. In asiatischen Populationen ist das Verhältnis ungünstiger, der Nutzen der Bisphosphonate überwiegt aber auch hier das Risiko (Abb. 2).3 Bei einseitigen atypischen Frakturen des Femurs sollte immer auch der andere Femur begutachtet werden, so Rintelen, da auch dort ein hohes Frakturrisiko besteht. Auch atypische Frakturen der Ulna oder der Tibia kommen vor.
Abb. 2: Verhinderte Hüft- und klinische Frakturen im Vergleich zu AFF im Zusammenhang mit Bisphosphonatanwendung. Dargestellt ist die Anzahl der Frakturen in Abhängigkeit von den Jahren der Bisphosphonatbehandlung, aufgeschlüsselt nach ethnischer Zugehörigkeit. Durchgezogene Linien für die Jahre 1 bis 5 weisen auf eine stärkere Evidenzbasis für die Reduktion des Risikos für Hüft- und klinische Frakturen unter Bisphosphonatbehandlung in den ersten 5 Behandlungsjahren hin als für Risikoreduktionen nach 5 Jahren. Modifiziert nach Black DM et al. 20203
Die Behandlung der Osteoporose bei Patient:innen mit atypischen Frakturen ist schwierig. Auch unter Denosumab sind atypische Frakturen beschrieben. Bisphosphonate sollten nach Möglichkeit abgesetzt und nichtmedikamentöse Maßnahmen zur Frakturprävention konsequent ausgeschöpft werden. Dazu zählen Sturzprävention sowie die Optimierung von Ernährung und Bewegung. Zudem sollte nach Ursachen einer sekundären Osteoporose gesucht, frakturrisikoerhöhende Medikamente sollten nach Möglichkeit abgesetzt werden. Manche Patient:innen profitieren von einer osteoanabolen Therapie, wobei für Romosozumab in dieser Population noch keine Daten vorliegen. Angesichts multipler osteoporotischer Wirbelfrakturen entschied man sich im geschilderten Fall dennoch für eine Weiterbehandlung mit Zoledronsäure, um den Effekt von Romosozumab zu erhalten. Denosumab wäre eine weitere Option, ist jedoch ebenfalls mit atypischen Femurfrakturen assoziiert und eine Therapie damit müsste letztlich mit einem Bisphosphonat abgeschlossen werden.
Quelle:
ÖGR-Jahrestagung, 27.–29.11.2025, Wien
Literatur:
1 Anderson PA et al.: J Bone Joint Surg Am 2024; 106(19): 1819-28 2 Shane E et al.: J Bone Miner Res 2010; 25(11): 2267-94r 3 Black DM et al.: N Engl J Med 2020; 383(8): 743-53
Das könnte Sie auch interessieren:
CAR-T-Zellen und BiTE: neue Immuntherapien in der Rheumatologie
Das ideale Ziel einer Therapie einer rheumatischen Erkrankung ist die medikamentenfreie Remission. Dieses Ziel wird mit den gängigen Therapien, also mit therapeutischen Antikörpern und ...
Selten, aber relevant: Methotrexat kann Knochen schädigen
Bei Schmerzen und Insuffizienzfrakturen der unteren Extremität unter Therapie mit Methotrexat besteht der Verdacht auf eine seltene, aber relevante MTX-Osteopathie. Rheumatolog:innen ...
Osteologische Mythen im Faktencheck
Rund um die Osteoporose und ihre Behandlung kursieren nicht nur unter Betroffenen, sondern selbst in Fachkreisen einige falsche Annahmen. Diese halten sich hartnäckig, obwohl solide ...