Therapie des Hörsturzes an der Universitätsklinik für Hals-, Nasen- und Ohrenkrankheiten des AKH Wien
Autoren:
Assoc. Prof. Priv.-Doz. Dr. Christoph Arnoldner
Dr. Anselm Joseph Gadenstätter
Universitätsklinik für Hals-, Nasen- und Ohrenkrankheiten
Medizinische Universität Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Hörsturz stellt trotz einer hohen Spontanremissionsrate eine schwierig zu behandelnde Erkrankung in der HNO-Heilkunde dar. Aufgrund fehlender Evidenz kommen verschiedenste Behandlungskonzepte in der Hörsturztherapie zum Einsatz. Im vorliegenden Artikel werden die Vorgehensweisen an der Wiener Universitätsklinik für Hals-, Nasen- und Ohrenkrankheiten dargelegt und zukünftige Therapiemöglichkeiten besprochen.
Keypoints
-
Trotz dünner Datenlage basiert die Therapie des Hörsturzes auf der hochdosierten Gabe systemischer oder lokaler Glukokortikoide.
-
Die lokale intratympanale Glukokortikoidgabe steht sowohl als initiale Therapie als auch als Rettungstherapie für systemisch vorbehandelte Patienten zur Verfügung.
-
Bei jedem Patienten muss nach Abschluss der Therapie – unabhängig vom Therapieerfolg – ein MRT des Kleinhirnbrückenwinkels mit Kontrastmittel durchgeführt werden.
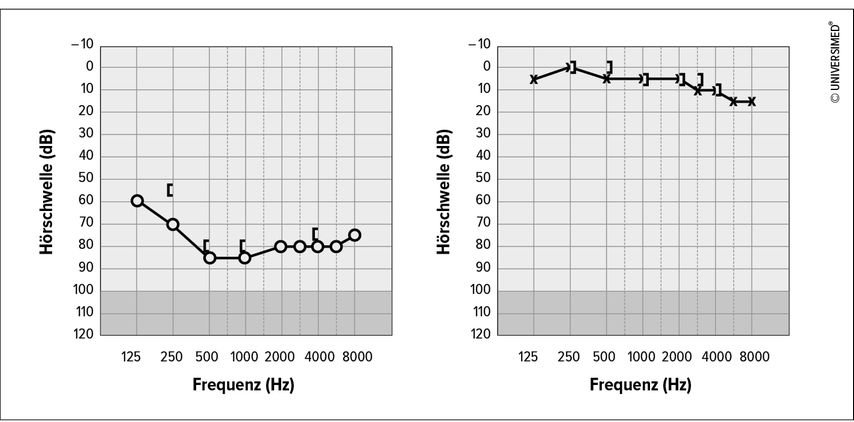
Der Hörsturz, auch akuter idiopathischer sensorineuraler Hörverlust genannt, beschreibt eine akut aufgetretene, zumeist einseitige Schallempfindungsstörung ohne erkennbare Ursache (Abb. 1). Schätzungen zufolge liegt die jährliche Inzidenz des Hörsturzes bei 5 bis 20 Betroffenen pro 100000 Personen, wobei teilweise auch von deutlich höheren Fallzahlen ausgegangen wird.1,2 Aufgrund der Tatsachen, dass die Pathogenese noch weitgehend ungeklärt ist und keine evidenzbasierte Therapie verfügbar ist, stellt der Hörsturz – trotz seiner hohen Spontanremissionsrate von bis zu etwa 70% – eine schwierig zu therapierende otologische Erkrankung dar. Seit Langem ist die systemische Hochdosisgabe von Glukokortikoiden trotz fehlender definitiver Evidenz der Goldstandard in der Hörsturztherapie; alternativ kann auch die lokale Gabe von intratympanal verabreichten Glukokortikoiden eingesetzt werden, um systemische Nebenwirkungen bei weiterhin hohen intracochleären Wirkstoffkonzentrationen zu vermeiden.
Abb. 1: Typisches Audiogramm eines hochgradigenpantonalen sensorineuralen Hörverlusts; bei gesunder Gegenseite zeigt sich auf der rechten Seite ein Abfall sowohl der Knochen- als auch der Luftleitungshörschwelle von mehr als 80dB SPL
Im Folgenden wird der therapeutische Umgang mit dem akuten idiopathischen sensorineuralen Hörverlust an der Universitätsklinik für Hals-, Nasen- und Ohrenkrankheiten des AKH Wien erläutert und ein Ausblick in die Zukunft der Hörsturztherapie diskutiert.
Therapie des Hörsturzes im AKH Wien
Nach Sicherung der Diagnose eines Hörsturzes und Ausschluss anderer Erkrankungen, die ursächlich für einen akuten Hörverlust sein können und eine entsprechendekausale Therapie erfordern (z.B. Rundfenstermembranruptur, Morbus Menière oder retrocochleäre Erkrankungen), werden verschiedene Therapiekonzepte – abhängig von Vorerkrankungen oder Wünschen des Betroffenen – angestrebt. Ziel der Therapie ist es, eine hohe intracochleäre Glukokortikoiddosis zu erreichen. Nach Abschluss einzelner Therapieintervalle und gegebenenfalls bei subjektiver Besserung werden regelmäßige Audiogramme zur Kontrolle des Therapieerfolgs durchgeführt. Trotz Fehlen einer evidenzbasierten Grundlage für diese Therapie deckt sich dieses Vorgehen mit den Empfehlungen einer Metaanalyse über den Stellenwert der Glukokortikoide in der Hörsturztherapie.3
Therapieschemata
Eine ambulante Therapie, die bei Patienten ohne relevante Vorerkrankungen angedacht werden kann, ermöglicht eine flexiblere Betreuung bei gleichzeitig engmaschiger Kontrolle des Hörverlusts. Hierbei wird über zwei Tage eine hochdosierte intravenöse Therapie mit 500mg Prednisolon ambulant durchgeführt. Unter besonderen Umständen kann noch ein dritter Tag intravenöser Therapie mit reduzierter Dosis (250mg) angeschlossen werden. Nach Abschluss dieses Therapieintervalls wird ein Audiogramm angefertigt, um das weitere Vorgehen zu planen. Anschließend wird eine orale ausschleichende Therapie mit Prednisolon über acht Tage durchgeführt.
Falls nach Ablauf der oralen Therapie noch keine restitutio ad integrum erreicht werden konnte, so kann – entsprechend den Handlungsempfehlungen der Amerikanischen Vereinigung für Hals-, Nasen- und Ohrenkrankheiten – zusätzlich eine Rettungstherapie mit intratympanal verabreichten Glukokortikoiden durchgeführt werden.4 An der Wiener HNO-Universitätsklinik wird hierfür das Glukokortikoid Triamcinolonacetonid (TAAC; Volon® A) angewendet. Hierbei werden an üblicherweise vier Tagen 40mg TAAC unter otoskopischer Kontrolle intratympanal appliziert. Diese Therapie steht außerdem auch jenen Patienten als Salvage-Therapie zur Verfügung, die bereits mit systemischen Steroiden anbehandelt wurden, aber weiterhin einen signifikanten Hörverlust haben. Bei ausbleibender Verbesserung nach initialer i.v. Therapie wird in Einzelfällen direkt eine intratympanale Therapie mit TAAC angeboten.
Eine stationäre Therapie wird bei jenen Patienten angedacht, die aufgrund von begleitender Vertigo oder Vorerkrankungen, wie arterieller Hypertonie oder Diabetes mellitus Typ 2, einer sehr engmaschigen Betreuung unter systemischer Glukokortikoidtherapie bedürfen. Zusätzlich können auch Patienten stationär aufgenommen werden, bei denen eine ambulante Therapie nur erschwert möglich ist (z.B. aufgrund zu langer Anfahrtszeiten ins Krankenhaus). Im Rahmen der stationären Betreuung wird in der Regel eine intravenöse Prednisolon-Therapie über sechs Tage durchgeführt (Dosis: 2 Tage jeweils 500mg, 2 Tage jeweils 250mg, 2 Tage jeweils 125mg; „Stennert-Schema“). Nach Entlassung wird wiederum eine oral ausschleichende Glukokortikoidtherapie über acht Tage angeschlossen und danach – wie teilweise auch unter laufender Therapie – der Erfolg der Therapie mittels Audiometrie überprüft. Falls sich hierbei keine „full recovery“ zeigen sollte, kann auch in diesem Fall wiederum eine Rettungstherapie mit intratympanalem TAAC bis zu sechs Wochen nach Symptombeginn angedacht werden. Bei besonders ausgeprägtem Hörverlust oder zusätzlich bestehender vestibulärer Symptomatik kann diese aber bereits kombiniert mit der systemischen intravenösen Therapie im Rahmen des stationären Aufenthalts angewendet werden, um einen maximalen therapeutischen Effekt zu erreichen.
Bei einigen Betroffenen ist aufgrund vorbestehender Erkrankungen eine systemische Glukokortikoidtherapie kontraindiziert (z.B. psychische Erkrankungen, Glaukom oder schwerer Diabetes mellitus Typ 2) und nicht durchführbar. Für jene Patienten kommt ausschließlich die lokale intratympanale TAAC-Therapie in Frage.
Weiteres Vorgehen
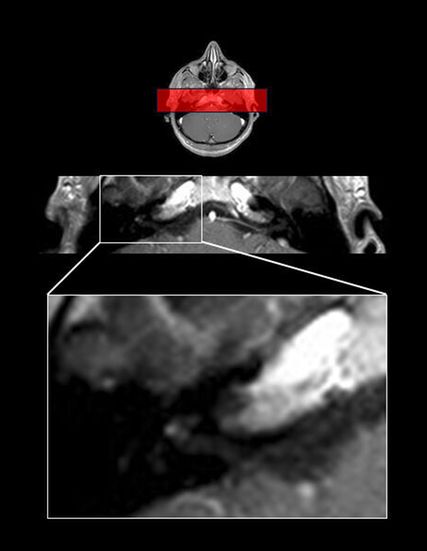
Abb. 2: Intralabyrinthäres Vestibularisschwannom rechts; nach Kontrastmittelgabe zeigt sich in der T1-gewichteten MRT-Sequenz im axialen Schnitt ein etwa 1mm großes intralabyrinthäres Vestibularisschwannom auf der rechten Seite
Nach Abschluss der Therapie wird jeder Patient unabhängig vom Behandlungserfolg zur Durchführung einer Magnetresonanztomografie des Kleinhirnbrückenwinkels im niedergelassenen Bereich über
wiesen, um bestimmte Ursachen für den Hörsturz, wie etwa Vestibularisschwannome, ausschließen zu können. Wichtig hierbei ist die Durchführung einer T1-Sequenz mit Kontrastmittelgabe, um kleinere (z.B. intralabyrinthäre) Schwannome möglichst gut darzustellen (Abb. 2). Das Ergebnis der Magnetresonanztomografie wird im Rahmen einer abschließenden Kontrolluntersuchung mit dem behandelnden Arzt besprochen, um bei Vorliegen einer Auffälligkeit die entsprechende weiterführende Diagnostik und Therapie einleiten zu können. Bei weiterbestehendem, subjektiv belastendem Hörverlust wird grundsätzlich ein Intervall von mehreren Monaten abgewartet, bevor eine Versorgung mit Hörgeräten – entsprechend den etablierten Kriterien – angedacht wird, um eine eventuelle Spontanremission abzuwarten. Bei Patienten mit besonders stark ausgeprägtem Hörverlust, welcher gegebenenfalls eine Versorgung mit einem Cochlea-Implantat notwendig macht, wird dieses Intervall in der Regel auf bis zu zwölf Monate ausgeweitet, bevor eine Operationsplanung eingeleitet wird.
Ausblicke in die Zukunft der Hörsturztherapie
Eine Problematik des Hörsturzes stellt die Tatsache dar, dass aufgrund seiner hohen Spontanremissionsrate positive Effekte einer möglichen Therapie im Rahmen klinischer Studien nur schwer nachweisbar sind, da hierfür große Patientenkollektive notwendig wären. In den letzten Jahren wurde vom Deutschen Studienzentrum für HNO-Heilkunde eine multizentrische Studie an 40 verschiedenen HNO-Kliniken durchgeführt, in welcher die Wirksamkeit und Sicherheit der HOchDOsis-GlukoKORTikoid-Therapie (HODOKORT-Studie) durch Gegenüberstellung oraler und intravenöser Glukokortikoidtherapien untersucht wurden. Da sich die Studie bereits in der Auswertungsphase befindet, werden in näherer Zukunft wichtige Ergebnisse erwartet, die einen tiefgreifenden Einfluss auf die Hörsturztherapie haben könnten.5
Eine weitere Problematik, die bei einer Vielzahl otologischer Erkrankungen auftritt, stellt der effektive Transfer von Wirkstoffen in die Cochlea dar. Aufgrund der sogenannten Blut-Labyrinth-Schranke werden systemisch applizierte Wirkstoffe nur begrenzt in die Cochlea transportiert. Auch die lokale Gabe von Wirkstoffen in das Mittelohr wird durch die begrenzte Diffusion über das runde Fenster in das Innenohr beschränkt. Um dieses Problem zu überwinden, könnten verschiedene Hydrogele zum Einsatz kommen, die aufgrund ihrer höheren Viskosität länger im Mittelohr verweilen und somit eine verlängerte Wirkstoffabgabe ins Innenohr ermöglichen. Erste Studien in Tiermodellen konnten hierbei deutliche Erfolge erzielen, insofern als ein effizienterer Transport ins Mittelohr beobachtet wurde und im Rahmen von Cochlea-Implantationen bessere Hörergebnisse nach intratympanaler Applikation von in Hydrogel gelöstem TAAC erreicht werden konnten.6,7 Zusätzlich werden bereits in grundlagenwissenschaftlichen Experimente andere potenzielle Wirkstoffe untersucht, die aufgrund ebenso vielversprechender Ergebnisse in naher Zukunft in ersten klinischen Studien evaluiert werden können.
Außerdem wird an der Wiener Universitätsklinik für Hals-, Nasen- und Ohrenkrankheiten derzeit auch eine Studie durchgeführt, die die direkte intracochleäre Wirkstoffapplikation über ein Kathetersystem der Firma MED-EL evaluiert. Hierbei werden Patienten mit einem hochgradigen Hörsturz (mittlere Hörschwelle >70dB in den Frequenzen 0,5/1/2/4kHz) nach frustraner systemischer Glukokortikoidtherapie und bei gleichzeitig bestehender Indikation für eine Rundfenstermembranabdeckung eingeschlossen. Über einen Katheter wird hier TAAC direkt in die Hörschnecke verabreicht, mit dem Ziel, deutlich höhere Wirkstoffkonzentrationen in der Cochlea zu erreichen.
Zusammenfassung
Die Therapie des Hörsturzes ist aufgrund der dünnen Datenlage weiterhin ein wichtiges Thema für die moderne Otologie. Aufgrund neuer Erkenntnisse über die Rolle der Glukokortikoide und anderer potenziell wirksamer Therapeutika können jedoch in den nächsten Jahren Fortschritte in der klinischen Versorgung von Patienten mit Hörsturz erwartet werden.
Literatur:
1 Alexander TH, JeffreyPH: Incidence of sudden sensorineural hearing loss. Otol Neurotol 2013; 34(9): 1586-9 2 Klemm E et al.: A present investigation of the epidemiology in idiopathic sudden sensorineural hearing loss. Laryngorhinootologie 2009; 88(8): 524-7 3 Plontke SK et al.: Intratympanic glucocorticoids for sudden sensorineural hearing loss. Cochrane Database Syst Rev 2009; 4: CD008080 4 Chandrasekhar SS et al.: Clinical practice guideline: sudden hearing loss (update). Otolaryngol Head Neck Surg 2019; 161(1_suppl): 1-45 5 HODOKORT. Eine Studie des Deutschen Studienzentrums für HNO-Heilkunde. https://hodokort-studie.hno.org ; zuletzt aufgerufen am 6.10.2021 6 Gausterer JC et al.: Intratympanic application of poloxamer 407 hydrogels results in sustained N-acetylcysteine delivery to the inner ear. Eur J Pharm Biopharm 2020; 150: 143-55 7 Honeder C et al.: Sustained-release triamcinolone acetonide hydrogels reduce hearing threshold shifts in a model for cochlear implantation with hearing preservation. Audiol Neurootol 2019; 24(5): 237-44
Das könnte Sie auch interessieren:
Neugeborenen-Hörscreening, eEKP und moderne Frühintervention bei Kindern
Der elektronische Eltern-Kind-Pass (eEKP) wird in Österreich ab Herbst 2026 den analogen gelben Mutter-Kind-Pass ablösen: welche Änderungen dies für das Neugeborenen-Hörscreening bringt ...
Vorgehensweise bei Verdacht auf eine auditive Verarbeitungsstörung (AVS)
Auditive Verarbeitungsstörungen (AVS) sind ein seit Jahren sehr kontrovers diskutiertes Thema, welches sowohl in der Diagnostik als auch in der Therapie mit uneinheitlichem Vorgehen ...
Transorale robotisch assistierte Chirurgie
Das chirurgische Armamentarium hat sich in den letzten Jahren erweitert: Neben der minimalinvasiven transoralen Laserchirurgie steht uns heute auch die transorale robotisch assistierte ...