Covid-19-Versorgung mit hämatologischem Schwerpunkt
Autoren:
Prim. Univ.-Prof. Dr. Felix Keil
Dr. Michael Panny
Dr. Michael Leiner
3. Medizinische Abteilung
Hämatologie & Onkologie
Hanusch-Krankenhaus der OEGK, Wien
E-Mail: felix.keil@oegk.at
Die Zusammenarbeit zwischen den einzelnen Spezialabteilungen für Covid-19 in Wien funktioniert hervorragend, wobei im Hanusch-Krankenhaus schwerpunktmäßig Patienten mit hämatologischen Erkrankungen und Covid-19 versorgt werden. Im Folgenden finden Sie einen kurzen Überblick und aktuelle Daten zu unseren Erfahrungen mit dieser speziellen Patientenpopulation.
Keypoints
-
Auf der Covid-19-Station des Hanusch-Krankenhauses wurden bisher 309 Patienten versorgt.
-
Bezüglich des Schweregrades der Covid-19-Erkrankung fand sich kaum ein Unterschied zwischen den Patienten mit Malignomen und der Gesamtpopulation.
-
Die Betreuung hämatologischer Patienten durch Hämatologen mit Expertise in der Covid-19 Betreuung könnte bessere Ergebnisse erzielen.
-
Bei den hämatologischen Patienten in unserem Kollektiv zeigte sich einerseits das Problem einer lang anhaltenden Viruspersistenz und andererseits das gehäufte Auftreten einer Hyperinflammation trotz laufender Steroidtherapie.
Wir betreuen im Hanusch-Krankenhaus seit Anfang Oktober 2020 eine eigene Covid-19-Station mit hämatologischem Schwerpunkt. DerAufbau der Abteilung und die Betreuung der Patienten liefen von Anfang an sehr gut, da Prim. Univ.-Doz. Dr. Christoph Wenisch und Prim. Univ.-Doz. Dr. Sabine Schmaldienst von der Klinik Favoriten beratende Unterstützung leisteten.
Aufbau der Station
Die Station vefügt über 31 Betten: Es gibt elf Schleusenbetten mit kontrolliertem Unterdruck (neun Einzel- und ein Doppelzimmer), die übrigen sind Doppel- und Einzelzimmer ohne Schleuse, aber dennoch mit Unterdruck. Acht Hochfluss-Sauerstofftherapie-Geräte („high flow nasal oxygen therapy“; HFNOT; AirvoTM 2) und zwei nicht invasive Ventilations-Geräte (NIV; „continuous/biphasic positive airway pressure“ [CPAP/BiPAP]; Phillips V60) mit optionaler HFNOT stehen zur Verfügung. Des Weiteren können acht Telemetrien zur Pulsoxymetrie (und optional Rhythmusobservanz) verwendet werden. Die beiden NIV-Positionen sind videoüberwacht mit zusätzlichem Rhythmus-, Sättigungs-, Blutdruck- und Atemfrequenzmonitoring. Durch die gute technische Ausstattung und die Unterdruckzimmer ist eine adäquate Versorgung möglich, die dennoch internistische, psychologische und logistische Herausforderungen mit sich bringt.
Komorbiditäten, Schweregrad undVerlauf
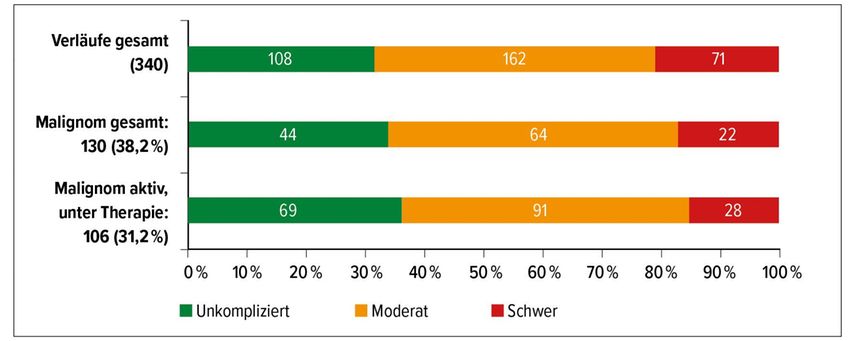
Insgesamt wurden bei uns bisher 309 Patienten versorgt. Wir sehen, dass man Covid-19-positive Patienten bei hohem Therapiedruck, mit progredienter Grunderkrankung, durchaus erfolgreich behandeln kann. Demgegenüber gibt es aber auch schwere Covid-Verläufe bei Patienten mit aggressiver hämatologischer Erkrankung (Abb. 1). Patienten mit einer hämatologischen Grunderkrankung, die gleichzeitig eine immunsuppressive Therapie erhalten oder vor kurzer Zeit erhalten haben, nehmen wir eher frühzeitig auf. Jeder aufgenommene Patient hatte eine Indikation für eine stationäre Aufnahme und war nicht heimversorgungsfähig.
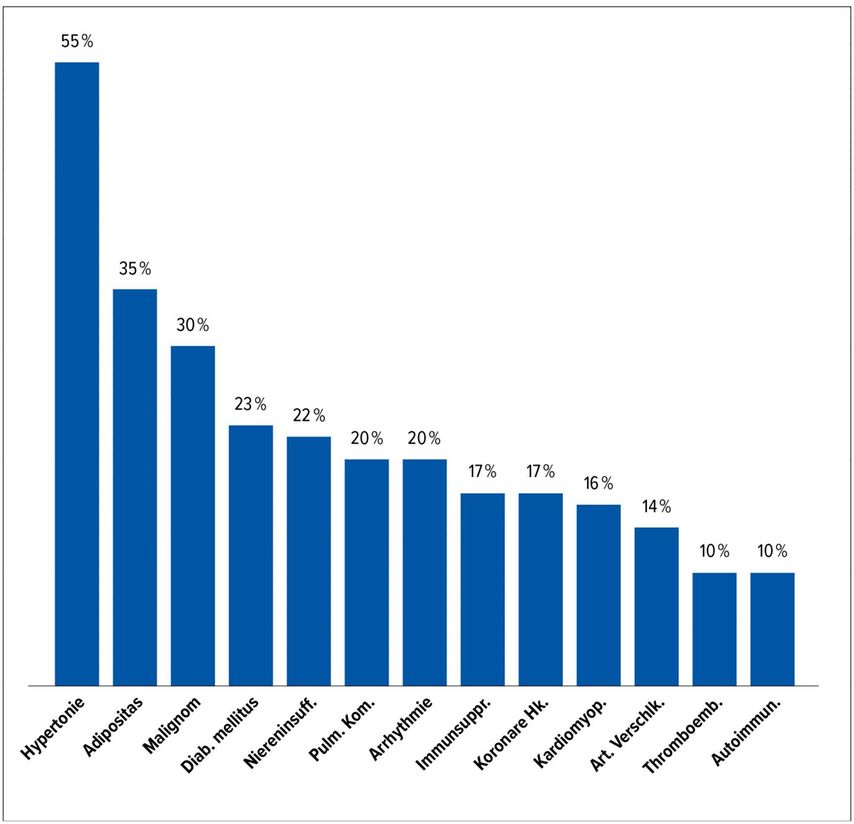
An Komorbiditäten fand sich beim überwiegenden Teil unserer Patienten eine arterielle Hypertonie, gefolgt von Adipositas (Body-Mass-Index [BMI] >30kg/m2), Diabetes und chronischer Niereninsuffizienz, pulmologischen Erkrankungen, kardialen Arrhythmien. Das Risiko für Thromboembolien im Rahmen einer Covid-19-Erkrankung ist bekannt. Bei uns zeigten sieben Patienten bei Aufnahme eine tiefe Beinvenenthrombose oder Thromboembolie (Abb. 2).
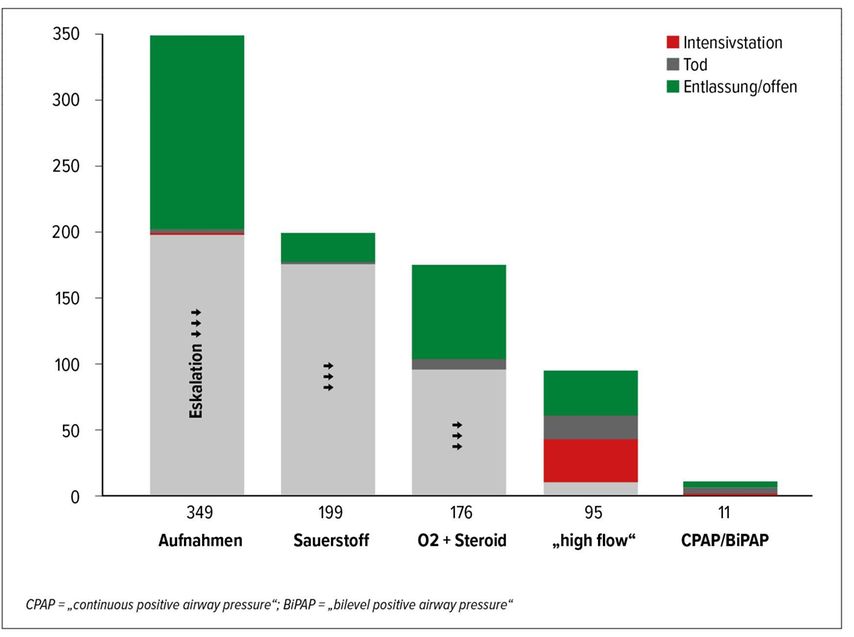
Bezüglich des Schweregrades der Erkrankungen war ca. ein Viertel der Patienten leicht, die Hälfte der Patienten mittelgradig und etwa ein Viertel der Patienten schwer erkrankt. Hier fand sich kaum ein Unterschied zwischen Patienten mit Malignomen und der Gesamtpopulation(Abb.1). Die notwendige Eskalationsstufe ist in Abb. 3 näher beschrieben: Von349 Aufnahmen benötigten 199 Patienten Sauerstoffunterstützung, 176 Patienten darüber hinaus Kortikosteroide und 95 Patienten eine Atemunterstützung mit „High flow“-Geräten oder auch Druckunterstützung bei der nicht invasiven Beatmung (Abb. 3).
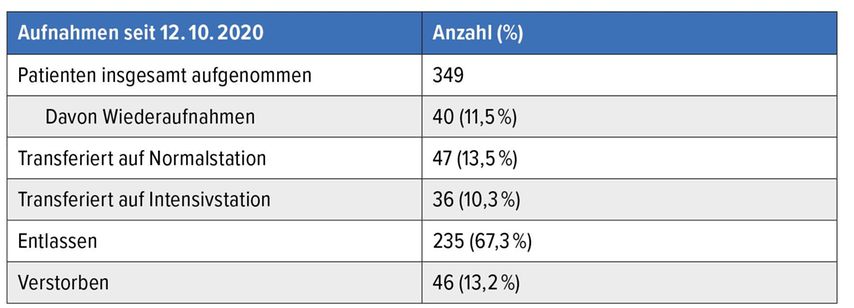
Mehr als die Hälfte der Patienten konnte von unserer Station nach erfolgreicher Therapie direkt nach Hause entlassen werden. Einen Transfer der Patienten auf die Normalstation führten wir bei ca. 14% durch, während ca. 10% auf die Intensivstation (ICU) überstellt wurden, wobei die Liegedauer dieser Patienten im Median bei 14 Tagen lag (Tab. 1).
Wir beobachteten eine Mortalitätsrate von 13,2% unserer mit Covid-19 infizierten hämatologischen Patienten. Im Vergleich zu den Mortalitätsraten von etwa 30% in international publizierten Studien konnten an unserer Abteilung bessere Ergebnisse erzielt werden. Darüber hinaus hat sich gezeigt, dass einige unserer unter Behandlung stehenden hämatologischen Patienten nach der SARS-CoV-2 Impfung keine schützenden Antikörper generieren konnten. Da das Coronavirus nicht gänzlich verschwinden wird, besteht daher weiterhin der Bedarf an Betreuung dieser Patienten an hämatologischen Spezialabteilungen. Eine Versorgung dieser Patienten an einer hämatologischen Hybridabteilung wäre nach unserer Erfahrung eine denkbare Option. Bei Patienten mit spezifischen hämatologischen Erkrankungen und behandlungsbedürftigen Covid-19-Infektionen könnte die Betreuung durch Hämatologen mit Expertise in der Covid-19-Betreuung bessere Ergebnisse erzielen.
Besondere Herausforderungen
Wöchentlich finden Abstimmungsgespräche mit allen Abteilungen statt. Zudem zeigt sich bei hämatologischen Patienten in unserem Kollektiv einerseits das Problem einer lang anhaltenden Viruspersistenz und andererseits das gehäufte Auftreten einer Hyperinflammation trotz laufender Steroidtherapie. Durch die lange Viruspersistenz mit der Akquirierung von Mutationen bei Immunsupprimierten – ein Phänomen, das kürzlich publiziert wurde – stellt sich im klinischen Alltag bei dieser Patientengruppe oftmals die Frage nach dem richtigen Entisolierungszeitpunkt. Hier seien zwei kurze Fallbeispiele zur Hyperinflammation bzw. langen Viruspersistenz angeführt:
Fallbericht: Hyperinflammation
Bei einer 65-jährigen Patientin mit akuter myeloischer Leukämie (AML) unter laufender palliativer Therapie mit Azacitidin plus Venetoclax wurde während des 4. Zyklus Azacitidin ein positiver SARS-CoV-2-Befund erhoben. Die Patientin zeigte bei Virusnachweis ein gutes Ansprechen auf die Therapie. Eine intensive Chemotherapie war bei der Patientin aufgrund der vorliegenden Komorbiditäten (Adipositas permagna, chronisch obstruktive Lungenerkrankung [COPD] mit Langzeit-Sauerstofftherapie [LTOT], Diabetes mellitus) nicht möglich.
Die Patientin entwickelte rasch eine respiratorische Insuffizienz, dementsprechend wurde die Sauerstofftherapie eskaliert und eine Steroidtherapie eingeleitet. Trotz Steigerung der Steroidtherapie auf 20mg Dexamethason und maximaler HFNOT („flow“ 60L und 90% O2) verschlechterte sich der Zustand der Patientin zunehmend und sie entwickelte ein akutes Nierenversagen (Kreatinin 4,4mg/dl, glomeruläre Filtrationsrate [GFR] 9ml/min). Laborchemisch zeigte sich parallel zur klinischen Verschlechterung eine deutliche Hyperinflammation mit Ferritinanstieg auf 27000ng/ml, Hypertriglyzeridämie und Thrombozytopenie. Klinisch auffällig war außerdem ein Gewichtsverlust von 15kg innerhalb eines Monats.
Eine antiinflammatorische Therapie mit Ruxolitinib wurde additiv eingeleitet. Darunter kam es zu einer kontinuierlichen klinischen Besserung und Normalisierung der laborchemischen Parameter, sodass die Patientin fünf Wochen nach Virusnachweis in sehr gutem Allgemeinzustand nach Hause entlassen werden konnte. Bei Entlassung war der Test auf virale DNA mittels Polymerasekettenreaktion (PCR) negativ und es zeigte sich eine Serokonversion.
Fallbericht: Viruspersistenz
Ein weiterer exemplarischer hämatologischer Fall mit positivem SARS-CoV-2-Befund war der eines 63-jährigen Patienten mit Diagnose eines angioimmunoblastischen T-Zell-Lymphoms unter laufender zytostatischer Therapie nach CHOEP-Protokoll. Bereits unmittelbar nach dem ersten Therapiezyklus im Oktober 2020 zeigte eine Screening-PCR einen positiven Befund.
Der Patient wurde initial zur Observanz und anschließend aufgrund des Infektionsrisikos für die weiteren Behandlungszyklen auf der Covid-Station aufgenommen. Anfangs kam es zu milden Covid-Symptomen im Sinne von Abgeschlagenheit, Husten, Fieber sowie zu diskreten Sättigungsabfällen bei Belastung, ohne Indikation für eine Sauerstofftherapie. Im weiteren Verlauf zeigten sich die Beschwerden rückläufig und der Patient blieb auch unter Chemotherapie anhaltend oligosymptomatisch. Der Ct-Wert („threshold cycle“) in den seriellen PCR-Tests betrug allerdings durchgehend <30. Angesichts der hämatologischen Diagnose und des komplikationslosen Covid-Verlaufs wurde die Chemotherapie nicht unterbrochen.
Bis zum 28.12.2020, somit über eine Dauer von mindestens zwei Monaten, waren alle PCR-Tests durchgehend positiv mit einem Ct-Wert <30. Die Dauer der Viruspersistenz ist in diesem Fall durchaus als repräsentativ für zahlreiche auf unserer Station betreute hämatologisch Erkrankte zu betrachten und entspricht auch vorbeschriebenen Daten für immunkompromittierte Covid-19-Patienten.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Fokus: pädiatrische Gehirntumoren
Anna Lämmerer, PhD, doktorierte am Berger-Labor der MedUni Wien. Ihre Forschung hilft, Studien voranzutreiben – und oft direkt dabei Leben zu verlängern.
Anamnese oder präoperatives Gerinnungsscreening?
Blutgerinnungsstörungen können zu intra- wie auch postoperativen Blutungen führen, die abhängig von Lokalisation und Schweregrad ernste Folgen nach sich ziehen können. Ziel einer ...
CAR-T-Zellen: Stellenwert – klinische Evidenz – Herausforderungen
„Chimeric antigen receptor“(CAR)-T-Zellen sind eine der bedeutendsten Innovationen der modernen Hämatologie. Es handelt sich dabei um autologe, genetisch modifizierte T-Zellen, die ex ...