Strahlenempfindlichkeit verschiedener Gewebe
Diagnostische Bildgebung und Strahlentherapie sind aus der modernen Medizin nicht mehr wegzudenken. Zweifellos bringen sie unseren Patienten grossen Nutzen, man darf jedoch nicht vergessen, dass durch den Einsatz von ionisierender Strahlung auch gewisse Risiken mit ihrer Anwendung verbunden sind. Diese Risiken sind begründet in der Natur der Wechselwirkung von ionisierender Strahlung mit Materie.
Grundlagen: Strahlung und Wechselwirkung mit Materie
Ionisierende Strahlung entsteht bei radioaktiven Zerfallsprozessen in Form von Alpha-, Beta- oder Gammastrahlung. Während es sich bei den ersten beiden Typen um Teilchenstrahlung handelt, ist Gammastrahlung elektromagnetische Strahlung. Radioaktive Elemente kommen in unserer Umwelt auch natürlicherweise vor und sind verantwortlich für eine jährliche natürliche Strahlenexposition, welche von vielen Umweltfaktoren wie der Bodenbeschaffenheit und der Höhe über Meereslevel abhängig ist. In der Schweiz beträgt die natürliche jährliche Strahlendosis im Durchschnitt ungefähr 4,5mSv.
Elektromagnetische Strahlung kann auch elektronisch erzeugt werden, indem zum Beispiel in einer Röntgenröhre oder einem Linearbeschleuniger Elektronen auf ein passendes Target geschossen werden, dabei entsteht über verschiedene Wechselwirkungen der Elektronen mit den Atomhüllen und gegebenenfalls -kernen elektromagnetische Strahlung. Je nach Energiebereich spricht man dann von Röntgenstrahlung (0,1–250keV) oder Gammastrahlung (ab 250keV). Diese Strahlung hat die Fähigkeit, den menschlichen Körper unter gradieller, gewebeabhängiger Abschwächung zu durchdringen. Dabei wird Energie von der Strahlung ans Gewebe übertragen, was generell als Strahlendosis ausgedrückt wird. Gemessen wird die Dosis in der physikalischen Einheit Gray [Gy], welche die Energieübertragung pro Masseneinheit angibt.
Bei der Energieübertragung ionisierender Strahlung an Materie können Moleküle ionisiert werden. Im Körper betrifft dies hauptsächlich Wassermoleküle. Über verschiedene chemische Reaktionen dieser ionisierten Wassermoleküle können lebenswichtige Zellorgane wie die DNA beschädigt werden. Die Anzahl so entstandener Wechselwirkungen ist proportional zur applizierten Strahlendosis.
Stochastische Effekte
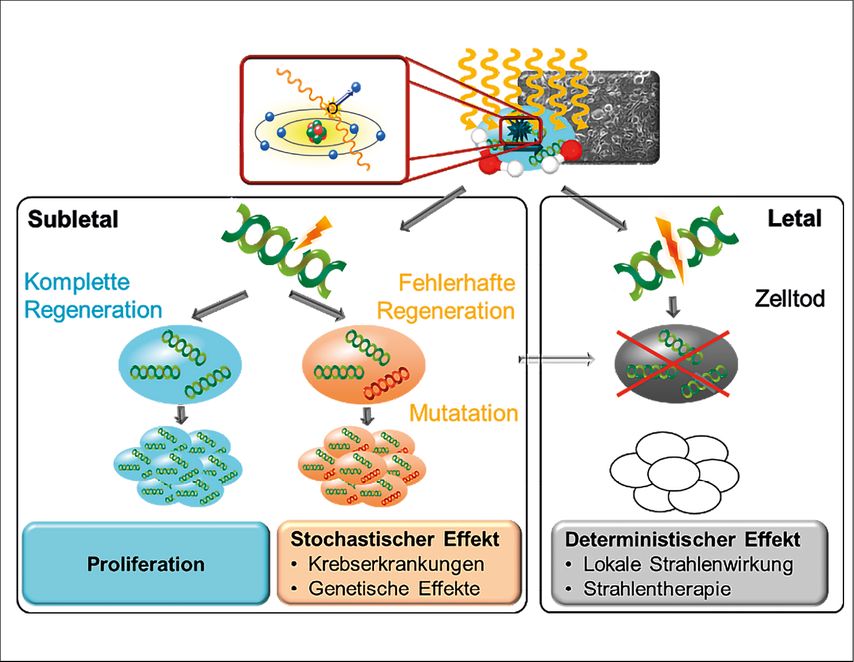
Zellen verfügen über effiziente Reparaturmechanismen. In den allermeisten Fällen kann die Zelle so repariert werden und normal weiterexistieren. Manchmal können durch fehlerhafte Regeneration lebens- und fortpflanzungsfähige mutierte Zellen entstehen, welche dann über einen langen Zeitraum zu einer mutierten Zellpopulation führen können. Man spricht von einem stochastischen Effekt. Es handelt sich dabei um lange Zeit nach der Strahlenexposition auftretende Effekte wie Krebserkrankungen oder genetische Veränderungen in den Keimzellen, welche als Erkrankungen der Folgegeneration in Erscheinung treten können (Abb. 1).
Eine einzelne mutierte Zelle kann einen stochastischen Effekt auslösen, mehrere Mutationen verstärken den Effekt nicht, erhöhen aber die Auftretenswahrscheinlichkeit. So können nach dem aktuell gültigen «Linear No-Threshold»-Modell schon kleinste Strahlendosen einen solchen Effekt bewirken. Die Wahrscheinlichkeit des Auftretens wächst gemäss diesem Modell linear mit zunehmender Dosis.
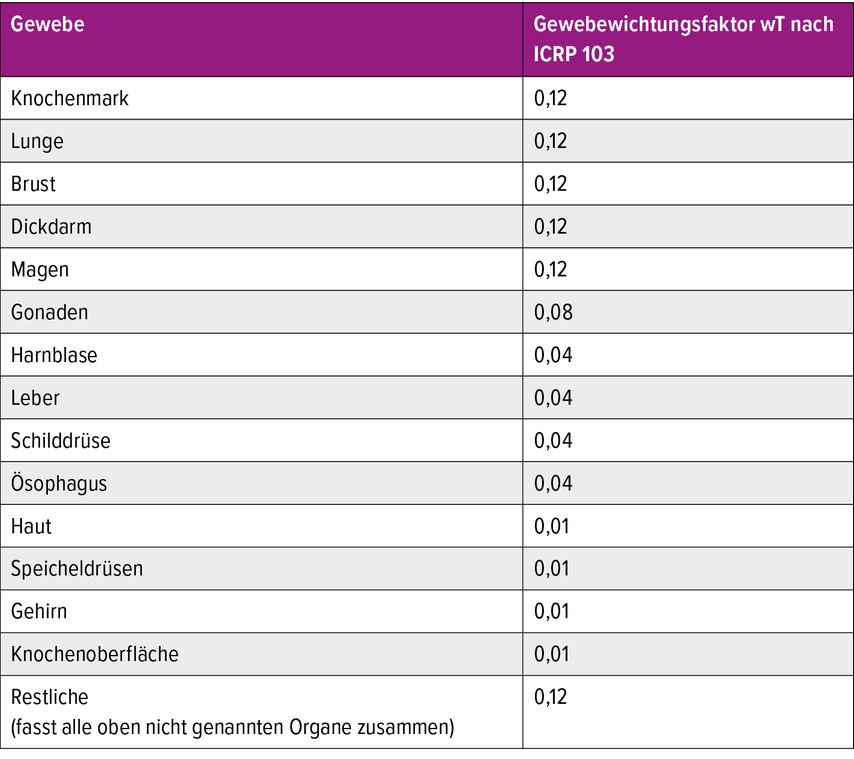
Verschiedene Organe im Körper zeigen eine unterschiedliche Neigung zu Mutationen, dies versucht man über sogenannte Gewebewichtungsfaktoren wT zu beschreiben. Diese wurden aufgrund statistischer Untersuchungen an Überlebenden der Atombombenabwürfe von Hiroshima und Nagasaki ermittelt. Aktuell gelten die Wichtungsfaktoren der ICRP Publication 103 (Tab. 1). Je höher der Wichtungsfaktor ist, desto empfindlicher wird das entsprechende Gewebe beurteilt. Eine Risikoabschätzung für eine einzelne Exposition kann vorgenommen werden, indem jede einzelne Organdosis in Gray bestimmt wird, diese mit dem entsprechenden Wichtungsfaktor multipliziert wird und dann über alle Organe aufsummiert wird. Die so erhaltene Grösse nennt man effektive Dosis E und gibt sie in Sievert [Sv] an. Man geht von einem zusätzlichen Krebsrisiko von 5% pro Sievert aus.
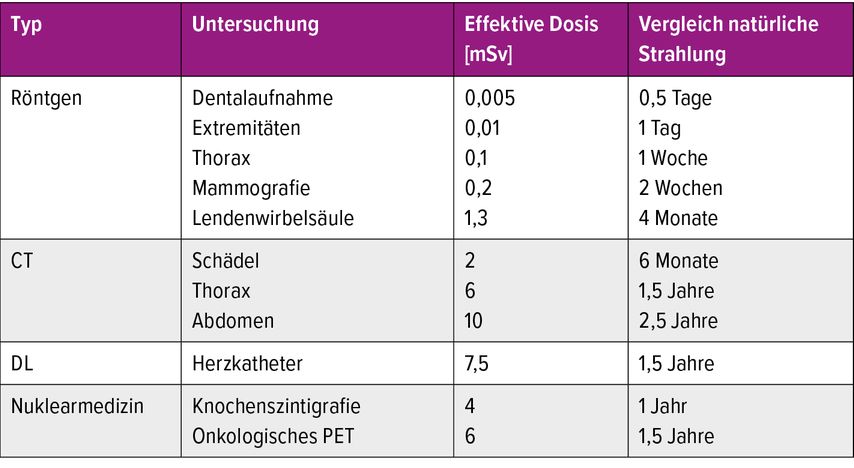
Typische effektive Dosen in der bildgebenden Diagnostik liegen im Bereich von 0,01mSv für ein Extremitätenröntgen bis maximal 10mSv für eine Computertomografie des Abdomens.
Deterministische Effekte
In einigen Fällen versagen die zellulären Reparaturmechanismen komplett und die Zelle stirbt ab. Man spricht in diesem Fall von einem deterministischen Effekt. Die Anzahl abgestorberner Zellen ist proportional zur applizierten Dosis. Allerdings können in den Organen kleinere Zellverluste kompensiert werden, erst ab einer organspezifischen Schwellendosis werden Schäden beobachtet, welche mit zunehmender Dosis immer stärker werden, bis irgendwann ein kompletter Funktionsverlust auftritt (Abb. 1). Typische Schwellendosen bewegen sich zwischen 100mGy für erste Veränderungen im Blutbild bei einer Exposition des Knochenmarks bis zu ungefähr 5Gy für Hautläsionen wie Verbrennungen und Haarverlust. Deterministische Effekte werden in der Strahlentherapie genutzt, um Tumorgewebe zu zerstören, gleichzeitig muss aber darauf geachtet werden, im umliegenden gesunden Gewebe möglichst wenig Schaden anzurichten. Deshalb gibt es für verschiedene Organe Toleranzdosen, welche bei der Bestrahlungsplanung eingehalten werden müssen.
Typische Bestrahlungsdosen liegen im Bereich von total 50Gy, welche in Einzelsessions von 2Gy pro Tag appliziert werden. In der bildgebenden Diagnostik bewegen sich die typischen Organdosen in einem Bereich von einigen μGy bis 50mGy, sie sind also um ein Vielfaches kleiner als in der Strahlentherapie und liegen fast immer unter den Schwellendosen für deterministische Effekte.
Reproduktionsorgane und Fötus
Im gynäkologischen Zusammenhang liegt ein besonderes Augenmerk auf den Reproduktionsorganen der Frau und dem ungeborenen Kind während der Schwangerschaft. Ovarien- und Uterusdosen in der Grössenordnung von 2–3Gy können bei Mädchen und Frauen als deterministische Wirkung zu Unfruchtbarkeit führen. Insbesondere bei Strahlentherapie im Abdomenbereich sollte dies bei der Planung berücksichtigt werden. Im diagnostischen Kontext sind keine Dosen in dieser Grössenordnung zu erwarten. Eine Unfruchtbarkeit nach radiologischen Unterschungen, auch im Abdomenbereich, ist also ausgeschlossen.
Im Zusammenhang mit Expositionen in einem niedrigen Dosisbereich ging man lange Zeit von einer erhöhten Wahrscheinlichkeit für vererbliche genetische Veränderungen als stochastischen Effekt aus. Solche Effekte wurden jedoch nie beobachtet und man geht heute von einem sehr geringen genetischen Risiko durch Exposition der Eizellen aus, welches im diagnostischen Dosisbereich mehrheitlich vernachlässigbar ist. Während der Schwangerschaft ist das Risiko für das ungeborene Kind stark vom Zeitpunkt der Schwangerschaft abhängig. Auch hier muss man unterscheiden zwischen deterministischen und stochastischen Effekten.
Bei den deterministischen Effekten sind jeweils die Organe oder Organgruppen, welche sich zu einem gegebenen Zeitpunkt bilden, speziell anfällig für Strahleneffekte. Man kann grob drei Intervalle unterscheiden:
-
Präimplantationsphase: Eine Strahlenexposition von mehr als 100mGy kann einen Fruchttod zur Folge haben, unter diesem Schwellenwert ist keine Auswirkung zu erwarten. Man spricht auch von der «Alles-oder-nichts-Phase».
-
Organogenese: Strahlendosen ab 100mGy können Fehlbildungen von sich entwickelnden Organen verursachen, bei sehr hohen Dosen ist auch Fruchttod nach wie vor möglich. Unter dem Schwellenwert von 100mGy sind keine deterministischen Effekte zu erwarten.
-
Fötalphase: Ab einem Schwellenwert von je nach Zeitpunkt 100–500mGy könnten Wachstumsverzögerungen und ein Einfluss auf die intellektuelle Entwicklung auftreten. Bei kleineren Dosen ist keine Beeinträchtigung des Fötus zu erwarten.
Bei einer Strahlentherapie während der Schwangerschaft sind diese Schwellenwerte zu berücksichtigen. In der diagnostischen Bildgebung bleiben die Dosen für das ungeborene Kind typischerweise weit unter diesen Schwellenwerten, sodass nicht von einer direkten Schädigung ausgegangen werden muss (Tab. 2).
Jede Strahlenexposition, also auch eine Exposition des ungeborenen Kindes während der Schwangerschaft, ist aber mit einem leicht erhöhten stochastischen Risiko verbunden, welches in die Überlegungen mit einfliessen sollte. Für die meisten diagnostischen Untersuchungen bewegt sich das absolute Risiko für eine Krebserkrankung im Kindesalter in einem Bereich deutlich unter 1% und ist somit sehr klein.
Fazit
Zusammengefasst gelten für eine Strahlenexposition während der Schwangerschaft die folgenden Empfehlungen:
-
Exposition bis 100mGy: Es ist nicht mit gravierenden Schäden zu rechnen, es gibt keinen Anlass für einen Schwangerschaftsabbruch.
-
Expositionen 100–500mGy: Fehlbildungen und Entwicklungsstörungen sind eventuell möglich, ein Schwangerschaftsabbruch kann in Erwägung gezogen werden.
-
Expositionen ab 500mGy: Schwere Schädigungen sind möglich, ein Schwangerschaftsabbruch könnte angezeigt sein.
Im klinischen Setting macht es nach einer Exposition Sinn, die Dosis durch Fachpersonen abschätzen zu lassen. Die Praxis, welche die Exposition durchgeführt hat, ist immer die erste Anlaufstelle und leitet bei Bedarf Anfragen weiter. Beispielsweise können Medizinphysiker solche Abschätzungen aufgrund der Expositionssituation und mithilfe von Simulationsprogrammen vornehmen und eine Risikobeurteilung als Grundlage für das weitere Vorgehen abgeben.
Als abschliessende Illustration zeigt Tabelle 3 zwei praktische Beispiele solcher Berechnungen aus der Bildgebung.
Tab. 3: In beiden praktischen Situationen zeigt sich, dass die Dosen für das ungeborene Kind sehr klein sind und keine Konsequenzen für die Schwangerschaft haben
Literatur:
bei der Verfasserin
Das könnte Sie auch interessieren:
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...
Webinar „OPIDS – Operieren in der Schwangerschaft“
Zwischen Ausbildung und Mutterschutz: DDr. Nadja Taumberger, Präsidentin der Jungen Gyn, informiert chirurgisch tätige Ärzt:innen in diesem Webinar über die neuesten Entwicklungen und ...