Neues aus San Antonio zur lokoregionären Therapie beim Mammakarzinom
Autor:
Prof. Dr. med. Michael Knauer, PhD
Tumor- und Brustzentrum Ostschweiz, St. Gallen
E-Mail: michael.knauer@tbz-ost.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Auch diesmal wurden am San Antonio Breast Cancer Symposium (SABCS) interessante Studien zum Thema lokoregionäre Therapie präsentiert. Die Überschrift zuden relevanten Abstracts zu chirurgischen und radioonkologischen Präsentationen lautete auch 2023 wieder «Deeskalation und onkologische Sicherheit».
Keypoints
-
Die randomisierte skandinavische Studie SENOMAC konnte klar zeigen, dass bei ein bis zwei Makrometastasen im Sentinellymphknoten bei primärer Operation keine Axilladissektion notwendig ist – insbesondere neu auch bei Patient:innen mit Mastektomie, T3-Karzinomen, lobulären Karzinomen und bei extrakapsulärer Extension der Metastasen.
-
Die Studie ICARO des «Oncoplastic Breast Consortium» zeigte bei isolierten Tumorzellen im Sentinellymphknoten nach einer neoadjuvanten Therapie, dass bei einer zusätzlichen Axilladissektion nur in 30% der Fälle weitere Lymphknoten betroffen sind und davon nur wenige mit Makrometastasen (5%), die ohne ALND übersehen worden wären. Die axilläre Rezidivrate war in beiden Gruppen mit und ohne Axilladissektion äusserst gering.
-
Die randomisierte Studie NSABP-B51 mit über 1500 N+ Patient:innen mit pCR in den Lymphknoten nach neoadjuvanter Therapie demonstrierte im mittelfristigen Follow-up von fünf Jahren, dass eine zusätzliche Radiotherapie der Lymphabflusswege das onkologische Ergebnis in keinem der untersuchten Parameter statistisch verbessert – hier sollte vermehrt auf diese Übertherapie verzichtet werden.
-
Die Studie IDEA untersuchte bei einem Niedrigrisikokollektiv von postmenopausalen Patient:innen mit T1-N0-Karzinomen, ob auf eine Radiotherapie verzichtet werden kann, wenn eine endokrine Therapie über fünf Jahre eingenommen wird. Nur 4% Rezidive und keine Fälle von Fernmetastasen bei 100% Gesamtüberlebensrate sprechen eine klare Sprache.
Beim alljährlich grössten Brustkrebskongress in San Antonio, Texas, wurden wieder mehrere Studien zur lokoregionären Therapie prominent präsentiert – eine Bestätigung, dass qualitativ hochwertige Daten von der onkologischen Gemeinschaft erwartet und geschätzt werden.
Insgesamt wurden am SABCS weniger grosse Studien als sonst präsentiert – die Zahl der Hauptsitzungen («general sessions») war mit drei geringer als früher; dafür wurden neue Formate wie «molecular tumorboard», «rapid-fire sessions» und «clinical case discussions» zusätzlich zu den bewährten Formaten wie Posterdiskussionen, «education sessions» und «special sessions» eingeführt.
Die Themenauswahl im folgenden Artikel ist bei der grossen Menge an Präsentationen und Postern natürlich subjektiv, soll aber Themen mit Praxisrelevanz im Alltag unserer Brustzentren in der Schweiz in den Vordergrund stellen.
Axilladissektion weiter auf dem Rückzug
Seit der Präsentation der Studie ACOSOGZ0011 vor 14 Jahren und der Studie AMAROS vor zehn Jahren als Landmark-Studien ist die Zahl der Axilladissektionen (ALND) im klinischen Alltag drastisch zurückgegangen. Auch die Studie SINODAR-ONE aus Mailand, die im Jahr 2021 am SABCS präsentiert wurde, hat erneut bestätigt, dass bei limitiertem Befall der Sentinellymphknoten eine Axilladissektion in vielen Fällen nur zusätzliche Morbidität ohne onkologische Sicherheit bringt.
Trotzdem blieben nach der Publikation von ACOSOGZ0011 einige Fragen offen, insbesondere, was die statistische Qualität der Studie, die Patient:innenselektion und insbesondere die Aussagekraft für wichtige Subgruppen betrifft, wie z.B. ob auch bei Patient:innen nach Mastektomie, bei grösseren Tumoren und bei Makrometastasen mit ausreichender Sicherheit auf die Axilladissektion verzichtet werden kann. Das Update der Studie Z0011 von Giuliano im Jahr 2017 im JAMA konnte die meisten Zweifel an der Aussagekraft der Originalstudie nach zehn Jahren Follow-up ausräumen.
Die Studie SENOMAC
Parallel dazu wurde von Jana de Boniface vom Karolinska-Institut in Stockholm die multizentrische randomisierte Studie SENOMAC (Abstr. #GS02-06) mit 2540 Patient:innen organisiert. Auch diese Ergebnisse wurden am SABCS 2023 präsentiert. Der primäre Endpunkt war das Gesamtüberleben nach vier Jahren medianer Nachbeobachtung.
Im Unterschied zu den früheren Studien waren auch relevante Subgruppen in ausreichender Zahl vertreten: 147 Patient:innen (5,8%) mit T3-Karzinomen über 5cm, 504 Patient:innen (19,8%) mit lobulärem Mammakarzinom und 870 Patient:innen (34,3%) mit extrakapsulärer Ausbreitung der Lymphknotenmetastasen (ECE). Neben Patient:innen mit brusterhaltender Therapie wurden auch 920 Patient:innen (36,2%) mit Mastektomie eingeschlossen – annähernd gleich viele Frauen wie in der gesamten Studie Z0011.
Die Studie wurde mit ausreichender Fallzahl und statistischer Power geplant und durchgeführt – insbesondere der Umstand, dass die Studie noch komplettiert wurde nach dem Paradigmenwechsel, dass auf die Axilladissektion bei Makrometastasen im Sentinel verzichtet werden kann, ist dem Team hoch anzurechnen. 92% der Patient:innen erhielten eine adjuvante endokrine Therapie und 65% eine Chemotherapie, was in der Schweiz nicht dem klinischen Alltag entspricht – insbesondere, wenn Multigentests wie MammaPrint und Oncotype DX routinemässig zur Bestimmung des Metastasierungsrisikos und des Benefits von einer Chemotherapie verwendet werden.
In SENOMAC zeigte sich eine höhere Anzahl an Metastasen in Non-Sentinellymphknoten (bestimmt bei Patient:innen mit nachfolgender Axilladissektion) als in Z0011 – ein Beweis, dass auch Gruppen mit höherem Risiko eingeschlossen wurden: Wenn zwei Makrometastasen in den Sentinellymphknoten gefunden wurden, fanden sich in 51% weitere Metastasen, die im anderen Studienarm mutmasslich zurückgelassen wurden. Diese Zahl war in Z0011 mit 27% nur halb so hoch. Trotzdem zeigte sich im rezidivfreien Überleben über fünf Jahre in den beiden Studien keinerlei Unterschied (HR: 0,89 [0,66–1,19]; p<0,001).
Die Konklusion der Autor:innen, dass mit ausreichender Sicherheit auch bei grösseren Tumoren und nach Mastektomie bei ein bis zwei Makrometastasen in den Wächterlymphknoten auf eine ALND verzichtet werden kann, kann sicherlich unterstützt werden – dies allerdings bei einer sehr hohen Rate an adjuvanter Chemotherapie und auch Radiotherapie inklusive der Lymphabflusswege, die bei 89% der Patient:innen durchgeführt wurden.
Die Studie OPBC-05/ICARO
Die zweite wichtige Studie, OPBC-05/ICARO (Abstr. #GS02-02) zum Thema Deeskalation der Lymphknotenchirurgie, wurde von Giacomo Montagna für das Oncoplastic Breast Consortium (OPBC) vorgestellt, das von Walter Weber aus Basel koordiniert wird.
Die Frage der Studie war, ob bei Patient:innen, bei denen im Wächterlymphknoten nur isolierte Tumorzellen (ITC) gefunden werden, nach Durchführung einer neoadjuvanten Chemotherapie eine Axilladissektion notwendig ist. Bislang ist bei Patient:innen mit jeglichem residuellem Lymphknotenbefall nach primärer Systemtherapie eine ALND der etablierte Standard. Allerdings sind die Fallzahlen mit nur ITC in den publizierten Serien limitiert. Deswegen hat die Gruppe des OPBC die Daten von 583 Patient:innen aus den Zentren des Netzwerks gesammelt und retrospektiv ausgewertet.
Bei 182 Patient:innen wurde eine ALND durchgeführt, bei 401 Patient:innen nicht. Wie in einer retrospektiven Kohorte zu erwarten, waren die klinischen und therapeutischen Charakteristika und die Tumorcharakteristika zum Teil signifikant unterschiedlich. Somit sind die statistischen Aussagen prinzipiell nur hypothesengenerierend, aber in der klinischen Realität wird eine randomisierte Studie mit ausreichender Fallzahl und Stratifizierung nach verschiedenen Kriterien in dieser Indikation nie durchführbar sein. Somit bleibt diese Auswertung die beste verfügbare Evidenz.
Die erste Hauptaussage der Studie war, dass bei Patient:innen nach ALND bei 30% zusätzliche positive Lymphknoten gefunden wurden – aber nur bei 5% waren es Makrometastasen und bei 7% Mikrometastasen. Die anderen Fälle waren wiederum lediglich isolierte Tumorzellen.
Die zweite wichtige Aussage der Studie war, dass es keinen Unterschied bei den axillären Rezidiven gab – unabhängig davon, ob eine ALND durchgeführt wurde oder nicht. Die isolierte axilläre Rezidivrate war nach fünf Jahren 1,1% ohne und 1,7% mit ALND (p=0,7, n.s.). Auch die Gesamtrezidivrate war mit 19% vs. 16% nicht signifikant unterschiedlich.
Somit werden wir ab jetzt mit relativer Sicherheit bei Patient:innen mit nur isolierten Tumorzellen im Sentinellymphknoten nach neoadjuvanter Chemotherapie ebenfalls auf eine zusätzliche Axilladissektion verzichten können.
Auch die Radiotherapie stellt sich der Deeskalation
Die Studie NSABPB-51/RTOG1304
Die Studie NSABPB-51/RTOG1304 (Abstr. # GS02-07) wurde von Eleftherios Mamounas präsentiert. Die Autor:innen untersuchten in dieser randomisierten Studie mit radioonkologischer Qualitätskontrolle, ob bei Patient:innen mit axillären Lymphknotenmetastasen (pN1), die nach einer neoadjuvanten Chemotherapie eine Komplettremission in den Lymphknoten zeigen (ypN0), eine Radiotherapie (RT) der Lymphabflusswege (LAW) nach brusterhaltender Therapie oder nach Mastektomie das klinische Ergebnis verbessert.
1556 Patient:innen im Stadium T1–3, N1 mit histologisch nachgewiesener Lymphknotenmetastasierung wurden nach Randomisierung im Falle einer pathologischen Komplettremission (pCR) in den Lymphknoten 60 Monate nachbeobachtet. Die Systemtherapien und die Chirurgie wurden nach State of the Art durchgeführt und wichtige Stratifizierungskriterien wie Tumorsubtyp, Art der Operation, Systemtherapie etc. wurden beachtet und korrekt ausgewertet.
Das rezidivfreie Intervall nach fünf Jahren zeigte mit und ohne Radiotherapie der Lymphabflusswege keinerlei Unterschied und war mit 92% ohne RT bzw. 93% mit RT in beiden Gruppen exzellent. Auch das lokoregionäre rezidivfreie Intervall war mit 98% ohne RT und 99% mit RT der LAW bislang gleich. Auch alle anderen untersuchten Ereignisse (Gesamtüberleben, rezidivfreies Überleben und metastasenfreies Überleben) waren sehr gut und ohne irgendeinen statistisch signifikanten Unterschied zwischen den Gruppen. Die Autor:innen schlossen daraus, dass im Falle einer pCR in den Lymphknoten die Radiotherapie ohne Gefahr einer Erhöhung der Rezidivraten «optimiert» werden könne.
Diese aus radiotherapeutischer Sicht vorläufigen Daten sind zwar etwas mit Vorsicht zu geniessen, da sich der Nutzen der Bestrahlung der LAW auch in anderen Auswertungen (EBCTCG-Metaanalyse, EORTC-Studie und MA.20) erst nach zehn Jahren zeigte. Trotzdem konnte demonstriert werden, dass das posttherapeutische Stadium ein wichtiger Faktor ist, der die Prognose sehr günstig beeinflusst.
So muss meines Erachtens bei Patient:innen mit geringem und mässigem Risiko die Empfehlung für eine Bestrahlung der Lymphabflusswege – allein auf Basis des prätherapeutischen Stadiums – nicht nur kritisch hinterfragt, sondern im Tumorboard interdisziplinär diskutiert werden. Dieses Hinterfragen geht oft mit der Konsequenz eines Verzichts auf diese zusätzliche Therapie einher, die zumindest kurz- und mittelfristig in dieser lange erwarteten, sauber durchgeführten prospektiv-randomisierten Studie keinen Benefit zeigte.
Die Studie IDEA
Bei der prospektiven Kohortenstudie IDEA (Abstr. #GS02-08) wurden 186 Patient:innen untersucht, mit Tumoren im Stadium pT1, N0 mit einer Grösse von durchschnittlich 10mm, Oncotype RS 11, 100% ER/PR-positiv, 100% HER2-negativ und 97% G1/2. Die Patient:innen wurden brusterhaltend operiert, allerdings mit einem Resektionsrand von 2mm, und sie mussten fünf Jahre endokrine Therapie einnehmen – ohne Radiotherapie.
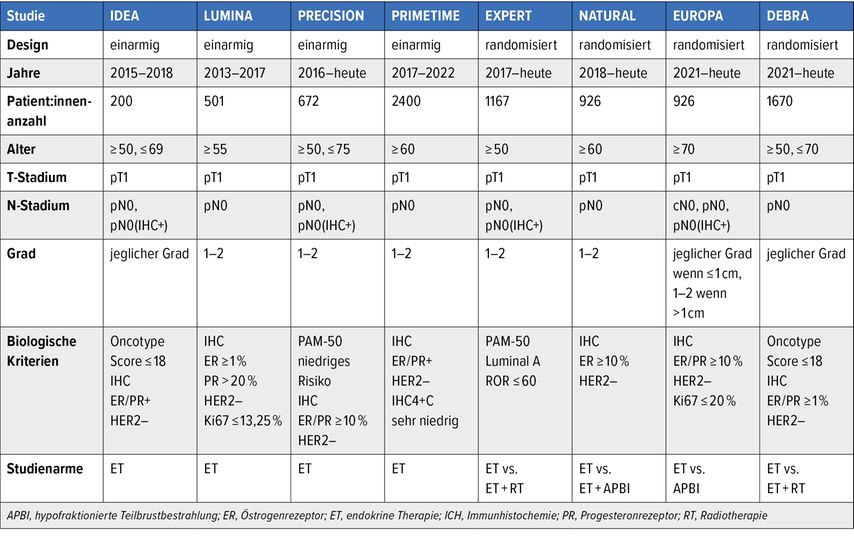
Nach fünf Jahren zeigten sich ein Gesamtüberleben und ein brustkrebsspezifisches Überleben von 100% und es traten keine Fernmetastasen auf. Auch hier können die Ergebnisse nicht auf andere Situationen (T2, N1, aggressivere Tumorbiologie) extrapoliert werden und es muss auch gesagt werden, dass bei diesen Patient:innen alternativ zur konventionellen Radiotherapie durchaus eine Behandlung mit fünf Fraktionen durchgeführt werden könnte. Ausserdem weist die Radiotherapie generell deutlich weniger Nebenwirkungen auf als früher. Die Frage ist, warum nicht häufiger bei diesen Patient:innen mit absolut niedrigerem Risiko der Verzicht auf eine endokrine Therapie untersucht wird anstatt des Verzichts auf eine Radiotherapie. Tabelle 1 gibt hier eine Übersicht über die laufenden Studien, wobei die ersten vier einarmige Studien sind und die vier Studien auf der rechten Tabellenhälfte noch laufende randomisierte Studien darstellen. Einzig in der Studie EUROPA werden bei über 900 Patient:innen >70 Jahre die endokrine Therapie vs. eine Teilbrust-Bestrahlung randomisiert – in allen anderen Studien ist die endokrine Therapie ein fixer Bestandteil des Therapiekonzepts.
Tab. 1: Laufende Studien zum Thema endokrine Therapie ohne Radiotherapie beim Mammakarzinom mit niedrigem Risiko (modifiziert nach Jagsi R et al., Abstr. #GS02-08, SABCS 2023)
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...