Adipositas und Schwangerschaft
Autor:
Prof. Dr. med. Markus Schmidt
Klinik für Frauenheilkunde und Geburtshilfe
Sana Kliniken Duisburg
E-Mail: markus.schmidt@sana.de
Adipositas, eine über das normale Mass hinausgehende Vermehrung des Körperfetts, stellt ein zunehmendes gesellschaftliches Problem dar. Die weltweite Prävalenz von Adipositas steigt kontinuierlich, in der Schweiz sind 43% der Erwachsenen übergewichtig oder adipös,1 insbesondere die Grad-III-Adipositas weist in den letzten Jahren einen nahezu exponentiellen Anstieg auf.2
Berechnungsgrundlage für die Gewichtsklassifikation ist der Body-Mass-Index (BMI), definiert als Quotient aus Gewicht und Körpergrösse zum Quadrat (kg/m2). Eine Adipositas Grad I liegt bei einem BMI zwischen 30 und 34,9kg/m2, Grad II zwischen 35 und 39,3kg/m2 und eine drittgradige Adipositas bei einem BMI >40kg/m2 vor.
Auswirkungen der Adipositas
Die Adipositas stellt eine chronische Erkrankung dar. Da das Fettgewebe sowohl metabolisch als auch endokrin aktiv ist, ergeben sich unterschiedliche Prozesse, die wiederum Komorbiditäten bedingen. Insbesondere das Risiko von Typ-2-Diabetes, Herz- und Gefässerkrankungen, aber auch onkologischen und orthopädischen Erkrankungen ist bei adipösen Menschen signifikant erhöht.3
Die Adipositasrate unter schwangeren Frauen zeigt in den letzten Jahren ebenfalls einen kontinuierlichen Anstieg. Die Angaben zum BMI beziehen sich hier grundsätzlich auf den BMI vor der Schwangerschaft. Die S3-Leitlinie Schwangerschaften und Adipositas,4 die sich gerade im Update-Prozess befindet, gibt wichtige evidenzbasierte Empfehlungen zur Betreuung dieser Risikoschwangerschaften.
Maternal-plazentare Interaktion und fetale Programmierung
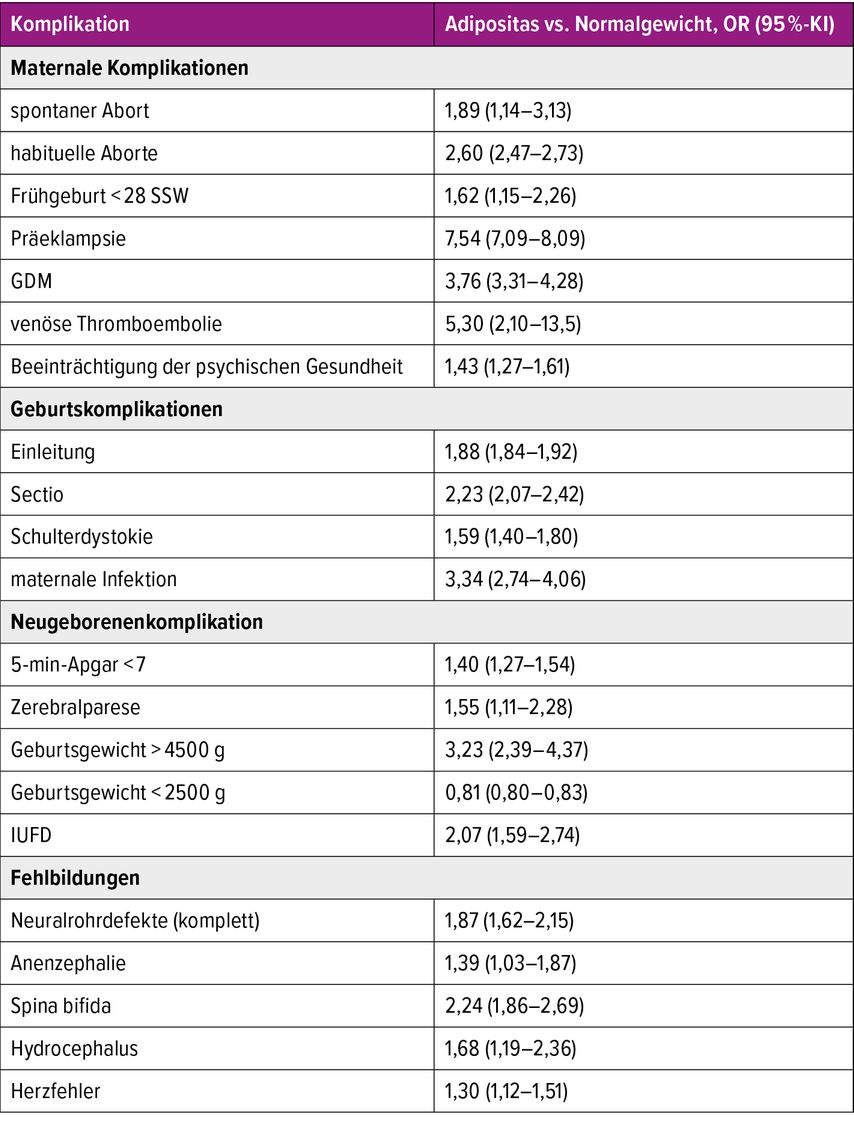
Die maternal-plazentare Interaktion spielt eine Schlüsselrolle in der Pathophysiologie und den daraus resultierenden Schwangerschaftskomplikationen adipöser Schwangeren. Aufgrund der reduzierten Insulinsensitivität bei adipösen Frauen im Vergleich zu schlanken Frauen kommt es zu einer Zunahme der Insulinreaktion in der frühen Schwangerschaft, die das frühe Plazentawachstum und die Genexpression beeinflusst und zur Freisetzung von Plazentafaktoren führt, die die Insulinsensitivität im mütterlichen Gewebe (Skelettmuskel, Leber und Fettgewebe) verringern. Die erhöhte Insulinresistenz bei adipösen Frauen bewirkt weiterhin einen veränderten Glukose-, Lipid- und Proteinmetabolismus. Dieser führt zu einer vermehrten Expression proinflammatorischer Zytokine im Rahmen der Plazentation und im weiteren Verlauf an der fetal-maternalen Grenzschicht.5 Angesichts solcher entzündlichen und metabolischen Veränderungen ist Fettleibigkeit mit einer Reihe von Komplikationen vor, während und nach der Schwangerschaft assoziiert, die sowohl den Feten als auch die Mutter betreffen (Tab. 1)
Präkonzeptionelle Betreuung
Adipöse Frauen mit Kinderwunsch sollten zu einer präkonzeptionellen Lebensstilintervention motiviert werden, da der Gewichts- und Gesundheitszustand vor der Schwangerschaft von grösserer Bedeutung sind als die metabolischen Veränderungen, die später in der Schwangerschaft erreicht werden können.7 Auch zeigt sich präkonzeptionell die höchste Motivationslage. Da Frauen mit Adipositas ein erhöhtes Risiko für Neuralrohrdefekte beim Kind aufweisen, sollte neben einer ausgewogenen Ernährung mindestens vier Wochen vor der Konzeption eine Folatsupplementierung mit 400μg Folsäure/Tag erfolgen, bei Z.n. bariatrischer Operation sollten 800μg Folsäure/Tag ergänzt werden.
Betreuung nach bariatrischer Operation
Die Anzahl der bariatrischen Operationen zeigt einen deutlichen Anstieg in den letzten Jahren. Nach bariatrischer Operation ergibt sich eine Reduktion des Risikos für manche Schwangerschaftskomplikationen, demgegenüber stehen jedoch auch einige Risiken aufgrund der Operation. So zeigt sich auf der einen Seite ein verringertes Risiko für die Ausbildung eines Gestationsdiabetes, fetaler Makrosomien, hypertensiver Schwangerschaftserkrankungen sowie eine Reduktion des Sectioquote, auf der anderen Seite besteht bei Schwangeren nach bariatrischer Operationaber ein erhöhtes Risiko von Frühgeburtlichkeit sowie von intrauterinen Wachstumsrestriktionen.8
Ein Zeitintervall von weniger als zwei Jahren zwischen Operation undEntbindung bedingt ein erhöhtes Risiko einer Frühgeburt sowie eines «Small for gestational age»(SGA)-Feten im Vergleich zur Referenzgruppe mit einem Geburtszeitpunkt von mehr als zwei Jahren nach erfolgter Operation.9 In der Phase des Gewichtsverlustes sollte daher eine sichere Empfängnisverhütung durchgeführt und eine Schwangerschaft vermieden werden. Weiterhin soll die Dosierung der Supplemente mindestens einmal im Trimenon an die Ergebnisse der Laborkontrolle angepasst werden. Aufgrund des Dumping-Effektes sollte ausserdem kein oGTT, sondern stattdessen eine venöse Nüchternblutzuckerbestimmung durchgeführt werden und orientierende Tagesprofile sollten erstellt werden.
Gewichtszunahme in der Schwangerschaft
Sowohl das maternale Gewicht vor der Schwangerschaft als auch die Gewichtszunahme beeinflussen das Outcome der Schwangerschaft. In einer Metaanalyse zeigte sich die geringste Zunahme des Risikos eines unerwünschten Schwangerschaftsausgangs bei einer Gewichtszunahme von 2–5kg bei Adipositas Grad I sowie von 0–5kg bei Adipositas Grad II und III.10 Es soll daher eine Gewichtszunahme unterhalb der IOM-Empfehlung (5–9kg) angestrebt werden. Neben einer ausgewogenen Ernährung wird körperliche Aktivität während der Schwangerschaft und postpartal empfohlen. Geeignet sind Schwimmen, schnelles Spazierengehen und Fahrradfahren. Leider liegt die tatsächliche Gewichtszunahme bei der Mehrheit der übergewichtigen Schwangeren oberhalb der IOM-Empfehlungen.11
Besondere Aspekte in der Schwangerenvorsorge
Aufgrund der o.a. fetalen und maternalen Risiken stellen Schwangerschaften adipöser Frauen Risikoschwangerschaften dar, die eine besondere Betreuung benötigen.
Pränatale Diagnostik
Bei adipösen Schwangeren zeigen sich typischerweise erschwerte Untersuchungsbedingungen, die die pränatale Diagnostik beeinträchtigen. Hierüber muss die Patientin aufgeklärt werden. Wenngleich chromosomale Aberrationen nicht gehäuft auftreten, so ergibt sich doch ein erhöhtes Auftreten nicht chromosomal bedingter Fehlbildungen des Feten. Ursachen hierfür sind wahrscheinlich ein Hyperinsulinismus sowie ein veränderter Folsäuremetabolismus.
Praxistipp
Die mütterliche Adipositas stellt eine Herausforderung in der prä-, peri- und postpartalen Betreuung dar. Da die Betreuung adipöser Schwangerer nicht mehr die Ausnahme, sondern inzwischen gängige Praxis darstellt, ist die Kenntnis über Besonderheiten wichtig. Nähere Einzelheiten finden Sie unter: https://www.awmf.org/leitlinien/detail/ll/015-081.html
Im ersten Trimester sind die Ergebnisse des Aneuploidie-Screenings, der Fehlbildungsdiagnostik sowie der fetalen Echokardiografie schlechter als bei normgewichtigen Schwangeren. Auch ein frühes Screening hat eine höhere Fehlerquote, ggfs. sollte hier eine vaginale Untersuchung erfolgen, um bessere Schallbedingungen zu haben. Die diagnostische Sicherheit der zellfreien DNA-Analyse (cfDNA-Screening, cfDNA-Testing) im maternalen Blut (nichtinvasiver Pränataltest [NIPT]) ist bei ausgeprägter maternaler Adipositas eingeschränkt, da mit steigendem maternalem Gewicht der Anteil der cffDNA stetig abnimmt. Die Rate an nicht auswertbaren NIPT ist bei adipösen Frauen daher höher als bei normgewichtigen Schwangeren. Wenn bei wiederholter Blutentnahme die Fraktion der zellfreien fetalen DNA (cffDNA) weiterhin zu gering für eine Auswertung sein sollte, soll der Schwangeren eine invasive Diagnostik empfohlen werden oder alternativ eine weiterführende sonografische Organdiagnostik mit 12–14 Schwangerschaftswoche (SSW), da in dieser Gruppe das Risiko einer Trisomie 13, Trisomie 18 und Triploidie erhöht ist.12
Da die Adipositas einen bedeutenden Risikofaktor für die Entwicklung einer Präeklampsie und Wachstumsrestriktion darstellt, sollte bei Frauen mit einem BMI >35kg/m2 prinzipiell die Gabe von 150mg ASS ab 11+0 erfolgen. Eine individuelle Kalkulation des Risikos einer Präeklamspie sollte bei einem BMI unter 35kg/m2 durchgeführt werden. Ergibt sich hier ein Risiko über 1:100, dann sollten auch diese Frauen eine ASS-Gabe zur Präeklampsieprävention erhalten.
Auch im zweiten Trimester (18–22 SSW) gelingt es mit Zunahme des BMI und der Dicke des abdominalen Panniculus immer weniger, die Organe komplett darzustellen. Die Raten der Entdeckung fetaler Fehlbildungen durch die Ultraschalluntersuchung im zweiten Trimester sinken mit steigendem maternalem BMI erheblich und sind in der Gesamtgruppe der adipösen Schwangeren (BMI ≥30kg/m2) bis zu 20% niedriger als bei normalgewichtigen Schwangeren.13 Hierüber soll die Patientin aufgeklärt werden. Weiterhin soll eine Biometrie mit 34 und 38 SSW erfolgen, um einerseits eine fetale Wachstumsrestriktion, andererseits ein LGA-Wachstum in der Spätschwangerschaft zu erkennen.
Weitere Aspekte
Schwangere mit Übergewicht haben ein erhöhtes Risiko, einen Gestationsdiabetes zu entwickeln. Mit zunehmendem BMI steigt dieses Risiko unabhängig von weiteren Risikofaktoren an. Daher sollte bereits im 1. Trimenon eine Abklärung einer Glukosestoffwechselstörung erfolgen. Dieses sollte durch Bestimmung eines Nüchtern-Blutzuckerwerts und des HbA1c-Wertes erfolgen. Werte von <92mg/dl bzw. <5,9% gelten als unauffällig. Im Rahmen der Schwangerenvorsorge sollte bei adipösen Schwangerenauf Risikofaktoren der Frühgeburtlichkeit geachtet werden, da insbesondere ein erhöhtes Risiko einer Frühgeburtlichkeit zwischen der 22. und 27. SSW vorliegt.
Geburtsplanung und Geburt
Schwangerschaften bei adipösen Patientinnen gehen mit einem deutlich erhöhten Risiko für späte Schwangerschaftskomplikationen einher. Eine Metaanalyse zeigte ein erhöhtes Risiko intrauteriner und neonataler Todesfälle bei übergewichtigen und adipösen Schwangeren.14
Adipöse Schwangere sollten daher über das erhöhte relative bei jedoch weiterhin geringem absolutem Risiko eines intrauterinen Fruchttodes (IUFT) bei Terminüberschreitung aufgeklärt werden. Bei weiteren zusätzlichen Risikofaktoren sollte daher eine Geburtseinleitung ab 39+0 SSW angeboten und sorgfältig abgewogen werden. Eine Indikation für eine primäre Sectio besteht allein aufgrund der Adipositas nicht und sollte aufgrund der erhöhten Komplikationsrate vermieden werden. Die Entscheidung über den Entbindungsmodus sollte jedoch immer nach sorgfältiger Evaluation der individuellen Bedingungen und gemeinsam mit der Frau und dem gesamten multidisziplinären Team gefällt werden. Adipöse Patientinnen haben bedingt durch vermehrte Schwangerschaftskomplikationen ein erhöhtes Risiko, eine Geburtseinleitung zu benötigen.15 Ebenso verlaufen die Geburtseinleitungen eher frustran16 und eine maternale Adipositas, ggfs. in Kombination mit einer fetalen Makrosomie, stellt einen Hauptrisikofaktor für das Auftreten einer Schulterdystokie dar.
Aus den o.a. Gründen sollte das medizinische Personal in der Betreuung und im Umgang mit geburtshilflichen Komplikationen von adipösen Frauen geschult werden und bei Frauen mit einem BMI über35kg/m2 sowie nach vorangegangener Sectio sollte die Entbindung in geburtshilflichen Zentren erfolgen.
Literatur:
1 https://www.bag.admin.ch/bag/de/home/gesund-leben/gesundheitsfoerderung-und-praevention/koerpergewicht/uebergewicht-und-adipositas 2 Sturm R, Hattori A: Morbid obesity rates continue to rise rapidly in the United States. Int J Obes (Lond). 2013; 37(6): 889-91 3 Guh DP et al.: The incidence of co-morbidities related to obesity and overweight: a systematic review and meta-analysis. BMC Public Health 2009; 9: 88 4 Schaefer-Graf U et al.: Obesity and pregnancy. Guideline of the German Society of Gynecology and Obstetrics (S3-Level, AWMF Registry No. 015/081, June 2019). Geburtshilfe Frauenheilkd 2021; 81(3): 279-303 5 Creanga AA et al.: Obesity in pregnancy. N Engl J Med 2022; 387(3): 248-59 6 Schmidt M, Schaefer-Graf U: Schwangerschaft nach bariatrischer Operation. Frauenarzt 2022(8): 523-7 7 Oteng-Ntim E et al.: Lifestyle interventions for overweight and obese pregnant women to improve pregnancy outcome: systematic review and meta-analysis. BMC Med 2012; 10: 10-47 8 Kwong W et al.: Maternal and neonatal outcomes after bariatric surgery; a systematic review and meta-analysis: do the benefits outweigh the risks? Am J Obstet Gynecol 2018; 218(6): 573-80 9 Parent B et al.: Bariatric surgery in women of childbearing age, timing between an operation and birth, and associated perinatal complications. JAMA Surg 2017; 152(2): 128-35 10 Voerman E et al:. Association of gestational weight gain with adverse maternal and infant outcomes. JAMA 2019; 321(17): 1702-15 11 Maier JT et al.: Antenatal body mass index (BMI) and weight gain in pregnancy - its association with pregnancy and birthing complications. Journal of perinatal medicine 2016; 44(4): 397-404 12 Revello R et al.: Screening for trisomies by cell-free DNA testing of maternal blood. Consequences of a failed result. Ultrasound obstet gynecol 2016; 47(6): 698-704 13 Best KE et al.: Impact of maternal body mass index on the antenatal detection of congenital anomalies. BJOG 2012; 119(12): 1503-11 14 Meehan S et al.: Maternal obesity and infant mor- tality. A meta-analysis. Pediatrics 2014; 133(5): 863-71 15 O‘Dwyer V et al.: Maternal obesity and induction of labor. Acta obstetricia et gynecologica Scandinavica 2013; 92(12): 1414-8 16 Wolfe KB et al.: The effect of maternal obesity on the rate of failed induction of labor. AM J Obstet Gynecol 2011; 205(2): 128.e1-7
Das könnte Sie auch interessieren:
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...
Webinar „OPIDS – Operieren in der Schwangerschaft“
Zwischen Ausbildung und Mutterschutz: DDr. Nadja Taumberger, Präsidentin der Jungen Gyn, informiert chirurgisch tätige Ärzt:innen in diesem Webinar über die neuesten Entwicklungen und ...