Refixation des vorderen Kreuzbandes
Autorin:
OÄ DDr. Ulrike Wittig
Abteilung für Orthopädie und Traumatologie
Universitätsklinikum Wiener Neustadt
Korrespondenz:
Seit einigen Jahren erfreut sich die Refixation des vorderen Kreuzbandes (VKB) unter Erhalt des nativen Bandes zunehmender Beliebtheit. Dabei spielt vor allem die intrinsische Heilungsfähigkeit des VKB eine Rolle, die entgegen der ursprünglich vorherrschenden Meinung inzwischen wissenschaftlich belegt werden konnte.
Aktuelle Konzepte und Studien
In rezenten Studien konnte gezeigt werden, dass das VKB ein beträchtliches intrinsisches Heilungspotenzial hat. Zusätzlich dazu konnte bestätigt werden, dass jene Patient:innen, deren natives VKB refixiert wurde, mit einer ähnlichen Wahrscheinlichkeit zum Sport zurückkehrten wie jene, deren VKB mittels körpereigener Sehne oder Spendersehne rekonstruiert wurde.1,2 Diese Ergebnisse fußen auf der Tatsache, dass die operative Versorgung einer VKB-Ruptur mittels Refixation des körpereigenen VKB weniger invasiv als eine Rekonstruktion mittels Sehne ist, da kleinere Bohrkanäle benötigt werden. Zusätzlich können die propriozeptiven Fasern des nativen VKB im Rahmen der Refixation erhalten werden.
Ein weiterer Vorteil liegt in der Vermeidung von Komorbiditäten an der Entnahmestelle, der sogenannten „donor site morbidity“, welche bei Verwendung autologer Sehnen als Transplantate auftritt. Hierzu zählen beispielsweise das Risiko der Ruptur verbliebener Sehnen, vorderer Knieschmerz und Muskelverkürzungen sowie -krämpfe.1,2 Bedingt durch derartige Vorteile kommt es in der Folge nach Refixation zum schnelleren Wiedererlangen der Beweglichkeit („range of motion“, ROM) sowie laut Angaben der betroffenen Patient:innen auch zu einem natürlicheren Gefühl im Knie, was sich in besseren Ergebnissen bei der Messung zahlreicher kniespezifischer Fragebögen und Scores widerspiegelt.1–3 Des Weiteren wurde beschrieben, dass bei Versagen der VKB-Refixation die Rekonstruktion mittels Sehne noch immer gleichwertige Ergebnisse verglichen mit der primären VKB-Rekonstruktion aufweist.3 Dennoch wurde in zahlreichen Studien über signifikant höhere Rerupturraten nach erfolgter Refixation berichtet.
Historie der Studien
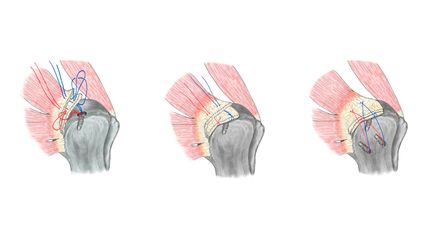
Die erste bekannte Studie zum Thema der VKB-Refixation stammt aus dem Jahr 1976. Darin wurden relativ hohe Rerupturraten von 50% nach 5 Jahren beschrieben. Interessanterweise konnte jedoch auch gezeigt werden, dass jene, die nach 5 Jahren keine Reruptur erlitten hatten, auch 30 Jahre postoperativ noch gute Ergebnisse aufwiesen.4 Im Jahr 1991 hingegen erläuterten Sherman et al., dass Patient:innen mit proximaler Avulsion des VKB sowie jene mit guter Qualität des VKB-Stumpfes signifikant bessere Ergebnisse nach VKB-Refixation aufwiesen. Infolge dieser Publikation entstand die bis heutig gültige Sherman-Klassifikation für VKB-Rupturen (Tab.1).5 In den darauffolgenden Jahrzehnten wurden Konzepte mit Modifikationen der VKB-Refixation zur Reduktion der Rerupturrate veröffentlicht, beispielsweise das Konzept der „healing response“ durch Mikrofrakturierung am femoralen Footprint.
Refixation
Das Prinzip der Refixation des nativen VKB besteht im Armieren des Reststumpfes und in der Refixation dieses armierten Stumpfes zum Footprint mithilfe von Ankern oder Buttons. Studien haben jedoch gezeigt, dass eine zusätzliche Augmentation dieses Konstrukts mittels Suture-Tape zur weiteren Verbesserung der Stärke und Langlebigkeit des refixierten VKB führt.1,2
Ursachen eingeschränkter Heilungsfähigkeit
Grundsätzlich besteht einer der Hauptgründe für die eingeschränkte Heilungsfähigkeit des VKB in der intraartikulären Umgebung, in welcher es der Synovialflüssigkeit und einer hohen Konzentration degradierender Enzyme ausgesetzt ist.6 Derartige Enzyme, beispielsweise Matrix-Metallopeptidasen, Elastase und Plasmin, führen zum Zerfall von Kollagenen, Elastasen und Fibrin, welche allesamt essenzielle Faktoren für einen erfolgreichen Heilungsprozess sind. Infolgedessen wurden zahlreiche Biologika und kollagenbasierte Scaffolds entwickelt, um diesen Enzymen entgegenzuwirken. Frühere Studien haben gezeigt, dass Fibroblasten des Rest-VKB-Stumpfes die Fähigkeit haben, auf einem Kollagen-Glykosaminoglykan-Scaffold zu proliferieren. Zusätzlich wurde bewiesen, dass Wachstumsfaktoren wie TGFB1, PDGF-AB, EGF und FGF-2 zur Migration von Fibroblasten und damit zur Einheilung des VKB beitragen. Des Weiteren wurde beschrieben, dass Stammzellen die Überlebensfähigkeit eines refixierten VKB weiter verbessern können. So kann Mikrofrakturierung am femoralen Footprint die Freisetzung multipotenter Stammzellen induzieren und damit zur Neovaskularisierung an der Refixationsstelle beitragen.6
Outcomes
Hinsichtlich der Lokalisation der Rupturen gemäß der Sherman-Klassifikation konnte gezeigt werden, dass proximale Rupturen im Sinne von Typ-1- und -2-Verletzungen nach Sherman mit besseren Resultaten und geringeren Raten an Therapieversagern assoziiert sind. In weiterer Folge wurden fast nur mehr Patient:innenkohorten mit Typ-1- und/oder Typ-2-Verletzungen gemäß Sherman untersucht, sodass bis zum heutigen Tag keine spezifische Literatur zu Sherman-Typ-3, -4- oder -5-Verletzungen verfügbar ist. Folglich können aufgrund fehlender wissenschaftlicher Daten nur Mutmaßungen zu den Ergebnissen nach Refixation des VKB bei Verletzungen im mittleren und distalen Drittel sowie zu distalen Avulsionsverletzungen vom Insertionspunkt an der Tibia angestellt werden.2,5 Ein wichtiger Punkt hinsichtlich der zeitlichen Planung einer Refixation des VKB ist, dass eine Verzögerung zwischen dem Zeitpunkt der Verletzung und jenem der operativen Versorgung negative Einflüsse auf die postoperativen Ergebnisse nach VKB-Refixation haben dürfte, da das Gewebe des nativen VKB im Lauf der Zeit degradiert und infolgedessen das Heilungspotenzial reduziert ist.1,6 Folglich besteht das Risiko, dass die Gewebequalität bei verspätet durchgeführter Refixation nicht mehr suffizient genug ist. Es scheint daher essenziell zu sein, die Refixation des VKB so rasch wie möglich durchzuführen. In diesem Sinne wurde im Rahmen einer rezenten Metaanalyse von zahlreichen klinischen Studien ein Zeitraum von durchschnittlich 21 Tagen zwischen dem Verletzungszeitpunkt und jenem der Versorgung genannt.7
Postoperative Nachsorge
Hinsichtlich der postoperativen Nachbehandlung nach VKB-Refixation stehen derzeit keine evidenzbasierten Daten zur Verfügung, welche die Sinnhaftigkeit schnellerer Rehabilitationsprotokolle verglichen mit der VKB-Rekonstruktion stützen. Dennoch scheinen der Rehabilitationsprozess und die Wiedererlangung der Mobilität und des Vertrauens in das eigene Knie nach VKB-Refixation rascher zu verlaufen. Die Gründe hierfür liegen vermutlich in den im Rahmen der Refixation benötigten kleineren Bohrkanälen, im Erhalt von propriozeptiven Fasern des nativen VKB sowie in der fehlenden Morbidität an der Entnahmestelle.8 MRT-Nachbeobachtungsstudien haben gezeigt, dass sich das Signalverhalten des VKB nach Refixation 3 Monate postoperativ normalisiert, also zu einem deutlich früheren Zeitpunkt verglichen mit der Ligamentisierung nach VKB-Rekonstruktion, welche 4–8 Monate postoperativ im MRT fassbar wird.9
Fazit
Zusammenfassend ist festzuhalten, dass die VKB-Refixation eine sichere und effektive Methode speziell zur Behandlung von Sherman-Typ-1- und-2-Verletzungen mit guter Qualität des VKB-Reststumpfes ist. Augmentationen, beispielsweise mittels Zugabe von Wachstumsfaktoren oder Mikrofrakturierung, können zur verbesserten Einheilung und Revaskularisierung beitragen.
Literatur:
1 Hoogeslag RAG et al.: Acute anterior cruciate ligament rupture: repair or reconstruction? Five-year results of a randomized controlled trial. Am J Sports Med 2022; 50(7): 1779-87 2 Vermeijden HD et al.: Primary repair with suture augmetation for proximal anterior cruciate ligament tears: a systematic review with meta-analysis. Knee 2022; 38: 19-29 3 Pang L et al.: Arthroscopic anterior cruciate ligament repair versus autograft anterior cruciate ligament reconstruction: a meta-analysis of comparative studies. Front Surg 2022; 9 4 Feagin JA, Curl WW: Isolated tear of the anterior cruciate ligament: 5-year follow-up study. Am J Sports Med 1976; 4(3): 95-100 5 Sherman MF et al.: The long-term followup of primary anterior cruciate ligament repair. Defining a rationale for augmentation. Am J Sports Med 1991; 19(3): 243-55 6 Van der List JP et al.: Arthroscopic primary repair of proximal anterior cruciate ligament tears seems safe but higher level of evidence is needed: a systematic review and meta-analysis of recent literature. Knee Surg Sports Traumatol Arthrosc 2020; 28(6): 1946-57 7 Wilson WT et al.: Anterior cruciate ligament repair with internal brace augmentation: a systematic review. Knee 2022; 35: 192-200 8 Hourston GJ et al.: A systematic review of anterior cruciate ligament primary repair rehabilitation. J Clin Orthop Trauma 2022; 25 9 De Smet E et al.: MRI following primary repair of the anterior cruciate ligament. Clin Radiol 2019; 74(8): 649.e1-649.e10
Das könnte Sie auch interessieren:
Arthrose nach schulter-stabilisierenden Eingriffen
Stabilisierende Eingriffe am Schultergelenk gelten als effektive Therapie zur Vermeidung von Rezidivluxationen. Während der Fokus bislang auf der Stabilität lag, rücken mit zunehmenden ...
Aktuelle Versorgungskonzepte: Tibiakopffrakturen
Der folgende Beitrag fasst die aktuelle Evidenz zu Epidemiologie, Klassifikationssystemen und Behandlungsstrategien zusammen und beleuchtet dabei insbesondere Aspekte der anatomischen ...
Die anatomische Rekonstruktion der Rotatorenmanschette
Trotz moderner arthroskopischer Verfahren sind in der Literatur teils hohe Rerupturraten nach Rotatorenmanschettenrekonstruktionen beschrieben. Dies wirft die Frage auf, ob im Zuge ...