Aktuelle Versorgungskonzepte: Tibiakopffrakturen
Autorinnen:
Dr. Stefanie Syré
Dr. Anja Ragette
Copraxis, Schladming
Korrespondenz:
E-Mail: stefanie.syre@fraudoktor.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der folgende Beitrag fasst die aktuelle Evidenz zu Epidemiologie, Klassifikationssystemen und Behandlungsstrategien zusammen und beleuchtet dabei insbesondere Aspekte der anatomischen Rekonstruktion, des operativen Vorgehens sowie des funktionellen Outcomes.
Keypoints
-
Ziel der Behandlung ist die anatomische Rekonstruktion der Gelenkfläche mit Wiederherstellung von Achse und Stabilität bei gleichzeitig konsequentem Weichteilmanagement.
-
Die präoperative 3D-CT-Diagnostik gilt als Goldstandard zur sicheren Identifikation posteriorer Fragmente und zentraler Impressionen sowie zur Planung geeigneter Zugangswege.
-
Differenzierte Klassifikationssysteme, wie Schatzker und AO/OTA und das 10-Segment-Modell, ermöglichen eine präzise Zuordnung der Frakturmorphologie zu geeigneten chirurgischen Zugängen.
-
Möglichst minimalinvasive Verfahren, oft gekoppelt mit Augmentation und winkelstabiler Fixation, erlauben eine hohe Primärstabilität bei gleichzeitiger Schonung der Weichteile.
Einführung
In den vergangenen Jahren haben sich Diagnostik und Therapie durch den Einsatz moderner Bildgebung sowie die Weiterentwicklung winkelstabiler Implantatsysteme deutlich gewandelt. Und dennoch stellt das Management von Tibiakopffrakturen nach wie vor eine anspruchsvolle klinische Aufgabe dar. Diese Verletzungen können sowohl die Beinachse und die Stabilität des Kniegelenks als auch – insbesondere bei komplexen intraartikulären Frakturmorphologien – die Gelenkfläche betreffen und gehen nicht selten mit einer kritischen Weichteilsituation einher. Entsprechend ist ein differenziertes, strukturiertes Vorgehen auf Basis einer CT-gestützten Klassifikation erforderlich.
Epidemiologie
Tibiakopffrakturen weisen mit einer Inzidenz von etwa 10,3 pro 100000 Einwohner pro Jahr eine vergleichsweise geringe Häufigkeit auf, stellen jedoch aufgrund der Beteiligung der lasttragenden Gelenkfläche des Kniegelenks eine erhebliche chirurgische Herausforderung dar. Häufige Unfallmechanismen sind Verkehrsunfälle, Stürze aus großer Höhe sowie Skiunfälle; epidemiologisch sind vor allem Männer unter 50 Jahren sowie Frauen über 70 Jahre im Rahmen osteoporotischer Frakturen betroffen. Neben der oft sehr komplexen knöchernen Verletzung können auch kapsuloligamentäre Strukturen betroffen sein, was die Gelenkstabilität zusätzlich beeinträchtigen kann. Ziel der operativen Versorgung ist eine möglichst anatomische Rekonstruktion der Gelenkfläche zur Vermeidung von Achsfehlstellungen und zur Reduktion des Risikos für eine posttraumatische Gonarthrose. Gelenkstufen von mehr als 2mm gelten daher als relevanter Risikofaktor für eine frühzeitige Gelenkdegeneration. Insbesondere bei mehrfragmentären und dislozierten Frakturmustern sollte daher ein strukturiertes Behandlungskonzept von der Diagnostik über die operative Planung bis hin zur Rehabilitation mit frühfunktioneller Nachbehandlung als entscheidender Faktor für ein gutes funktionelles Outcome eingesetzt werden.
Diagnostik
Die Primärdiagnostik beginnt klinisch mit Weichteilbeurteilung, neurovaskulärem Status und Kompartimentkontrolle. Die konventionelle Röntgendiagnostik in zwei Ebenen stellt weiterhin die Basisdiagnostik dar, weist jedoch insbesondere bei komplexen Mehrsäulenverletzungen sowie posterior gelegenen Fragmenten relevante Limitationen auf. Dadurch wird die intraartikuläre Beteiligung in der klinischen Praxis häufig unterschätzt. Die Computertomografie mit 3D-Rekonstruktion gilt heute als obligater Bestandteil der präoperativen Planung und ermöglicht eine detaillierte Analyse von Fragmentmorphologie, Dislokation und Impressionszonen. Ergänzend kann eine Magnetresonanztomografie sinnvoll sein, um begleitende Weichteilverletzungen zu erkennen; Meniskusläsionen finden sich in bis zu 47% der Fälle, auch Kreuzbandverletzungen treten regelmäßig begleitend auf. In der akuten Versorgung besitzt die MRT-Diagnostik jedoch keine Routineindikation. Eine zunehmende Bedeutung gewinnt zudem die Frakturoskopie, also eine arthroskopische Kontrolle mit reduziertem Spüldruck. Dieses Verfahren erlaubt eine direkte visuelle Beurteilung und Kontrolle der Gelenkflächenreposition, ohne die zusätzliche Morbidität einer ausgedehnten Arthrotomie in Kauf nehmen zu müssen.
Klassifikation
Eine präzise Beschreibung der Frakturmorphologie ist entscheidend für Therapieplanung, Zugangsstrategie und Prognoseeinschätzung bei Tibiakopffrakturen.Historische Klassifikationen wie die AO-Einteilung oder das Schatzker-Modell basieren primär auf 2D-Röntgenbildern und weisen eine mäßige Interobserver-Reliabilität auf, insbesondere bei posterioren Fragmenten.
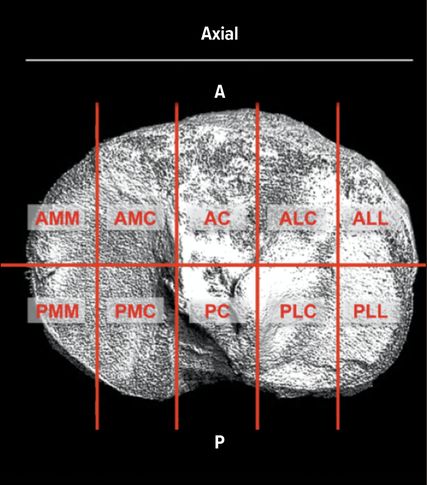
Das 10-Segment-Modell
Die „Zehnsegmentklassifikation“ nach Frosch und Krause unterteilt das Tibiaplateau in 4 Quadranten und 10 Segmente. Dieses Modell ist behandlungsorientiert: Jedes Segment ist einem oder mehreren spezifischen chirurgischen Zugangswegen zugeordnet. In einer retrospektiven Analyse konnte nachgewiesen werden, dass die Versorgungsrealität in 74,33% der Fälle mit den Empfehlungen dieses Modells übereinstimmt, was dessen hohe klinische Relevanz unterstreicht (Abb. 2).
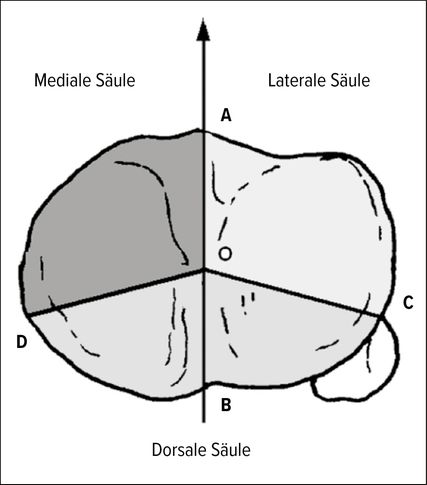
Das 3-Säulen-Konzept
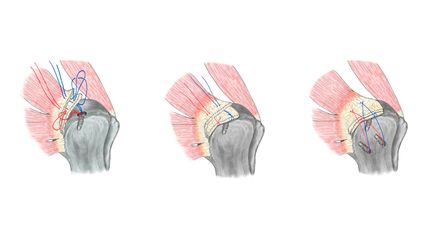
Alternativ teilt das Modell nach Luo et al. den Tibiakopf in eine mediale, laterale und posteriore Säule ein. Es hilft insbesondere bei der Entscheidung, ob ein dorsaler Zugang notwendig ist, um posteriore Abscherfragmente stabil abzustützen (Abb. 1).
Indikationsstellung – chirurgische Strategien und Zugangswege
Abb. 1: 3-Säulen-Modell nach Luo et al.3 (modifiziert durch Priv.-Doz. DDr. Thomas Tiefenböck, MSc, und Dr. Lorenz Pichler)
Eine konservative Behandlung ist nur bei nicht oder minimal dislozierten Frakturen ohne relevante Gelenkinstabilität möglich und umfasst funktionelle Schienung, frühfunktionelle Mobilisation sowie eine stufenweise Belastungssteigerung; dabei sind engmaschige radiologische Verlaufskontrollen erforderlich, um sekundäre Dislokationen rechtzeitig zu erkennen. Besteht eine Operationsindikation – etwa bei relevanter Gelenkstufe, Achsabweichung, Kondylenverbreiterung, hochgradiger Instabilität, dislozierten Fragmenten oder Beteiligung tragender Gelenkflächen –, zielt die operative Versorgung auf die anatomische Rekonstruktion der Gelenkfläche, eine stabile Abstützung der betroffenen Säulen, die Wiederherstellung von Achse und Länge sowie eine möglichst weichteilschonende Technik zur komplikationsarmen Ausheilung ab. Moderne winkelstabile Systeme (inklusive anatomisch vorgeformter Platten) bieten Vorteile bei osteoporotischem Knochen und komplexer Fragmentierung. Für bestimmte bikondyläre Muster wurden vergleichbare funktionelle Ergebnisse zwischen „single lateral locking plate“ und „dual plating“ beschrieben, teils bei reduziertem OP-Trauma (Zeit und Blutverlust) in der Single-Plate-Gruppe.
Bezüglich der Frage nach Single- versus Dual-Plating bei bikondylären Frakturen bleibt die Evidenzlage heterogen und frakturspezifisch:
-
Dual-Plating erlaubt oft eine direktere Säulenabstützung und mehr Stabilität bei ausgeprägten bikondylären/mehrsäuligen Mustern, weist jedoch nicht immer klare Vorteile im funktionellen Outcome nach.
-
Single-Plating kann bei ausgewählten Mustern ähnliche klinische Ergebnisse liefern, jedoch ist die biomechanische Reserve bei komplexer medialer Instabilität potenziell geringer.
Die für Depressionsfrakturen typischen subchondralen Defekte sollten augmentiert werden (autologe/allogene Spongiosa/synthetische Ersatzmaterialien wie Kalziumphosphat oder bioaktive Gläser, zunehmend im Rahmen der Ballonkyphoplastie).
Zugangswege
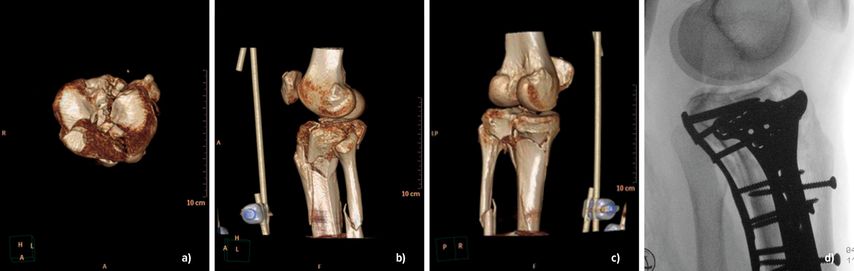
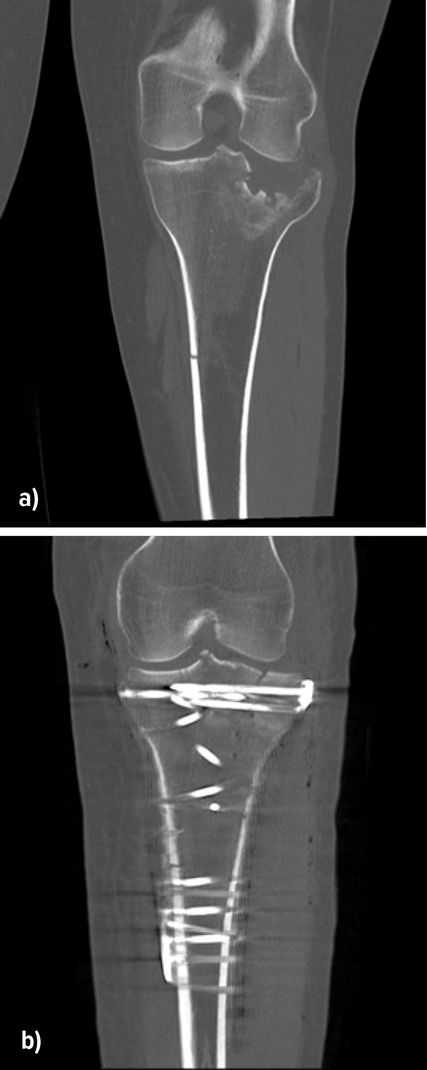
Die Wahl des Zugangs richtet sich strikt nach der Frakturmorphologie. Da das laterale Tibiaplateau in ca. 75–80% der Fälle betroffen ist, stellt der anterolaterale Zugang den Standard dar. Er erlaubt eine gute Sicht auf das vordere Drittel des Plateaus, ist jedoch für posterolaterale Segmente unzureichend. Hier kann der posterolaterale Zugang nach Frosch als weichteilschonender Weg ohne Fibulaosteotomie angewandt werden (Abb.3). Gerade bei posterioren Fragmenten kann die indirekte Reposition durch den ventralen Standardzugang unzureichend sein; der dorsale Zugang kann eine direkte Sicht, eine stabile Abstützosteosynthese und die Schonung neurovaskulärer Strukturen ermöglichen. Der anteriore mediale Zugang ist geeignet für seltene isolierte mediale Frakturen oder im Rahmen bikondylärer Versorgungen. Seltener finden der posteromediale Zugang nach Lobenhoffer (Rekonstruktion der medialen Säule) und der erweiterte laterale Zugang Anwendung bei großen zentralen Trümmerzonen.
Abb. 3: Präoperative CT-basierte Planung mittels 3D-Rekonstruktion des Kniegelenkes bei angelegtem Fixateur externe (a–c) und anschließende Versorgung mit medialer, lateraler und posteriorer Platte (d)
Komplikationen und klinisches Outcome
Die Komplikationsrate bei Tibiakopffrakturen bleibt trotz verbesserter Technik hoch.
Infektionsrisiko
Tiefe Infektionen treten in ca. 11–14% der Fälle auf. Als unabhängige Risikofaktoren wurden offene Frakturen, das Vorliegen eines Kompartmentsyndroms und Schatzker-Typ-IV–VI-Verletzungen identifiziert. In 44% der Infektionsfälle wird MRSA isoliert, weshalb bei Hochrisikopatienten eine spezifische Prophylaxe erwogen werden sollte.
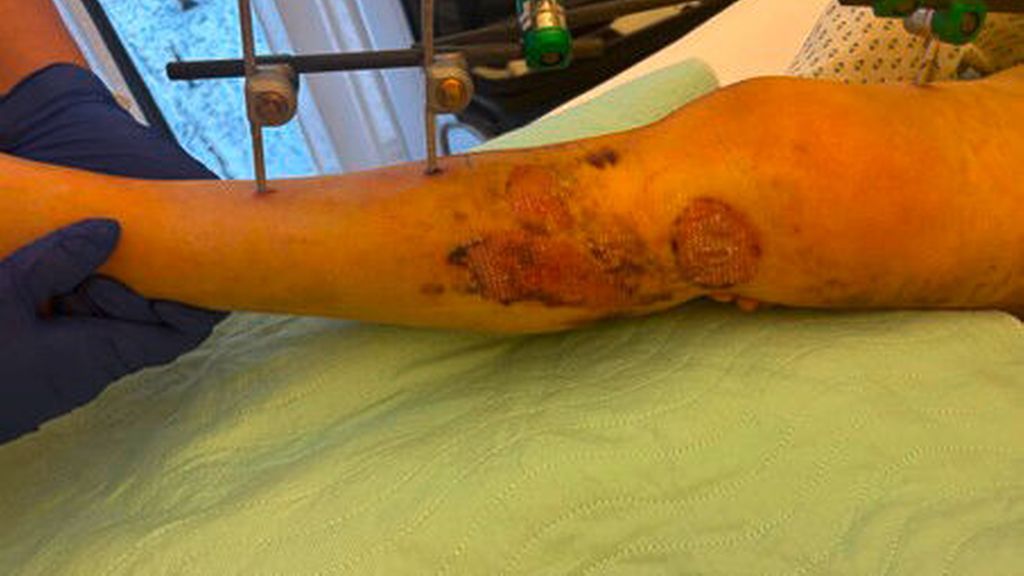
Weichteilmanagement
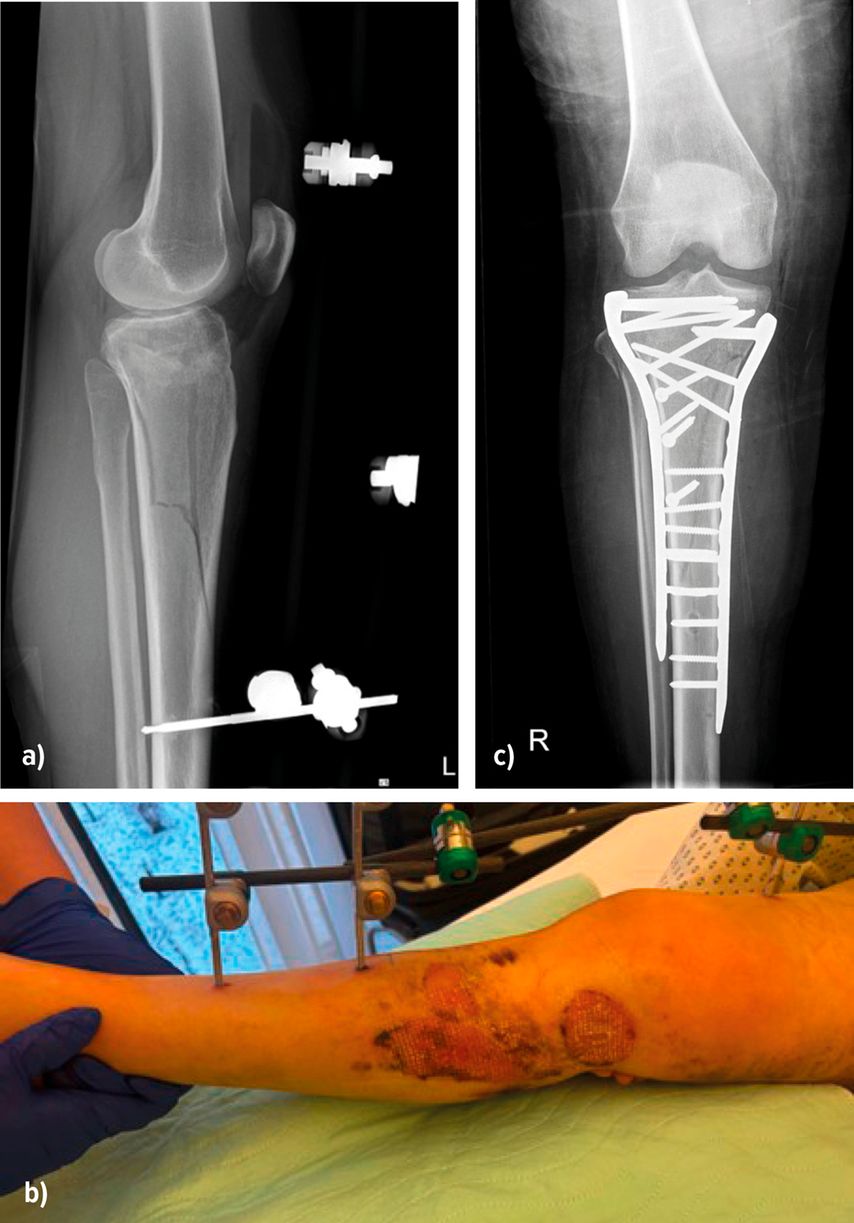
Bei stark geschwollenen Weichteilen ist ein zweizeitiges Vorgehen mit primärer Anlage eines gelenkübergreifenden Fixateur externe für 5–10 Tage erforderlich, um die Weichteile zur Ruhe kommen zu lassen und das Risiko für Wundheilungsstörungen zu senken (Abb.4).
Abb. 4: Anlage eines Fixateur externe bei Weichteilkomplikation und anschließende Versorgung mit einer Platte
Funktionelle Langzeitergebnisse
Untersuchungen zeigen, dass das subjektive Empfinden der Patient:innen oft nicht direkt mit dem radiologischen Arthrosegrad korreliert. Während die objektiven Parameter (Beweglichkeit, Stabilität) bei komplexen Frakturen oft schlechter ausfallen, lernen viele Patienten, sich mit gewissen Einschränkungen zu arrangieren. Dennoch führt fast ein Viertel der Tibiakopffrakturen langfristig zu einer invalidisierenden Beeinträchtigung der Gelenkfunktion.
Praktische Aktivierung, Nachbehandlung und Rehabilitation
Unter „praktischer Aktivierung“ wird hier ein strukturierter, frühfunktioneller Rehabilitationsansatz verstanden, der Beweglichkeit, Muskelfunktion, Schwellungskontrolle und Belastungsaufbau integriert, ohne die Osteosynthese zu überlasten.
Nachbehandlung – Prinzipien der frühen Aktivierung
-
frühe ROM-Mobilisation (stufenweise, schmerz- und stabilitätsadaptiert)
-
Quadrizepsaktivierung/neuromuskuläres Training
-
Ödemmanagement (Hochlagerung, Kryotherapie, Kompression)
-
Schutz der Rekonstruktion durch belastungsadaptierte Teilbelastung
-
engmaschige Kommunikation zwischen Operateur:in und Therapieteam
Die Nachbehandlung ist abhängig von Frakturtyp, Weichteilsituation, Fixationsstabilität und Augmentationsstrategie. Gerade bei komplexen intraartikulären Mustern ist die Evidenz zur optimalen „Standardnachbehandlung“ begrenzt, weshalb individualisierte Protokolle dominieren.
Fazit und Ausblick
Abb. 5: Versorgung einer lateralen Impression. (a) Präoperativ. (b) Postoperativ
Tibiakopffrakturen sind zwar insgesamt selten, besitzen jedoch aufgrund ihrer intraartikulären Beteiligung eine hohe funktionelle Relevanz und gehen mit einem erheblichen Risiko für Instabilität, posttraumatische Arthrose und dauerhafte Funktionseinschränkungen einher. Die operative Behandlung hat sich in den letzten Jahren von einer rein mechanischen Rekonstruktion hin zu einem biologisch orientierten, weichteilschonenden Versorgungskonzept weiterentwickelt. Während klassische Klassifikationen wie Schatzker und AO/OTA weiterhin klinisch etabliert bleiben, ermöglichen moderne CT-basierte Konzepte wie das 3-Säulen- oder 10-Segment-Modell eine deutlich präzisere operative Planung, insbesondere bei posterioren Frakturanteilen. Aktuell bilden eine präzise CT-Diagnostik, minimalinvasive Repositionstechniken wie die Ballon-Tibioplastie sowie winkelstabile Osteosyntheseverfahren den Kern moderner Behandlungsstrategien. Bei komplexen Frakturen zeigen Studien in ausgewählten Situationen vergleichbare funktionelle Ergebnisse zwischen isolateral winkelstabiler Versorgung und Doppelplattenosteosynthese, ohne dass ein universeller Standard für hochkomplexe Mehrfragmentmuster existiert. Knochenersatzmaterialien ermöglichen zudem die stabile Auffüllung metaphysärer Defekte bei gleichzeitiger Vermeidung zusätzlicher Entnahmemorbidität. Entscheidend für ein gutes funktionelles Ergebnis bleiben neben der anatomischen Rekonstruktion eine stabile Fixation sowie ein konsequent strukturiertes, frühfunktionelles und an Weichteilsituation sowie Frakturbiomechanik angepasstes Rehabilitationskonzept. Zukünftige Entwicklungen dürften insbesondere in einer stärkeren Integration frakturoskopischer Verfahren sowie in der Weiterentwicklung behandlungsorientierter Klassifikationsmodelle unter Einbeziehung zentraler Impressionen liegen, um operative Strategien weiter zu individualisieren und die funktionellen Ergebnisse nachhaltig zu verbessern.
Literatur:
● Elsoe R et al.: Population-Based Epidemiology of Tibial Plateau Fractures. Orthopedics 2015; 38(9): e780-6 ● Papagelopoulos PJ et al.: Complications after tibia plateau fracture surgery. Injury 2006; 37(6): 475-84 ● Krause M, Frosch KH: Intra-articular tibial plateau fracture characteristics according to the „Ten segment classification“. Injury 2016 ● Luo CF et al.: Three-column fixation for complex tibial plateau fractures. J Orthop Trauma 2010; 24(11): 683-92 ● Frosch KH et al.: A new posterolateral approach without fibula osteotomy for the treatment of tibial plateau fractures. J Orthop Trauma 2010; 24(8): 515-20 ● Brunner R: Eine retrospektive Studie über die Wahl des operativen Zugangsweges bei der chirurgischen Behandlung der Tibialopffraktur - Stimmen die Empfehlungen mit der Versorgungsrealität überein? Diplomarbeit, Wien 2024 ● Mayr R: Effect of different fixation techniques for the treatment of tibial plateau impression fractures. PhD Thesis Innsbruck 2016 ● Krützfeldt T: Funktionelle und psychosoziale Langzeitergebnisse nach operativ behandelten Tibiakopffrakturen. Dissertation, Heidelberg 2004 ● Momaya AM et al.: Risk factors for infection after operative fixation of Tibial plateau fractures. Injury 2016; 47(7): 1501-5 ● Berninger MT et al.: S2k-Leitlinie: Tibiakopffraktur - Klassifikation, Diagnostik und Therapie. 2024 ● Wiebel E: Tibia-LISS: Klinische Ergebnisse mit einem winkelstabilen Implantat. Dissertation, Freiburg 2008 ● Lee et al.: External validation of a prediction model for surgical site infection after thoracolumbar spine surgery in a Western European cohort. J Orthop Surg Res 2014; 13(1): 114
Das könnte Sie auch interessieren:
Arthrose nach schulter-stabilisierenden Eingriffen
Stabilisierende Eingriffe am Schultergelenk gelten als effektive Therapie zur Vermeidung von Rezidivluxationen. Während der Fokus bislang auf der Stabilität lag, rücken mit zunehmenden ...
Die anatomische Rekonstruktion der Rotatorenmanschette
Trotz moderner arthroskopischer Verfahren sind in der Literatur teils hohe Rerupturraten nach Rotatorenmanschettenrekonstruktionen beschrieben. Dies wirft die Frage auf, ob im Zuge ...
Refixation des vorderen Kreuzbandes
Seit einigen Jahren erfreut sich die Refixation des vorderen Kreuzbandes (VKB) unter Erhalt des nativen Bandes zunehmender Beliebtheit. Dabei spielt vor allem die intrinsische ...