Juveniles Polymyositis/Sklerodermie-Overlap-Syndrom
Autorinnen:
Dr. Alena Merkel-Ropele
Priv.-Doz. Dr. Barbara Binder
Universitätsklinik für Dermatologie und Venerologie
Medizinische Universität Graz
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Komplexität von Kollagenosen und Autoimmunerkrankungen stellt oft eine diagnostische und therapeutische Herausforderung dar, da viele Patient:innen nicht nur einer einzigen Entität zugewiesen werden können. Eine frühe differenzierte Diagnose und Behandlung sind im Hinblick auf Morbidität und Mortalität essenziell.
Keypoints
-
Das Polymyositis/Sklerodermie-Overlap-Syndrom zeigt klinische Symptome einer Sklerodermie und einer Polymyositits/Dermatomyositis.
-
Es ist mit spezifischen Antikörpern wie Anti-PM/Scl-75- und -100-AK assoziiert.
-
Kinder erkranken häufiger an der Sklerodermatomyositits als an systemischer Sklerose.
-
Häufige extrakutane Manifestationen im Rahmen des Overlap-Syndroms beinhalten interstitielle Lungenerkrankungen, Ösophagusmotilitäts-störungen, Myositis, Arthritis und Raynaud-Symptomatik.
Fallvorstellung
Anamnese
Ein 15-jähriger Patient wurde aufgrund von schmerzhaften Fingergelenken mit Morgensteifigkeit, schuppenden Hautveränderungen an den Hand- und Fußsohlen sowie Rötungen im Gesichtsbereich in unserer pädiatrisch-dermatologischen Ambulanz vorgestellt. Die Symptomatik bestand bereits seit einem Jahr. Zudem waren ein Gewichtsverlust von circa 22kg in den letzten zwei Jahren, eine wiederkehrende Dyspnoe im Liegen und eine Dysphagie zu erheben.
Diagnostik
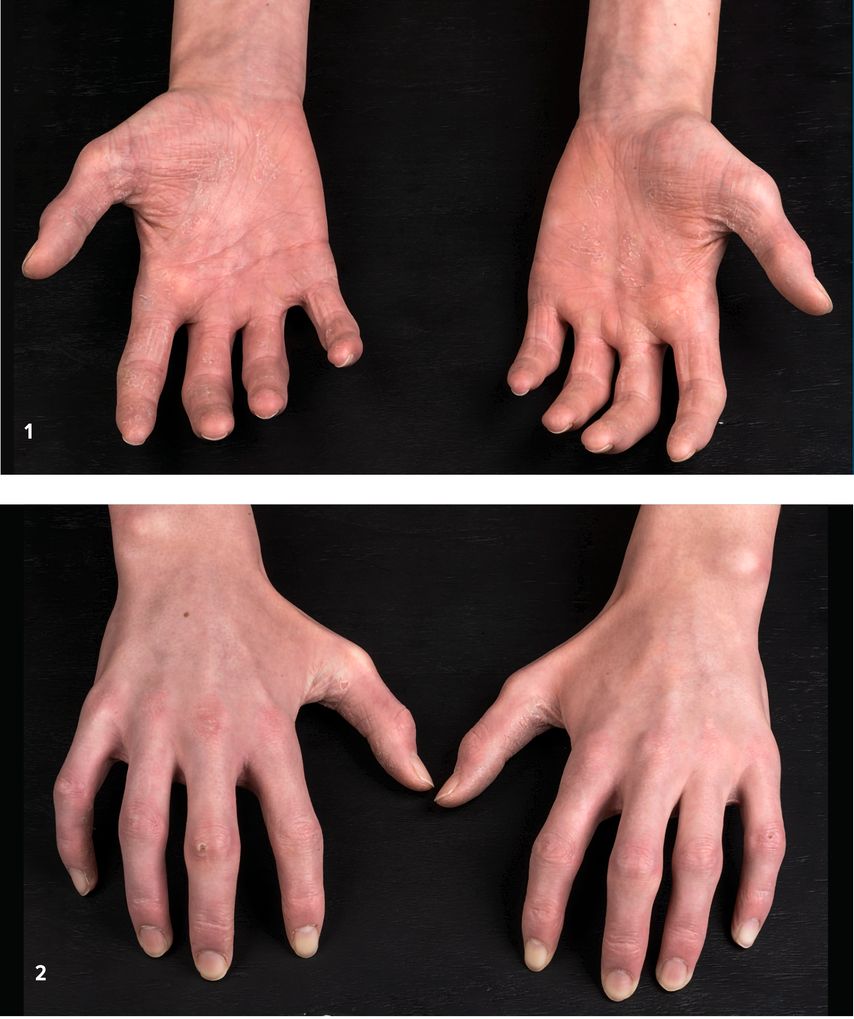
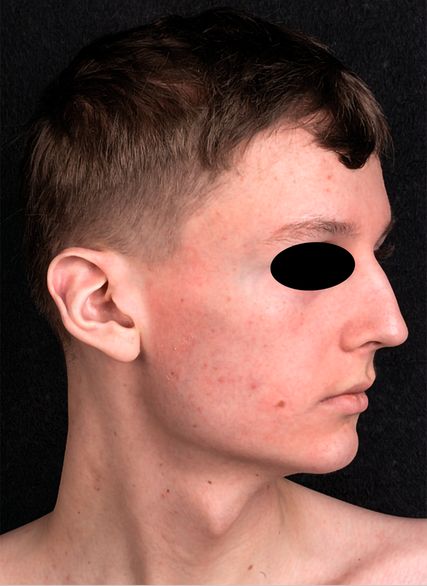
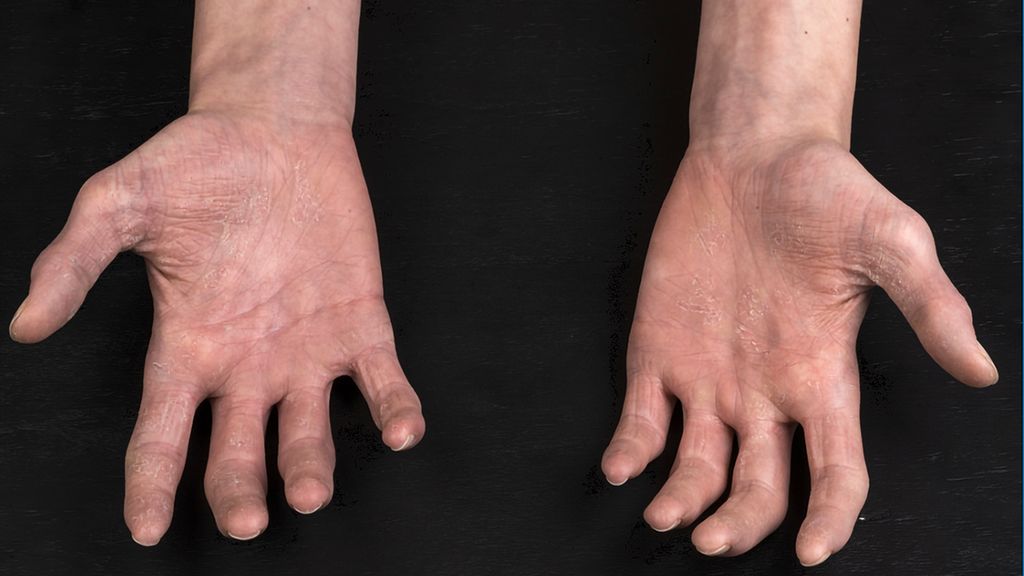
Bei der klinischen Untersuchung zeigten sich an den Handflächen erythrosquamöse Hautveränderungen mit einem Streckdefizit der Fingergelenke sowie eine verlängerte Rekapillarisierungszeit und auflichtmikroskopisch teleangiektatisch erweiterte Nagelfalzgefäße. Die Haut imponierte sklerotisch verdickt (Abb.1–2). Das Gesicht zeigte ein flächiges, mild schuppendes Erythem (Abb.3).
Abb. 1 und 2: Sklerotisch verdickte Haut
Abb. 3: Flächiges, mild schuppendes Erythem im Gesicht
Laborchemisch fanden sich hoch positive ANA-Titer, Anti-PM-Scl-75- und -100-AK sowie ein positiver Rheumafaktor; die Kreatinkinase (CK) und das Myoglobin waren stark erhöht. Außer einer leicht erhöhten LDH war das übrige Routinelabor unauffällig. Eine Biopsie im Bereich einer Verhärtung der Finger zeigte sklerodermiforme Veränderungen.
In der Bildgebung waren Veränderungen wie bei einer mit einer Bindegewebserkrankung assoziierten interstitiellen Lungenerkrankung (CTD-ILD) in beiden Lungenflügeln sowie fibrotische Veränderungen am Ösophagus nachzuweisen.
In Zusammenschau der klinischen, laborchemischen und histologischen Befunde wurde die Diagnose eines Polymyositis/Sklerodermie-Overlap-Syndroms mit vordergründigen Veränderungen einer Sklerodermie gestellt.
Differenzialdiagnosen
Die Differenzialdiagnosen der chronischen Bindegewebserkrankungen bei Kindern umfassen Scleroderma (adultorum) Buschke, die generalisierte zirkumskripte Sklerodermie, die systemische Sklerodermie, das CREST-Syndrom, die Pseudosklerodermien – mit der chronischen Graft-versus-Host-Disease und dem Werner-Syndrom – und die Sklerodermatomyositis.1
Polymyositis/Sklerodermie-Overlap-Syndrom
Bei der Sklerodermatomyositis, auch als Polymyositis/Sklerodermie-Overlap-Syndrom bezeichnet, präsentieren sich die Betroffenen mit klinischen Symptomen einer Sklerodermie und einer Polymyositis oder Dermatomyositis.2
Antikörper, wie Anti-PM/Scl-75- und -100-AK, Anti-Ku- und -U2RNP-AK, sind speziell mit diesem Overlap-Syndrom assoziiert.3,4 An dieser Stelle ist wichtig zu erwähnen, dass Kinder häufiger an Sklerodermatomyositis als an systemischer Sklerodermie erkranken.1
Häufige Manifestationen im Rahmen des Overlap-Syndroms sind interstitielle Lungenerkrankungen, Ösophagus-Motilitätsstörungen, Myositis, Arthritis und Raynaud-Symptomatik.5
Systemische Sklerodermie
Die systemische Sklerodermie bzw. systemische Sklerose ist eine langsam progrediente, potenziell letal verlaufende entzündliche Multisystemerkrankung. Adoleszente Mädchen und Frauen sind häufiger betroffen als Männer. Unterschieden wird zwischen der limitierten und der diffusen Form der Sklerodermie, wobei Letztere im Kindesalter sehr selten ist.6
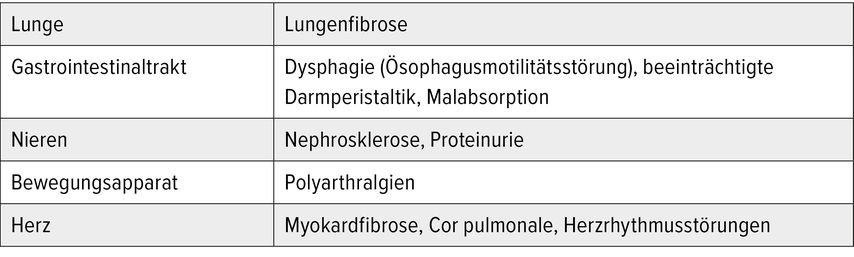
Die limitierte systemische Sklerodermie (Akrosklerose) kommt bei Kindern und Jugendlichen am häufigsten vor und ist durch die Sklerodaktylie, sogenannte Madonnenfinger (zugespitzt wirkende Fingerendglieder) und das Raynaud-Syndrom gekennzeichnet. Im Bereich des Nagelfalzes zeigen sich Teleangiektasien und Einblutungen. Bei Progredienz treten akrale Ulzerationen, sogenannte Rattenbissnekrosen, auf. Der Befall innerer Organe kann zu weiteren Komplikationen führen (Tab.1).1,6
Tab. 1: Organbeteiligung bei systemischer Sklerodermie (modifiziert nach Blume-Peytavi U et al. 2018)1
Therapie und Krankheitsverlauf unseres Patienten
Eine kausale Behandlung eines Dermatomyositis/Sklerodermie-Overlap-Syndroms existiert bisher nicht, die Therapie richtet sich nach der Symptomatik.6
Bei unserem Patienten wurde in Zusammenarbeit mit der Universitäts-Kinder-klinik initial Mycophenolat Mofetil als immunsuppressive Therapie eingeleitet. Dieses wurde aufgrund von gastrointestinalen Nebenwirkungen auf Methotrexat und Rituximab umgestellt. Zur Verbesserung der Perfusion wurde Amlodipin verabreicht und als antifibrotische Therapie der CTD-ILD Nintedanib.
Der Krankheitsverlauf zeigte sich nach einigen Monaten stabilisiert, die Dysphagie und Dyspnoe waren gebessert, die Beweglichkeit in den Händen war noch weiterhin eingeschränkt. Dieser Fall verdeutlicht die dringliche Notwendigkeit einer interdisziplinären Kooperation bezüglich Diagnose und Therapie.
Literatur:
1 Blume-Peytavi U et al.: Atlas der Pädiatrischen Dermatologie. Weinheim (Germany): Wiley-VCH Verlag GmbH & Co. KGaA, 2018. 426-33 2 Raijmakers R et al.: PM-Scl-75 is the main autoantigen in patients with the polymyositis/scleroderma overlap syndrome. Arthritis Rheum 2004; 50(2): 565-9 3 Giannini M et al.: Scleromyositis: a distinct novel entity within the systemic sclerosis and autimmune myositis spectrum. Implications for care and pathogenesis. Front Immunol 2023; 13: 974078 4 Bolognia JL et al.: Dermatology. Fifth Edition. London (UK): Elsevier Ltd., 2024. 658 5 Eichner S: Spezifische Autoantikörper im Myositis-Profil. Immunoblot, 2018. https://www.uniklinik-ulm.de/fileadmin/default/09_Sonstige/Klinische-Chemie/Autoimmundiagnostik/Spezifische_Autoantikoerper_im_Myositis-Profil_Stand_17.08.2018_Schutz.pdf (zuletzt aufgreufen am 26.1.2026) 6 Höger P: Kinderdermatologie. Differenzialdiagnostik und Therapie bei Kindern und Jugendlichen. Stuttgart (Germany): Schattauer GmbH, 2007; 443-7
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Disseminierte adulte Xanthogranulome als diagnostische Herausforderung
Da gerade im Erwachsenenalter disseminierte Xanthogranulome diagnostische Unsicherheiten verursachen können, ist eine frühzeitige histopathologische Sicherung essenziell. Aufgrund der ...
Funktionalisierung bakterieller Nanocellulose
Chronische Wunden unterschiedlicher Ätiologie, etwa bei arterieller und venöser Insuffizienz oder Diabetes mellitus, prägen die tägliche Wundversorgung.Neben chronischen Wunden verlangen ...