Brauchen wir neue Impfstoffe im Alter?
Univ.-Doz. Dr. Ursula Hollenstein
Fachärztin für Innere Medizin, Infektiologie und Tropenmedizin
Traveldoc – Reisemedizinisches Zentrum Wien
E-Mail: office@traveldoc.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Begriff der Immunseneszenz, also Alterungsprozesse im Immunsystem, die auch einen Funktionsverlust bedingen, ist in den letzten Jahren von einem Schlagwort zu einem viel beforschten Faktum geworden. In der Praxis stellt sich daher die Frage, wie ältere Menschen besser geschützt werden können. Braucht es neue Impfstoffe oder veränderte Impfintervalle? Der folgende Artikel bietet einen Überblick über die aktuellen Erkenntnisse.
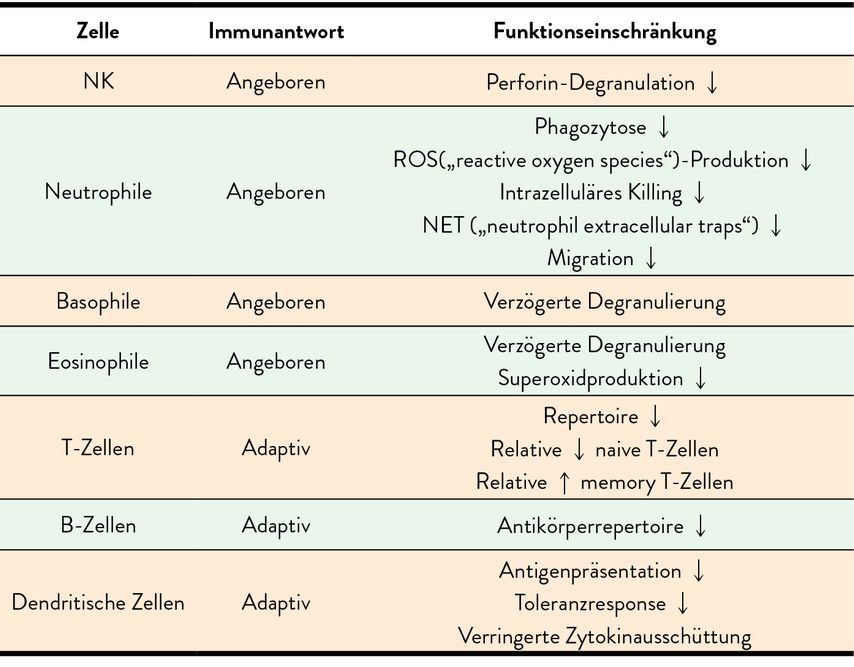
Die messbaren Veränderungen der Immunseneszenz betreffen praktisch alle Bereiche der Immunabwehr, sowohl die sogenannte angeborene oder unspezifische Abwehr wie auch die adaptive oder erworbene. So verzögert sich im Alter die Migrationsgeschwindigkeit von Makrophagen, ihre Fähigkeit zur Phagozytose nimmt ab. Bei der spezifischen Immunabwehr kommt es im T-Zellen-Reservoir zu einer wachsenden Dysbalance zwischen im
mer mehr Memory-T-Zellen und immer weniger naiven T-Zellen, die normalerweise für neu zu erkennende Antigene zur Verfügung stehen (Tab. 1).1
Tab. 1: Veränderungen durch Immunseneszenz in verschiedenen Bereichen des Immunsystems (modifiziert nach Cunha LL et al. 2022)1
Praktische Auswirkungen der Immunseneszenz
Wir nehmen das Immunsystem natürlich vor allem als Schutz vor Infektionen wahr. Die Abnahme dieser protektiven Immunität zeigt sich im höheren Lebensalter in einer Zunahme respiratorischer Infekte (z.B. Pneumokokken-Pneumonie) und einer Reaktivierung chronischer Virusinfektionen – bei Letzteren ist vor allem das Varicella-zoster-Virus bedeutend. Mehr als die Hälfte aller Fälle von Herpes zoster betreffen Personen über 50 Jahre. Zusätzlich erschwert wird die Situation durch eine reduzierte Ansprechrate auf Impfantigene, sodass eine Schutzwirkung durch Impfung schwerer zu erzielen ist.
Doch auch bei „Reparaturprozessen“ spielen die verschiedenen Zellen des Immunsystems eine wichtige Rolle. Daher sinkt im Alter der Schutz vor Malignomen, die Wundheilung verschlechtert sich. Parallel zur Verminderung der gezielten Abwehr von definierten Antigenen wird beim älteren Organismus auch eine Zunahme permanenter inflammatorischer Prozesse beobachtet. Dieses sogenannte „Inflammaging“ – aus der Kombination von „inflammation“ und „aging“ – dürfte in der Genese diverser altersassoziierter Erkrankungen eine Rolle spielen. So wird etwa für Autoimmunkrankheiten, kardiovaskuläre und degenerative Erkrankungen wie Parkinson, Alzheimer und Osteoarthritis angenommen, dass sie gewebszerstörende inflammatorische Komponenten haben.
Strategien zum Schutz vorInfektionen
Die experimentellen Ansätze, das „Inflammaging“ direkt zu bekämpfen und mit spezifischen Substanzen in die Dysbalance einzugreifen, sind weit von einer praktischen Anwendbarkeit entfernt.2,3 Daher sind Verbesserungen der Schutzwirkung, die wir durch Impfstoffe erzielen können, mittelfristig die einzige Option.
Strategien gegen reduzierte Impfantwort sind:
-
höhere Impfdosen (Erhöhung der Antigenmenge)
-
mehr Impfdosen
-
verstärkte Impfstoffe durch Verwendung spezieller Adjuvanzien
-
häufigere Auffrischungen = kürzere Auffrischungsintervalle
-
Nutzung indirekter Schutzwirkungen (Impfung von Kontaktpersonen)
Der Effekt von zusätzlichen Impfdosen ließ sich auch während der ersten Impfserien der Covid-19-Pandemie belegen. Immunsupprimierte Patient:innen, die auf die ersten beiden Dosen eines Coronavirus-Impfstoffs kaum oder gar nicht reagierten, zeigten nach einer zusätzlich verabreichten dritten Dosis oftmals eine Serokonversion.4
Einzelne Impfungen im Detail
FSME: adaptierte Empfehlungen
Relativ viele Daten liegen zu FSME-Impfungen bei älteren Menschen vor. In Verlaufsstudien zur Antikörperpersistenz nach Grundimmunisierung zeigen sich hier deutliche Altersunterschiede. In einer Untersuchung, bei der Personen nach Grundimmunisierung über zehn Jahre nachbeobachtet wurden, zeigte sich am Ende des Beobachtungszeitraumes bei unter 50-Jährigen noch eine Seropositivität von um die 90%.5 Bei den über 60-Jährigen betrug sie weniger als 40%. Dabei ließ der Impfschutz von Älteren bereits drei Jahre nach ihrer Boosterung deutlich nach.5 Eine adaptierte Auffrischungsempfehlung für über 60-Jährige (alle drei Jahre statt alle fünf Jahre wie für jüngere Personen) ist daher durchaus sinnvoll.
Eine Studie zu Impfdurchbrüchen nach FSME-Immunisierung zeigte ferner, dass FSME-Infektionen trotz Impfung vorwiegend bei Menschen höheren Alters auftreten, die erst wenige Impfdosen erhalten haben.6 Gerade bei älteren Personen soll daher in der Grundimmunisierung auf die rechtzeitige Gabe der Dosen geachtet werden.
Pneumokokken: eine Impfung mit vielen Facetten
Pneumokokken-Pneumonien kommen vor allem bei Kindern bis zum zweiten Lebensjahr und bei Erwachsenen ab 60 Jahren vor. Der österreichische Impfplan empfiehlt eine Impfung mit Konjugatimpfstoff für alle Säuglinge ab dem 3. Lebensmonat sowie eine Impfung der älteren Menschen ab 60 Jahren (hier wird aktuell empfohlen, einen Konjugatimpfstoff zu verwenden, gefolgt von einer einmaligen Gabe des Polysaccaridimpfstoffs ein Jahr später).
Als wichtigstes Keimreservoir gelten Kleinkinder mit einer asymptomatischen Pneumokokken-Kolonisation des Nasen-Rachen-Raums von bis zu 60%; sie sind daher die Ansteckungsquelle für ältere Menschen. Eine konsequente Immunisierung der Kinder hat messbare und gut dokumentierte positive Auswirkungen auf die Pneumokokkeninfektions-Inzidenz bei alten Menschen. Dies ist umso bedeutender, als die Wirksamkeit der Polysaccharidimpfstoffe für nichtinvasive Pneumokokkeninfekte – und diese machen die Mehrzahl der Infektionen aus – sehr begrenzt ist.7,8
Influenza: Hochdosisimpfstoff mit besserer Wirksamkeit
Ältere Menschen sind von Influenzamorbidität und -mortalität überproportional betroffen. Die Schutzimpfung wird daher besonders Personen über 60 empfohlen. Leider ist die Vakzineffektivität der Influenzaimpfung nicht sehr hoch und variiert zudem stark mit dem Alter der Geimpften. Während man bei Kindern und Jugendlichen von bis zu 90% ausgeht, liegt die Wirksamkeit bei älteren Personen maximal bei 50%. Dies lässt sich durch spezielle Adjuvanzien, aber besonders durch Erhöhung der Antigendosis verbessern.9
Ein solcher quadrivalenter (= tetravalenter) Hochdosisimpfstoff wird – aufgrund einer zwar geringfügigen, aber signifikanten Überlegenheit der Impfeffektivität – für alle Personen ab 60 Jahren empfohlen.
Herpes zoster: neuer Impfstoff mit verbesserter Wirkung
Gegen die mit steigendem Lebensalter zunehmend häufigere Herpes-zoster-Erkrankung (jeder Dritte erkrankt in seinem Leben, rund die Hälfte der Fälle entfällt auf über 50-Jährige) wurde bereits 2006 ein Lebendimpfstoff zugelassen. Dessen Wirkung war zwar zufriedenstellend, zeigte aber eine starke Altersabhängigkeit. Bei 60- bis 69-Jährigen lag sie bei mehr als 60%, bei über 80-Jährigen jedoch nur noch bei 18%.
Praxis-Tipp
Impfdosen und empfohlene Abstände sollten bei älteren Patient:innen besonders genau beachtet werden. Wo möglich und vorhanden, sollten adjuvantierte und/oder Hochdosisimpfstoffe verwendet werden und eine Umgebungsimpfung der Kontaktpersonen sollte angeregt werden.Seit 2018 ist nun auch ein adjuvantierter Totimpfstoff zugelassen, dessen Effektivität deutlich höher liegt, und dies auch bei Personen höheren Alters. Dieser Impfstoff zeigt gut, dass eine Impfstoffentwicklung mit dem Fokus auf dem älteren Immunsystem (in diesem Fall kam ein neuartiges Adjuvans zum Einsatz) Vorteile bringen kann. Grundlage solcher Entwicklungen ist aber dringend benötigtes Wissen um die Wirksamkeit der vorhandenen Impfstoffe in verschiedenen Patientengruppen.
In Anbetracht der kompromittierten Schutzwirkung darf auch nicht vergessen werden, Umgebungseffekte und indirekte Schutzwirkungen auszunützen. Ein mangelnder individueller Impfschutz lässt sich gegebenenfalls auch indirekt durch eine „Gemeinschaftsimmunität“ verbessern, bei der dann möglichst alle Kontaktpersonen des jeweiligen Menschen geimpft werden.
Literatur:
Das könnte Sie auch interessieren:
Gerichtsmedizin am Limit – welche Folgen drohen?
Überalterung, Nachwuchsmangel, finanzielle Engpässe: Die Gerichtsmedizin steht aktuell vor massiven Herausforderungen. Mit schwerwiegenden Konsequenzen: Verbrechen könnten dadurch ...
Mediation als zusätzliche Dienstleistung bei Gruppenpraxisgründung
Ärztinnen und Ärzte, die vor der Gründung einer Gruppenpraxis stehen, sind mit zahlreichen Fragen zum Procedere konfrontiert. Soll die Rechtsform eine OG oder eine GmbH sein? Was muss im ...
Neue AHA/ACC-Leitlinie zur Lungenembolie
Die American Heart Association (AHA) und das American College of Cardiology (ACC) veröffentlichten kürzlich erstmals eine Leitlinie zur Lungenembolie, die ein präzises fünfstufiges ...