
Depression und Sexualität
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Neben den Kernsymptomen der Depression (Verlust von Interesse und Freude, depressive Stimmung, verminderter Antrieb) tritt häufig eine Anzahl akzessorischer Symptome auf. Dazu zählen unter anderem:
-
Suizidgedanken/suizidale Handlungen,
-
vermindertes Selbstwertgefühl und Selbstvertrauen,
-
Appetitminderung,
-
Verminderung von Konzentration und Aufmerksamkeit,
-
sexuelle Störungen,
-
Ängste,
-
Schlafstörungen,
-
veränderte Psychomotorik (erhöht oder vermindert),
-
Gefühl von Schuld und Wertlosigkeit,
-
negative und pessimistische Zukunftsperspektiven.
"Da sind einige Aspekte dabei, mit denen wir nicht so häufig in Berührung kommen, beispielsweise die veränderte Psychomotorik oder auch sexuelle Störungen", fasst Univ.-Prof. Dr. Tillmann Krüger, Klinik für Psychiatrie, Sozialpsychiatrie und Psychotherapie an der Medizinischen Hochschule Hannover, zusammen. "Bei Themen, auf die wir nicht gut vorbereitet sind, kann sich jedoch schnell ein Kommunikationsproblem ergeben. Sexualität bzw. sexuelle Störungen können solche Themen sein. Es ist also gut, sich damit zu beschäftigen!"
Warum ist es wichtig, Sexualität bzw. sexuelle Dysfunktionen bei der Behandlung von Menschen mit Depressionen zu evaluieren und zu therapieren? Zum einen besteht eine starke Beziehung zwischen sexueller Gesundheit und Lebensqualität. Darüber hinaus können sexuelle Probleme als Teilaspekt einer Depression auftreten und zu einem zusätzlichen Stressor werden (morbogene sexuelle Dysfunktion). Andererseits können auch Medikamente sexuelle Dysfunktion induzieren (pharmakogene sexuelle Dysfunktion) und so die Malcompliance erhöhen. "Wir wissen, dass Gewichtszunahme, Beeinträchtigung der Vigilanz, Kognition und sexuelle Dysfunktion zu den häufigsten Gründen zählen, warum Patienten ihre Medikamente nicht mehr nehmen", betonte Krüger.
Wer ist aber nun für die sexualmedizinische Versorgung der Patienten mit psychischen Problemen zuständig? Mit der Überweisung an einen Experten ist es oft nicht getan, erklärte Krüger, denn
-
sexuelle Probleme existieren fast nie losgelöst von anderen psychischen oder somatischen Problemen bzw. Entwicklungsproblemen und sind oft auch nicht das primäre bzw. das präsentierte Problem,
-
eine Abspaltung des sexuellen Problems in Form einer (zu) frühen Überweisung ist inhaltlich inadäquat, nicht im Sinne des Patienten und eher hinderlich für therapeutische Verbesserungen,
-
wenn bereits eine therapeutische Beziehung besteht, kann eine Überweisung zu einem anderen Experten besonders negative Folgen haben,
-
für viele sexuelle Probleme braucht es kein hochspezialisiertes Expertenwissen, sondern der Arzt oder Therapeut kann alleine mit seinen bereits zur Verfügung stehenden Mitteln plus einigen sexualmedizinischen Basiskenntnissen viel tun,
-
Sexualtherapeuten und Sexualmediziner sind rar.
"Ich würde mich freuen, wenn jeder Psychiater, Psychologe oder Psychotherapeut eine sexualmedizinische Grundversorgung anbieten könnte. Oft erlebe ich in der Praxis, dass Patienten zu mir überwiesen werden, weil sich ihr Psychotherapeut oder behandelnder Arzt – wahrscheinlich zu Unrecht – nicht ausreichend kompetent fühlt", so Krüger.
Wechselseitige Beziehung: Depressionen und sexuelle Störungen
Wie bei vielen psychischen Erkrankungen besteht hier eine bidirektionale Beziehung. Einerseits kann die Depression das Risiko, eine sexuelle Dysfunktion zu entwickeln, um 50 bis 70% erhöhen, andererseits steigt durch eine sexuelle Dysfunktion das Risiko für eine Depression um 130–210% an. Die depressive Anhedonie ist dabei meist auch eine sexuelle Anhedonie/Lustlosigkeit. Aus neurobiologischer Sicht sind mit Dopamin und Noradrenalin ähnliche Neurotransmittersysteme betroffen.1
Antidepressiva als Ursache sexueller Störungen
"Wir haben mittlerweile eine gute Auswahl an verschiedenen Substanzen zur Behandlung der Depression. Die neueren Substanzen dominieren dabei hinsichtlich der Verträglichkeit und der Auswirkung auf die Sexualität. In Vergleichsstudien waren Agomelatin, Amitriptylin, Escitalopram, Mirtazapin, Paroxetin, Venlafaxin und Vortioxetin effektiver als andere Substanzen. Agomelatin, Citalopram, Escitalopram, Fluoxetin, Sertralin und Vortioxetin waren verträglicher als andere Substanzen",2 erörterte Krüger.
Eine Metaanalyse von Serretti et al. hilft, diese Ergebnisse hinsichtlich sexueller Störungen zu klassifizieren. Sie kam zu dem Ergebnis, dass eine Erhöhung des serotonergen Tonus im synaptischen Spalt oftmals zu einer sexuellen Inhibition führt, die vor allem über 5-HT1b-, 5-HT1C- und 5-HT2C-Rezeptoren vermittelt ist (Abb. 1). Die Autoren zeigten, dass der Einsatz von Sertralin, Venlafaxin, Citalopram, Paroxetin und Fluoxetin in der Behandlung der Depression hinsichtlich einer intakten Sexualität riskant sein kann. Der Einfluss von Agomelatin, Moclobemid und Bupropion auf die sexuelle Dysfunktion war hingegen mit Placebo vergleichbar.3
"Ebenso schneiden Trazodon, Vilazodon und Vortioxetin sehr gut ab. Diese waren allerdings zu der Zeit, zu der diese Metaanalyse durchgeführt wurde, noch nicht verfügbar", ergänzte Krüger. Angesichts dieser Ergebnisse empfiehlt der Experte, alle Patienten unter Antidepressiva aktiv nach belastenden Nebenwirkungen im Bereich der Sexualität zu fragen. Er selbst sei erstaunt, wie viele Patienten sich auf diese Frage öffnen und von ihren Problemen berichten.
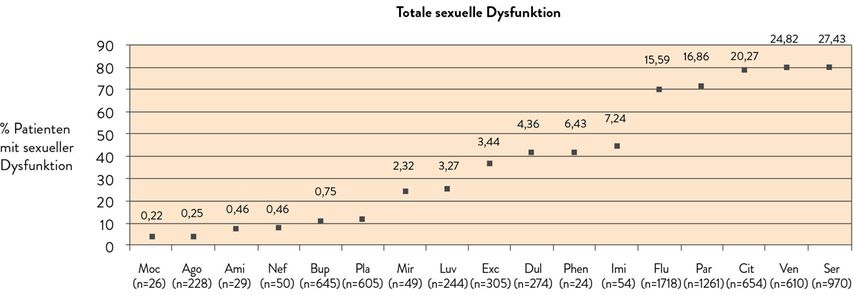
Abb. 1: Einfluss von Antidepressiva auf die sexuelle Dysfunktion; Kästchen – absolute Werte, die Zahlen darüber – jeweilige Odds-Ratio vgl. mit Placebo, Zahlen in Klammern – Anzahl an Patienten, die mit spezifischen Wirkstoffen behandelt wurden (nach Serretti A et al., 2009)3
Was kann der Mediziner nun tun?
Oberste Maxime: sexuelle Probleme ansprechen! Das PLISSIT-Modell (Permission, Limited Information, Specific Suggestions, Intensive Therapy) bietet hier einen Leitfaden: zuerst als Therapeut die Bereitschaft zeigen, sexuelle Fragen anzusprechen; dann wichtige Informationen über sexuelle Störungen geben; danach direkte Ratschläge und Empfehlungen geben; im vierten Schritt mit der eigentlichen Behandlung beginnen.
Zusätzlich zu einer psychotherapeutischen Therapie können auch medikamentöse Therapien in Erwägung gezogen werden. Flibanserin4 wurde von der FDA mit Sicherheitsauflagen zur Behandlung der Unlust der Frau zugelassen. "Der motivationale Aspekt ist jedoch insbesondere bei der Frau mit einer pharmakologischen Substanz nicht einfach zu steuern. Gerade bei Frauen scheint die Lage sehr komplex zu sein. Deshalb ist die psychologische und psychotherapeutische Unterstützung in diesem Bereich so wichtig", erklärt Krüger.
PDE-5-Hemmer werden bei erektiler Dysfunktion angewendet. "Denken Sie daran, immer auch die Frauen zum Gespräch einzuladen und beiden Partnern zu vermitteln, dass PDE-5-Hemmer keine Lustmittel sind. Hier gibt es immer wieder Missverständnisse", appellierte Krüger. Zur Therapie von Ejaculatio praecox werden psycho- und sexualtherapeutische Verfahren eingesetzt. In der pharmakologischen Therapie stehen Dapoxetin und Off-label-Optionen (Paroxetin, Duloxetin und Lidocain/Prilocain) zur Verfügung.5
Abschließend darf auch die Weiterbildung nicht unerwähnt bleiben. Unterstützung finden Mediziner bei Fachgesellschaften, in der Fachliteratur oder bei fachspezifischen Fortbildungen. "Unser Lehrinstitut in Hannover ist zu diesem Zweck eine Kooperation mit der österreichischen Gesellschaft eingegangen. In naher Zukunft wollen wir ein Ausbildungskurrikulum anbieten."
Bericht:
Dr. Gabriele Senti
Quelle:
Update zu Depression und Schizophrenie, 23. Februar 2019, AKH Wien
Literatur:
-
Atlantis E et al.: J Sex Med 2012; 9: 1497-507
-
Cipriani A et al.: Lancet 2018; 391: 1357-66
-
Serretti A, Chiesa A: J Clin Psychopharmacol 2009; 29(3): 259-66
-
Katz M et al.: J Sex Med 2013; 10: 1807-15
-
Benkert O, Hippius H: Kompendium der Psychiatrischen Pharmakotherapie. Berlin: Springer Verlag, 2017
Weiterführende Information:
Das könnte Sie auch interessieren:
ALLGEMEINE+ auf universimed.com
Ab sofort finden Sie alle Inhalte von ALLGEMEINE+ auf unserem Portal universimed.com! Sie müssen nichts weiter tun - die Log-in-Daten bleiben dieselben.
Basispauschalierung
Zur Basispauschalierung bei selbstständiger Tätigkeit könnte es bereits für das Jahr 2025 Änderungen geben, die fallweise eine Steueroptimierung möglich machen.
Einsatz von KI-Tools in der Ordination
Die Integration künstlicher Intelligenz (KI) in den medizinischen Alltag verspricht Effizienzsteigerungen, präzisere Diagnosen und entlastende Automatisierung. Doch bevor man KI-basierte ...


