Unzumutbare Verlängerung der operativen Wartezeiten – mögliche Lösungsansätze?
Autor:
Univ.-Prof. Dr. Sascha Ahyai
Vorstand der Klinik für Urologie
Medizinische Universität Graz
E-Mail: sascha.ahyai@medunigraz.at
Unser aller Erfahrung zeigt eine unzumutbare Verlängerung der Wartezeiten bei urologischen Operationen (Op). Kurzfrisitge Verbesserungen sind nicht in Sicht. Statt den Kopf in den Sand zu stecken, können und müssen wir abhängig von den lokalen Gegebenheiten Lösungen finden. Im Folgenden Ansätze und konkrete Umsetzungen aus Grazer Perspektive.
Im Rahmen der Pandemie wurde den medizinischen Mitarbeiter:innen hohe Einsatzbereitschaft und Flexibilität abverlangt. Dies hat auch dazu geführt, dass sich ein substanzieller Teil der im Gesundheitssystem beruflich verankerten Menschen, neuorientiert hat. Besonders davon betroffen ist die Personalsituation im Pflegebereich, da hier zusätzlich durch Pensionierungen, Akademisierung und Schließung der Pflegeschulen der Nachwuchs nicht mehr nachkam und -kommt. Der Pflege- und teils auch Ärztenotstand wurde durch die Pandemie katalysiert und lähmt die Patientenversorgung in gleicher Weise – ohne Aussicht auf eine prompte Normalisierung.1 Dazu kommt, dass eine Wiederherstellung der „alten“ Personalzustände vielerorts auch nicht mehr ausreichen würde – vor allem nicht in der wachstumsstarken Urologie, wo der Versorgungsbedarf stetig ansteigt.2
Steiermark und Kärnten besonders betroffen
Mit dieser Misere sind alle Fachrichtungen und Kliniken teils auch abhängig vom Standort konfrontiert. Besonders betroffen sind Bundesländer, welche per se schon ein sehr knappes Verhältnis von Bevölkerung und Anzahl der (urologischen) Kliniken haben. Durch die starke Zentralisierung und einen besonders gravierenden „Bevölkerungs-Urologie-Index“ sind die Steiermark und Kärnten besonders herausgefordert. Generell sind die Politik und die Krankenhausarbeitgeber gefordert, strukturelle und organisatorische Maßnahmen akut umzusetzen, um zunächst die fortschreitende Abwärtsbewegung zu stoppen und mittelfristig eine Besserung anzustreben.
Der urologische Pflegenotstand führt zu Bettensperrungen sowie zu Sperrungen von Op-Sälen und verursacht Versorgungsengpässe mit unzumutbaren Wartezeiten auf Operationen besonders bei nicht onkologischen Eingriffen. Die allgemein verbreitete und intuitive Oncology-first-Strategie, welche bereits zu Pandemiezeiten ihren ersten Einsatz fand, erlaubt zwar in den meisten Fällen eine akzeptable operative Versorgung von urologischen Krebspatient:innen, jedoch in der Regel auf Kosten der Op-Wartezeiten von nicht lebensbedrohlichen Erkrankungen. Der alleinige Blick auf die Wartezeiten bei onkologischen Eingriffen liefert somit keine wahrheitsgemäße Übersicht auf die derzeit herrschende Gesamtsituation.
Situation in Graz
Eigene aktuelle Auswertungen zeigen, dass wir zumindest 20% weniger nicht-onkologische urologische Eingriffe in der Steiermark durchführen. Die Wartezeiten für Hydrozelen-Operationen und Zirkumzisionen liegen bei weit über einem Jahr und sind bereits komplett aus dem universitären Krankenhausbetrieb outgesourct. Vorläufige prospektive Auswertungen an unserer urologischen Klinik zeigen, dass elektive Operationen durchschnittlich 1,5x (±0,8) verschoben werden. Jede/r 2. Patient:in wird mindestens 1x verschoben. Die mittlere Wartezeit für verschobene Operationen liegt bei mehr als 5,5 Monaten. Der häufigste Grund für die Verschiebungen ist mangelnde Kapazität. Doch die Wartezeit auf eine Op hat neben psychischen und sozioökonomischen Belastungen für die Betroffenen auch körperliche Konsequenzen, denn 20% unserer verschobenen Patient:innen erleiden zumindest eine Komplikation! Sicher ist, dass den körperlichen, psychischen und sozioökonomischen Belastungen für Patient:innen mit langen Wartezeiten bisher zu wenig Beachtung geschenkt wurde.
Lösungsansätze
„Flying doctors“
Um dieser Situation entgegenzutreten, haben wir seit Dezember 2022 niederschwellige Operationen auf ein externes peripheres Krankenhaus ausgelagert. Hier gibt es Kapazität für Pflege und Operationen. An 3 Tagen operiert ein urologisches Team der MedUni Graz extern. Dafür fahren nicht nur unsere „flying doctors“ ca. 45–60Minuten in die Peripherie, sondern auch Grazer Patient:innen. In den ersten 8 Monaten konnten so mehr als 450 Operationen durchgeführt werden, wobei >99% der Patient:innen tagesklinisch behandelt wurden oder am 1. Tag postoperativ entlassen werden konnten. Aufgrund der Erfolgsgeschichte mit Reduktion der OP-Wartezeiten gekoppelt mit verbesserter Assistent:innenausbildung wird an diesem Konzept weiter festgehalten.
Verschlankung und mehrfach täglicher Informationsaustausch
Innerhalb des LKH/Univ.-Klinikums für Urologie Graz wurden die Prozesse im Rahmen der Etablierung von urologischen „Leanstationen“ verschlankt und optimiert. Dies war auch notwendig, um den hohen Patient:innen-Durchsatz zu managen, welcher durch eine deutlich verkürzte Verweildauer generiert wurde. Ein mehrfacher täglicher Informationsaustauch zwischen Pflege und Ärzt:innen ist – im Rahmen der Frühbesprechung und sogenannten Huddles – dabei wichtig. So konnten wir die Pflegepersonalmangel-bedingten Bettenengpässe auf den Stationen mit einer teils drastischen Reduktion der Patientenverweildauer kompensieren. Vor allem minimalinvasives Operieren zeigt sich dabei natürlich als hilfreich. Alte Zöpfe abschneiden und Patient:innen frühzeitig und gegebenenfalls auch mit postoperativer Katheterversorgung zu entlassen – und damit also in ambulante Versorgung zu geben – ist essenziell. Zusätzlich ermöglicht eine frühzeitige präoperative Narkoseuntersuchung samt urologischer präoperativer Aufklärung die stationäre Patientenaufnahme am Tag der Op – same day surgery. Dies spart zusätzlich Betten, schafft mehr Flexibilität und ermöglicht ein Kontingent Op-vorbereiteter Patient:innen, welche im Falle eines Op-Ausfalles sofort von zu Hause abrufbar sind und einspringen können. Transurethrale Eingriffe werden routinemäßig am 1. postoperativen Tag entlassen, roboterassistierte Eingriffe zwischen dem ersten und dritten postoperativen Tag. Die Compliance der Patient:innen und der niedergelassenen Kolleg:innen ist dabei wichtig und setzt eine entsprechende Kommunikation im Vorfeld voraus.
Dienstnotfälle als Notfälle behandeln
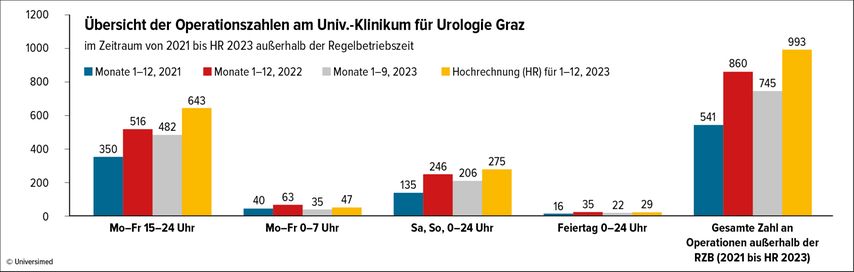
Genauso essenziell ist es, Dienstnotfälle auch als Notfälle zu behandeln und sofort – also außerhalb der Regelbetriebszeit (RBZ) – zu versorgen und nicht über die Nacht in das bereits überlaufende Elektivprogramm zu schieben. Wir haben inzwischen eine mehr als 50%ige Zunahme der Eingriffe außerhalb der RBZ (15–7Uhr) zu verzeichnen (Abb. 1). Dies sorgt einerseits für die Stabilität des elektiven Op-Programms, führt jedoch auch zu einer signifikanten Mehrbelastung der Dienstmannschaft. Weitere Stellräder, welche uns in der jetzigen Situation helfen, sind strenge und verifizierte Op-Indikationen. Nichts ist ärgerlicher als Verlust von Op-Kapazität durch nicht indizierte Op-Anmeldungen und Operationen.
Abb. 1: Operieren außerhalb der Regelbetriebszeit (RZB): Notfälle werden operiert und nicht aufgeschoben. Dies führte zu einer mehr als 50%igen Zunahme der Eingriffe außerhalb der RBZ (15–7 Uhr) und bedeutet eine deutliche Zunahme der Arbeitsbelastung außerhalb der Kernarbeitszeit
Verstärktes Teamplay und Nutzung vorhandener Kapazitäten
Wenn Op-Kapazitäten nicht ausreichend oder bestimmte gar nicht vorhanden sind, dann müssen die vorhandenen optimal genutzt werden. Die Auslastung der Op-Tische v.a. in Op-Sälen mit mehreren Eingriffen beträgt meist weniger als 50%. Offensichtlich ist hier viel Potenzial zur optimierten Nutzung. Wir haben die Erfahrung gemacht, dass ein pünktlicher Schnitt und vor allem ein integratives teamorientiertes Arbeiten von Anästhesie, Urolog:innen, Op/Anästhesiepflege und Transport/Lagerung unter anderem die Wechselzeiten deutlich verkürzt und dadurch mindestens ein bis zwei kleine bis mittelgroße Eingriffe pro Saal und Tag mehr operiert werden können. Teamarbeit, statt des langwierigen metachronen Zugreifens der einzelnen Arbeitsgruppen, erlaubt mehr Effektivität bei gleichzeitiger Stressreduktion für alle Beteiligten. Dies erfordert sicher auch flachere Hierarchien und Flexibilität, sodass auch Student:innen und Ordinationassistent:innen zukünftig nach Einarbeitung Arbeiten aus der Pflege übernehmen oder im Bedarfsfall einspringen können. Rechtlich ist dies möglich! Genauso wie wir Ärzt:innen nach entsprechender Unterweisung und Schulung eigenständig urologische Durchleuchtungen ohne Röntgen/Technische-Assistent:innen machen können.
Attraktive Erschwerniszulage sinnvoll, Ausbau der Ausbildung essenziell
Natürlich wäre es weiterhin wünschenswert, statt helfender Hände Fachpersonal zu bekommen. Besonders an Universitätskliniken und anderen Schwerpunktkrankenhäusern, wo einerseits eine offensichtliche Arbeitsverdichtung besteht und andererseits Versorgungsengpässe besonders gefährdend für Patient:innen sind, wäre eine attraktive Erschwerniszulage für Mitarbeiter:innen besonders sinnvoll. Wünschenswert wäre es auch, die Ausbildung der Pflege zur DGKP ohne Matura weiter aufrechtzuerhalten, und den Pflegeberuf medial mehr zu bewerben und wieder ins rechte Licht zu rücken. Speziell für die Urologie, welche wie kein anderes chirurgisches Fach wächst, wäre im Rahmen der Pflege- und OTA-Ausbildung ein Pflichtpraktikum im urologischen OP indiziert, um hoffentlich irgendwann einmal wieder zu vollen Kapazitäten zu kommen.
Literatur:
1 Rappold E, Juraszovich, B: Pflegepersonal-Bedarfsprognose für Österreich. Bundesministerium für Arbeit, Soziales, Gesundheit und Konsumentenschutz, Wien, 2019 2 Gferer A: Procare: das Fortbildungsmagazin für Pflegeberufe 2021; 26: 50-2 3 Medical University Graz: Impact and Burden of Postponing Elective Surgeries in Patients With Urological Diseases. ClinicalTrials.gov Identifier: NCT06067373. 2023
Das könnte Sie auch interessieren:
Vom Siegeszug der ADC und von neuen Active-Surveillance-Therapieansätzen
Auf dem 11. Michael J. Marberger Meeting der Universitätsklinik für Urologie, Medizinische Universität Wien, wurden aktuelle Daten zu Antikörper-Wirkstoff-Konjugaten, neue Ansätze zum ...
Heutiger Stellenwert der ESWL: Renaissance in Sicht?
Die ESWL (extrakorporale Stoßwellenlithotrypsie) ist eine Technik zur urologischen Steintherapie, die in den 80er-Jahren des vorigen Jahrhunderts in den klinischen Alltag Einzug gehalten ...
PCNL-Indikationen in Zeiten von flexibler Ureterorenoskopie mit Absaugung?
In der Behandlung von Nierensteinen, die größer als 2cm sind, spielt die perkutane Nephrolithotomie (PCNL) weiterhin eine wichtige Rolle. Die flexible Ureterorenoskopie (URS) mit ...