Funktionsstörung des Myokards: wenn die Entspannung des Herzens gestört ist
Bericht:
Reno Barth
Die hypertropheobstruktive Kardiomyopathie (HOCM) ist dadurch charakterisiert, dass die Entspannung des Myokards funktionsgestört ist. Die Folge ist eine zunehmende Verdickung der Herzwand, die besonders dann problematisch wird, wenn es zu einer Ausflussbehinderung im linken Ventrikel kommt. Myosininhibitoren sind dafür eine medikamentöse Therapieoption, die zielgerichtet in die Pathophysiologie der Erkrankung eingreifen.
Keypoints
-
Für das bessere Verständnis der HCM und HOCM sind die Anatomie und Pathophysiologie der Myokarderkrankung von entscheidender Bedeutung.
-
Ein SAM-Phänomen kann die LVOT-Obstruktion verstärken.
-
Übersteigt der LVOT-Gradient 50mmHg, so besteht nach Leitlinie eine Therapieindikation.
-
Mavacamten überzeugt nicht nur mit Studiendaten, sondern ist auch der erste Myosininhibitor seiner Art, der für die HCM zugelassen ist.
-
Mavacamten verbessert die NYHA-Klasse, das linksatriale Volumen sowie die regionale als auch globale Kontraktilität des Herzmuskels.
Die hypertrophe Kardiomyopathie (HCM) ist eine zumeist autosomal vererbte Erkrankung mit sehr variabler Ausprägung. Morphologisch äußert sich die HCM in einer Hypertrophie des Herzmuskels, für die keine andere Erklärung gefunden werden kann. Dem liegt eine strukturelle Veränderung des muskulären Aufbaus des Herzens zugrunde, die als „myocardial disarray“ bezeichnet wird. „In vielen Fällen ist die Prognose gut“, erläutert Univ.-Prof. Dr. Thomas Binder, Kardiologe in Wien. Dies hängt allerdings vom Typ der HCM ab. Unter anderem wird unterschieden zwischen einer obstruktiven und einer nicht obstruktiven HCM. Innerhalb der Definition der obstruktiven HCM wird wiederum unterschieden zwischen einer Obstruktion des linksventrikulären Ausflusstraktes (LVOT) und einer mittventrikulären Obstruktion.
SAM-Phänomen: Behinderung im Ausflusstrakt verstärkt
„Die Anatomie ist für das Verständnis der Erkrankung und ihrer Konsequenzen wichtig“, so Binder, „denn der Ausflusstrakt des linken Ventrikels spielt bei hypertropher Kardiomyopathie eine ganz entscheidende pathophysiologische und prognostische Rolle.“ Dieser besteht aus einem muskulären Anteil sowie aus der intervalvulären Fibrosa, die sich in das vordere Mitralklappensegel fortsetzt.
Die Obstruktion des Ausflusstraktes definiert einen Subtyp der HCM mit hoher Morbidität und – unbehandelt – ungünstiger Prognose. Von einer hypertroph-obstruktiven Kardiomyopathie (HOCM) wird ab einem LVOT-Gradienten >30mmHg gesprochen, wobei man ab 50mmHg von hämodynamischer Relevanz ausgeht. Zusätzlich kann ein „systolic anterior movement“ (SAM) des anterioren und seltener des posterioren Mitralklappensegels durch Zug der Mitralklappe Richtung Septum die LVOT-Obstruktion verstärken. Durch die Verformung der Klappe kommt es auch zur Mitralinsuffizienz, deren Schweregrad mit der Ausprägung des SAM korreliert.
Mehrere Risikofaktoren für ein SAM sind bekannt. Binder nennt unter anderem die Länge der Klappensegel, einen kleinen linken Ventrikel sowie den Sog durch den beschleunigten Blutfluss in einem verengten Ausflusstrakt (Venturi-Phänomen) und betont, dass ein SAM nicht spezifisch für die HOCM ist, sondern bei verschiedensten Erkrankungen des Herzens auftreten kann.
Leitlinienempfehlung: Therapie ab LVOT-Gradienten von 50mmHg
Ausschlaggebend für das Management einer HOCM ist das Ausmaß der Obstruktion im LVOT, angegeben als Druckgradient. „Wird in Ruhe oder unter Provokation ein Wert von 50mmHg erreicht oder überschritten, so besteht gemäß Leitlinie der ESC Indikation zur Therapie, sofern auch Symptome vorhanden sind“, erläutert DDr. Silvia Charwat-Resl, Leiterin der Hypertrophieambulanz an der Klinik Favoriten, Wien. Eine Absenkung dieses Schwellenwerts sei in den nächsten Jahren angesichts verbesserter Therapiemöglichkeiten durchaus denkbar. Asymptomatische Patient:innen benötigen keine Therapie, allerdings sei bei einem Druckgradienten über 50mmHg zu hinterfragen, ob tatsächlich keine Symptome bestehen oder ob diese verschwiegen werden.
Betablocker oder Kalziumkanalblocker (Verapamil) können auch asymptomatischen Patient:innen gegeben werden. Bestehen Symptome, so stellen Betablocker die First-Line-Therapie dar. Bei Unverträglichkeit oder mangelnder Wirksamkeit soll ein Kalziumkanalblocker (Verapamil oder Diltiazem) zum Einsatz kommen. Bringt dies nicht den gewünschten Erfolg, besteht Indikation für eine Myosin-inhibierende Therapie. Des Weiteren besteht die Option einer chirurgischen oder interventionellen Septumreduktion. „Diese invasiven Verfahren sind allerdings mit der Einführung spezifischer medikamentöser Therapien in den Hintergrund getreten und spielen nur noch in ausgewählten Einzelfällen eine Rolle“, so Charwat-Resl.
Mavacamten: günstige Studiendaten bis über 180 Wochen
Als erster Myosininhibitor wurde Mavacamten zugelassen, das im Gegensatz zu den symptomatischen Therapien gezielt in den pathophysiologischen Mechanismus der HOCM eingreift. Während sich in einem gesunden Herzmuskel 40–50% der Myosinköpfchen in einem Ruhezustand („off state“) befinden, so trifft dies bei HCM infolge einer Dysfunktion von Sarkomerproteinen nur auf 15–20% der Myosinköpfchen zu. Damit kommt es zur Hyperkontraktilität, die verhindert, dass das Myokard in seinen physiologischen Ruhezustand („super-relaxed state“) kommen kann. Myosininhibitoren hemmen selektiv und reversibel die kardiale Myosin-ATPase und reduzieren so die Quervernetzung von Actin- und Myosinfilamenten. Damit verliert der Herzmuskel an (überschüssiger) Kontraktilität, was die systolische und diastolische Funktion sowie die kardiale Energetik verbessert und auch das SAM-Phänomen reduziert.2,3
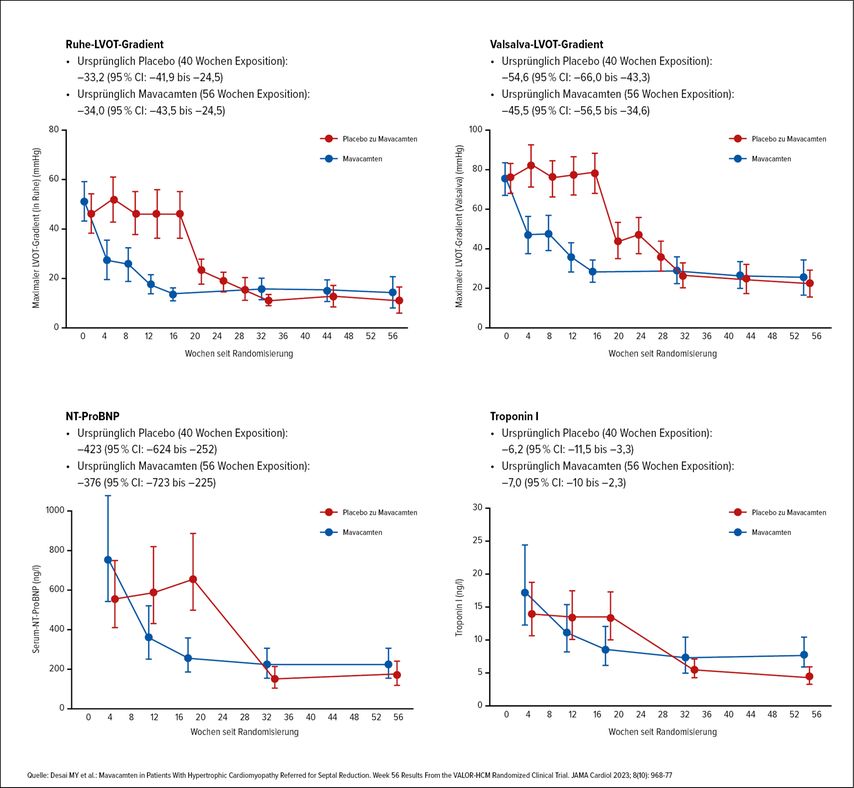
Mavacamten wurde auf Basis der Phase-III-Studie EXPLORER-HCM, in der die Verbesserung der maximalen Sauerstoffaufnahme und der NYHA-Klasse gezeigt wurde, als erster Myosininhibitor zugelassen. Mavacamten verbesserte in EXPLORER-HCM auch radiografische Endpunkte und die Lebensqualität.4 Dass es unter Mavacamten auch zu günstigen strukturellen Veränderungen am Herzen, wie z.B. einer Abnahme der Wanddicke, kommt, wurde in der Studie VALOR-HCM demonstriert. VALOR-HCM untersuchte, ob sich Patient:innen, bei denen eine chirurgische oder interventionelle Behandlung ihrer HCM indiziert wäre, unter Therapie mit Mavacamten so weit verbessern, dass der Eingriff nicht mehr indiziert ist. Tatsächlich waren nach 16 Behandlungswochen nur noch 18% der Patient:innen in der Mavacamten-Gruppe noch Kandidaten für eine Ablation bzw. entschieden sich für eine solche. Unter Mavacamten konnten schließlich 44% der Patient:innen um mindestens zwei NYHA-Klassen besser eingestuft werden. Auch das linksatriale Volumen und der myokardiale Strain (als Maß für die globale und regionale Kontraktilität des Herzmuskels) verbesserten sich.5
Im Langzeit-Follow-up nach 128 Wochen erfüllten schließlich nur 15,7% der gesamten Studienpopulation (initial auf Mavacamten eingestellte sowie ab Woche 16 von Placebo auf Mavacamten umgestellte Patient:innen) die Kriterien für eine Septumreduktionstherapie oder entschieden sich dafür.6 Mittlerweile sind aus den Studien EXPLORER-HCM und VALOR-HCM Daten über bis zu 180 Wochen publiziert, die anhaltende Reduktionen des LVOT-Gradienten und des NT-proBNP zeigen.7
Aktuell wird Mavacamten in der Phase-III-Studie ODYSSEY-HCM auch in der Indikation der nicht obstruktiven HCM untersucht.
Quelle:
„Favoriten in der Kardiologie“, Fortbildungstagung am 22. März 2025 in Wien
Literatur:
1 Arbelo E et al.: 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J 2023; 44(37): 3503-626 2 Kawass RF et al.: A small-molecule modulator of cardiac myosin acts on multiple stages of the Myosin chemomechanical cycle. J Biol Chem 2017; 292(40): 16571-7 3 Green EM et al.: A small-molecule inhibitor of sarcomere contractility suppresses hypertrophic cardiomyopathy in mice. Science 2016; 351(6273): 617-21 4 Olivotto I et al.: Mavacamten for treatment of symptomatic obstructive hypertrophic cardiomyopathy (EXPLORER-HCM): a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2020; 396(10253): 759-69 5 Desai MY et al.: Myosin inhibition in patients with obstructive hypertrophic cardiomyopathy referred for septal reduction therapy. J Am Coll Cardiol 2022; 80(2): 95-108 6 Desai MY et al.: Mavacamten in patients with hypertrophic cardiomyopathy referred for septal reduction: week 128 results from VALOR-HCM. Circulation 2024: doi: 10.1161/CIRCULATIONAHA.124.072445 7 Garcia-Pavia P et al.: Long-term effect of mavacamten in obstructive hypertrophic cardiomyopathy. Eur Heart J 2024; 45(47): 5071-83
Das könnte Sie auch interessieren:
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
Weitere medikamentöse Optionen bei Herzinsuffizienz mit reduzierter Auswurffraktion
Stabil ist nicht gleich sicher: Die Behandlungsmöglichkeiten bei Herzinsuffizienz mit reduzierter Auswurffraktion (HFrEF) enden nicht bei der Etablierung der 4-Säulen-Therapie. Eine ...