Blick auf aktuelle Therapieoptionen
Bericht:
Dr. rer. nat. Torsten U. Banisch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Auf der diesjährigen Jahrestagung der ÖGPB wurden Real-World-Daten zu Depot-Antipsychotika in der Schizophrenietherapie und Daten zur Behandlung der chronischen Insomnie mit oder ohne psychiatrische Komorbiditäten vorgestellt. Zudem wurde der aktuelle Stand der Behandlung von Migräne und komorbider Depression einem breiten Publikum nähergebracht.
Real-World-Evidenz und klinische Perspektiven der Depot-Therapie mit Risperidon ISM
„Patient:innen mit einer Schizophrenie haben eine um 15–20 Jahre verkürzte Lebenserwartung und bis zu 50% der Erkrankten unternehmen in ihrem Leben einen Suizidversuch“, so Dr. Henrik Rohner vom Universitätsklinikum Bonn. Die Behandlung der Schizophrenie wird durch fehlende Krankheitseinsicht, Non-Compliance und häufig durch Substanzmissbrauch erschwert. Somit sind ein interdisziplinäres, partizipatives Netzwerk und eine Langzeitversorgung entscheidend für bessere Prognosen und soziale Teilhabe. Gerade eine frühzeitige Depotgabe des Antipsychotikums Risperidon ISM kann die Adhärenz von Therapiebeginn an fördern und sichern.1–3 Prof. Dr. Christoph U. Correll vom Feinstein-Institut für Medizinforschung in New York, USA, und der Charité Universitätsmedizin Berlin stellte in diesem Zusammenhang die ersten Real-World-Daten zum 1-Monats-Depot Risperidon ISM vor: Die RESHAPE-Studie ist eine nichtinterventionelle prospektive 8-Wochen-Studie an erwachsenen Patient:innen mit diagnostizierter Schizophrenie (n=275), die nach einer akuten Exazerbation in eine psychiatrische Station aufgenommen und anschließend mit Risperidon ISM behandelt wurden. Die Wirksamkeit von Risperidon ISM wurde mittels Veränderungen in der Positiv- und Negativ-Syndrom-Skala (PANSS-6) und Clinical-Global-Impression-Severity-Skala(CGI-S) erfasst. Zudem wurden die Anwendungsmuster in den Krankenhäusern, die soziale Funktionsfähigkeit, die Dauer des Krankenhausaufenthaltes, die patient:innenberichtete Zufriedenheit sowie die Sicherheit und Verträglichkeit in der klinischen Routinepraxis analysiert. Die meisten eingeschlossenen Patient:innen waren männlich (70%) mit einem Durchschnittsalter von 42 Jahren und hatten bereits Vorerfahrung mit Risperidon in anderer Applikationsform (70%). 34% hatten eine Doppeldiagnose von Schizophrenie und starkem Alkoholkonsum und/oder Konsum anderer psychoaktiver Substanzen. 70% der Patient:innen beendeten die Studie. Die Ergebnisse der Studie entsprachen denen aus den Phase-III-Studien, mit einer Verbesserung des CGI-S-Gesamtscores und des PANSS-6-Gesamtscores bereits am achten Tag nach der Injektion.2,4,5
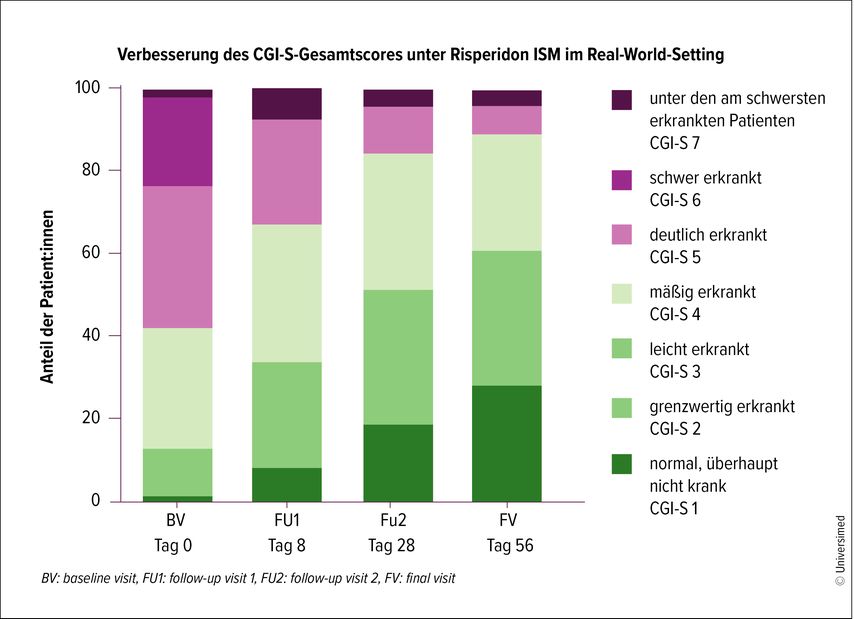
Auch die am schwersten erkrankten Patient:innen zeigten bereits ab der ersten Injektion eine Besserung der Schizophrenie-Symptomatik (Abb. 1). Zudem war die persönliche und soziale Funktionsfähigkeit in allen Domänen signifikant verbessert. Risperidon ISM wurde insgesamt gut vertragen. 4% der Patient:innen hatten ein behandlungsbedingtes unerwünschtes Ereignis, das zum Abbruch der Studie führte. 78% der Patient:innen waren am Endpunkt der Studie etwas, sehr oder extrem mit Risperidon ISM zufrieden.4,5
Abb. 1: Im Laufe der Behandlung mit dem Risperidon-Depot verbesserte sich die Symptomatik (gemessen mit CGI-S) der Patient:innen deutlich. Der Durchschnittsscore auf der CGI-S-Skala betrug zu Beginn 4,7• 1,05, zu FU1 3,99 • 1,09, zu FU2 3,47 • 1,13 und zu FV 3,19 • 1,2
Die RESHAPE-Studie belegt somit die Wirksamkeit und Verträglichkeit von Risperidon ISM bei der Behandlung von akut erkrankten Schizophreniepatient:innen in der klinischen Praxis.
Neue Therapieoptionen für die Migräneprophylaxe bei psychiatrischen Komorbiditäten
„Lange Zeit konnten Patient:innen mit Migräne bei komorbider Depression de facto nicht mit Medikamenten zur Migräneprophylaxe behandelt werden. Dies hat sich kürzlich geändert und auch die Langzeitbehandlung dieser Patient:innen hat sich verbessert“, stellt Assoz.-Prof. Priv.-Doz. Dr. Gregor Brössner von der Medizinischen Universität Innsbruck fest.
Circa 13% aller Österreicher:innen leiden an Migräne. 47% davon zeigen ein komorbides Auftreten von Migräne und Depression.6 Es wird vermutet, dass durch die Vielzahl an pathophysiologischen Überschneidungen beide Erkrankungen Risikofaktoren für das Auftreten der anderen sind und sie sich bei komorbidem Auftreten gegenseitig negativ beeinflussen. Somit sollten nach Möglichkeit beide Erkrankungen kombiniert behandelt werden. Jedoch kam es bisher unter prophylaktischen Migränemedikamenten wie Betablockern, Kalziumantagonisten oder Antiepileptika zu einer Verschlechterung der begleitenden Depression.7,8
Mit der Einführung vier neuer Antikörpertherapien, die sich gegen das Calcitonin Gene-related Peptide (CGRP) oder den entsprechenden CGRP-Rezeptor richten, hat sich das Therapiefeld umfassend verbessert.9–12 Unter den neuen Therapien konnten bei der episodischen und der chronischen Migräne signifikante Verbesserungen erzielt werden, die rezent auch durch Real-World-Daten gestützt wurden. So erreichten im Schnitt 70% der Patient:innen eine ≥50%ige Reduktion der monatlichen Migränetage.13–16 Aufgrund dieser positiven Daten empfehlen die internationalen Kopfschmerzfachgesellschaften den Einsatz von CGRP-modifizierenden Therapien in der Erstlinie.17,18
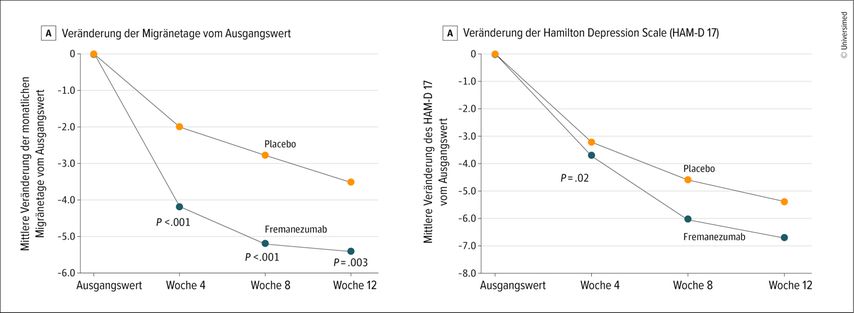
Die neuen Antikörpertherapien zeigen zudem einen positiven Effekt auf komorbide Depressionen: Eine aktuelle Studie erreichte neben der Verbesserung der Migränesymptomatik eine signifikante Verbesserung auf der Hamilton-Depression-Scale über 24 Wochen (Abb. 2).19,20 Eine weitere Studie an Patient:innen mit Migräne und milden, moderaten oder schweren depressiven Symptomen, die auf eine Antikörpertherapie eingestellt wurden, war ebenfalls positiv. Zudem konnten auch in der Patient:innenpopulation, deren Migränesymptomatik unverändert blieb, Verbesserungen in der depressiven Symptomatik dokumentiert werden.21 Diese Daten legen eine autonome Funktion von CGRP bei der Depression nahe, die in Zukunft näher untersucht werden sollte.
Abb. 2: Wirkung von Anti-CGRP-Antikörpertherapien bei Migräne und Depression. Modifiziert nach Lipton RB et al.: JAMA Neurol 2025; 82(6): 560-569
Daridorexant: Real-World-Nutzen bei Insomnie und psychiatrischen Komorbiditäten
Die chronische Insomnie ist durch häufige und anhaltende Schwierigkeiten, einzuschlafen oder durchzuschlafen, charakterisiert, die mehrmals pro Woche über mindestens 3 Monate vorkommen und einen Einfluss auf die Tagesaktivität haben.22 Die Behandlungsstrategie der ersten Wahl ist die kognitive Verhaltenstherapie für Insomnie (KVT-I). Jedoch ist die KVT-I nicht für alle Patient:innen zugänglich oder geeignet.23–25 Bei Nichtwirksamkeit der KVT-I wird die Aufnahme einer pharmakologischen Behandlung empfohlen. Derzeit kommen vor allem duale Orexin-Rezeptor-Antagonisten (DORA) zum Einsatz.23 „DORA hemmen hypothalamisches Orexin, das als Schlaf-Wach-Schalter eine Schlüsselrolle bei der Anregung der Wachsamkeit und Aufrechterhaltung des Wachzustands spielt“, so Univ.-Prof. Dr. Dan Rujescu von der Universitätsklinik für Psychiatrie und Psychotherapie an der Medizinischen Universität Wien.26
Der selektive Orexin-1- und Orexin-2-Rezeptor-Antagonist Daridorexant kann nachweislich nächtliches Hyperarousal reduzieren und einen natürlichen Schlaf induzieren und aufrechterhalten. Zudem wirkt sich Daridorexant positiv auf die Tagessymptomatik aus.27,28
„Zwar sind Schlafstörungen in der Bevölkerung mit 26,3% weit verbreitet, die höchste Prävalenz der Insomnie ist aber mit 40,8% bei Patient:innen mit psychiatrischen Komorbiditäten zu finden“, erklärt Priv.-Doz. DDr. Lucie Bartova von der Medizinischen Universität Wien.29 Auch für diese Patient:innen könnte Daridorexant eine Therapieoption sein, da weiterführende Studien gezeigt haben, dass das Medikament selbst im hohen Alter und bei Langzeitanwendung sehr verträglich ist.30,31 Zudem wird es primär über CYP3A4 metabolisiert und ist daher generell mit anderen psychopharmakologischen Medikamenten gut kombinierbar.32 Erste Real-World-Daten von Patient:innen mit komorbiden Angst- und depressiven Erkrankungen konnten unter Daridorexant signifikante Verbesserungen der Stimmung und der Angstsymptome dokumentieren. Zudem wurden Suizidgedanken und manische Symptome reduziert.33 Prof. Dr. Laura Palagini von der Universitätsklinik Pisa untersuchte in einer aktuellen Studie die Wirkung von Daridorexant in einem naturalistischen Setting über 2 Jahre und schloss dabei auch Patient:innen mit psychiatrischen Komorbiditäten ein. Die Daten bestätigten den stabilen Erhalt der signifikant verbesserten Schlafparameter und zeigten zusätzlich eine signifikante Verbesserung auf der Difficulties-in-Emotion-Regulation-Skala. 34
Diese Ergebnisse deuten auf ein erhebliches therapeutisches Potenzial von Daridorexant zur Behandlung der Insomnie-Symptome und von Störungen der Emotion/Kognition hin, das weiter erforscht werden sollte.
Quelle:
27. Jahrestagung der ÖGPB vom 6.–7. November 2025 in Wien
Literatur:
1 Hasan A et al.: S3-Leitlinie Schizophrenie V4.0, Fassung vom 15.10.2025, herausgegeben von der DGPPN, abrufbar unter: https://register.awmf.org/de/leitlinien/detail/038-009 2 Correll CU et al.: Efficacy and safety of once-monthly Risperidone ISM® in schizophrenic patients with an acute exacerbation. NPJ Schizophr 2020; 6(1): 37 3 Fachinformation Okedi, Stand 10/2025 4 Corell CU et al.: Risperidone ISM® effectiveness in schizophrenia patients hospitalised due to a relapse: a prospective non-interventional evaluation (RESHAPE Study), NCT05480046 5 Correll CU: Real-Word-Evidenz: Daten der nicht-interventionellen Studie RESHAPE und ihre klinische Relevanz. Vortrag am 6.11.2025, ÖGPB-Jahrestagung 2025 6 Straube A: Multiple Komorbiditäten bei Migräne – gibt es eine gemeinsame Ursache? Schmerz 2025; 39: 339-49 7 Smitherman TA et al.: Migraine and psychiatric comorbidity. Psychiatric Times 2013; 30(1) 8 Burch RC et al.: Migraine: epidemiology, burden, and comorbidity. Neurol Clin 2019; 37(4): 631-49 9 Fachinformation Aimovig, Stand 01/2025 10 Fachinformation Ajowy, Stand 04/2025 11 Fachinformation Emgality, Stand 10/2025 12 Fachinformation Vyepti, Stand 10/2024 13 Barbanti P et al.: Long-term (48 weeks) effectiveness, safety, and tolerability of erenumab in the prevention of high-frequency episodic and chronic migraine in a real world: Results of the EARLY 2 study. Headache 2021; 61(9): 1351-63 14 Vernieri F et al.: Long-term effectiveness of galcanezumab in the prevention of migraine: an Italian retrospective analysis (REALITY). Neurol Ther 2024; 13(2): 415-35 15 Barbanti P et al.: Assessing the long-term (48-Week) effectiveness, safety, and tolerability of fremanezumab in migraine in real life: insights from the multicenter, prospective, FRIEND3 Study. Neurol Ther 2024; 13(3): 611-24 16 Barbanti P et al.: Three-year treatment with anti-CGRP monoclonal antibodies modifies migraine course: the prospective, multicenter I-GRAINE study. J Neurol 2025; 272(2): 170 17 Sacco S et al.: European Headache Federation guideline on the use of monoclonal antibodies targeting the calcitonin gene related peptide pathway for migraine prevention - 2022 update. J Headache Pain 2022; 23(1): 67 18 Puledda F et al.: International Headache Society global practice recommendations for preventive pharmacological treatment of migraine. Cephalalgia 2024; 44(9): 333102424 1269735 19 Lipton RB et al.: Fremanezumab for the treatment of patients with migraine and comorbid major depressive disorder: the UNITE randomized clinical trial. JAMA Neurol 2025; 82(6): 560-9 20 Pozo-Rosich P et al.: Redefining migraine prevention: early treatment with anti-CGRP monoclonal antibodies enhances response in the real world. European Academy of Neurology 2024; EPV-482 21 Torres-Ferrús M et al.: Improvement of migraine depressive symptoms is not related to headache frequency: exploring the impact of anti-CGRP therapies. Cephalalgia 2024; 44(2): 3331024231222923 22 World Health Organization: International Classification of Diseases, Eleventh Revision (ICD-11). Geneva: World Health Organisation, 2022. Abrufbar unter: https://icd.who.int/ 23 Riemann D et al.: European guideline for the diagnosis and treatment of insomnia. J Sleep Res 2017; 26(6): 675-700 24 Mitchell MD et al.: Comparative effectiveness of cognitive behavioral therapy for insomnia: a systematic review. BMC Fam Pract 2012; 13: 40 25 Muench A et al.: We know CBT-I works, now what? Fac Rev 2022; 11: 4 26 Pizza F et al.: The orexin story, sleep and sleep disturbances. J Sleep Res 2022; 31: 13665 27 Mignot E et al.: Safety and efficacy of daridorexant in patients with insomnia disorder: results from two multicentre, randomised, double-blind, placebo-controlled, phase 3 trials. Lancet Neurol 2022; 21(2): 125-39 28 Fachinformation Quviviq, Stand 04/2025 29 Hombali A et al.: Prevalence and correlates of sleep disorder symptoms in psychiatric disorders. Psychiatry Res 2019; 279: 116-22 30 Kunz D et al.: Long-term safety and tolerability of daridorexant in patients with insomnia disorder. CNS Drugs 2023; 37(1): 93-106 31 Fietze I et al.: Efficacy and safety of daridorexant in older and younger adults with insomnia disorder: a secondary analysis of a randomised placebo-controlled trial. Drugs Aging 2022; 39(10): 795-810 32 Treiber A et al.: CYP3A4 catalyzes the rearrangement of the dual orexin receptor antagonist daridorexant to 4-Hydroxypiperidinol Metabolites. ChemMedChem 2023; 18(10): e202300030 33 Palagini L et al.: Prenatal insomnia disorder may predict concurrent and postpartum psychopathology: a longitudinal study. J Sleep Res 2024; 33(6): e1419 34 Palagini L et al.: Effects of DORA daridorexant in the long- term treatment of insomnia disorder: findings from a naturalistic two years follow up. World Sleep Congress 2025 in Singapore. Poster P263
Das könnte Sie auch interessieren:
Künstliche Intelligenz in der Psychotherapie: ethische Herausforderungen und praktische Konsequenzen
Künstliche Intelligenz (KI) verändert die psychotherapeutische Praxis. Sie kann Zugang und Effizienz verbessern, birgt für Fachkreise jedoch die Herausforderung, die eigene Profession ...
Insomnische Störung – vom Symptom zur eigenständigen Diagnose und evidenzbasierten Therapie
Insomnie zählt zu den häufigsten Gesundheitsproblemen im klinischen Alltag. Aktuelle Arbeiten zeigen, dass die chronische insomnische Störung nicht primär durch «Schlaflosigkeit», ...
Wie effektiv ist Psilocybin bei schweren Depressionen?
Psychedelika wie das aus Pilzen gewonnene Psilocybin gelten als große Hoffnung in der Therapie von Depressionen. Doch wie gut ist ihre Wirkung wirklich? Die kürzlich publizierten Daten ...