Chirurgisches Tracheostoma – State of the Art
Autor:
Assoz. Prof. Priv.-Doz. Dr. Jörg Lindenmann
Klinische Abteilung für Thorax- und hyperbare Chirurgie
Universitätsklinik für Chirurgie
Medizinische Universität Graz
E-Mail: jo.lindenmann@medunigraz.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Technik der chirurgischen Tracheotomie wurde in den letzten Jahren zunehmend optimiert bzw. standardisiert. Mittlerweile zählt sie zu den am häufigsten durchgeführten operativen Eingriffen an den oberen Atemwegen. In der Hand des erfahrenen Chirurgen stellt die chirurgische Tracheotomie einen komplikationsarmen Eingriff dar, der sich durch ein einfaches und übersichtliches Handling sowie eine kurze Operationszeit auszeichnet.
Keypoints
-
Die chirurgische Tracheotomie ist ein komplikationsarmer, standardisierter chirurgischer Eingriff, welcher in der Mehrzahl der Fälle „bedside“ an der Intensivstation durchgeführt werden kann.
-
Besonders bei Patienten, die ein permanentes Tracheostoma benötigen, bzw. wenn a priori eine lange Liegedauer der Kanüle mit oftmaligem Kanülenwechsel absehbar ist, sollte unbedingt die chirurgische Tracheotomie durchgeführt werden.
-
Nach erfolgreicher Dekanülierung kommt es aufgrund der Schrumpfungstendenz zum Spontanverschluss des Stomas.
-
Ein chirurgischer Verschluss des Stomas mittels Verschiebeplastik ist nur in wenigen Fällen indiziert.
Indikation
Grundsätzlich ist die chirurgische Tracheotomie bei Patienten mit prolongierter mechanischer Ventilation und damit verbundenem protrahiertem Weaning vom Respirator indiziert. Da bei diesen Patienten meist wiederholte Kanülenwechsel notwendig sind, welche mit dem Risiko für Obstruktion des Tracheostomakanals durch die darüber liegenden Weichteile einhergehen („Kulissenphänomen“), hat sich aufgrund des gesicherten Atemweges die chirurgische Tracheotomie gegenüber der Dilatationstracheotomie durchgesetzt. Die weiteren Indikationen für die chirurgische Tracheotomie sind prinzipiell Erkrankungen, welche ein permanentes Tracheostoma bedingen, bzw. wenn a priori eine lange Liegedauer der Kanüle mit oftmaligem Kanülenwechsel absehbar ist. Hierzu zählen neuromuskuläre Erkrankungen mit generalisierter Muskelschwäche und neurogener Koordinationsstörung (Unterstützung der Atmung und Bronchialtoilette), schwere zervikofaziale Traumata, Tumoren des HNO-Bereiches, bilaterale Rekurrensparesen und die chronische Aspirationsneigung (Schutztracheotomie).
Chirurgischer Eingriff
Die große Mehrzahl der chirurgischen Tracheotomien kann mittlerweile problemlos „bedside“, d.h. an der Intensivstation selbst, durchgeführt werden. Der Vorteil dabei ist, dass sowohl dem Intensivpatienten als auch dem Pflegepersonal die mühsamen Umlagerungen und der langwierige Transport in und vom Operationssaal erspart bleiben. Ausgeprägte Adipositas, ein kurzer dicker Hals und das Unvermögen der Durchführung einer zervikalen Hyperextension, wie z.B. bei Morbus Bechterew, oder Frakturen der Halswirbelsäule sind die einzigen Gründe, die chirurgische Tracheotomie aus Sicherheitsgründen doch im Operationssaal durchzuführen.
Gerade im Bedside-Setting ist die optimale Lagerung des Patienten von enormer Bedeutung. Der Kopf sollte maximal überstreckt sein. Erreicht wird dies durch Einlage eines Polsters unter die Schultern mit nachfolgender Hyperextension der Halswirbelsäule. Bevor das Operationsfeld steril gewaschen wird, begibt sich der Anästhesist an das Kopfende des Patienten, um die Fixierung des Tubus zu lösen und um in weiterer Folge während des chirurgischen Eingriffes die notwendigen Manipulationen am Tubus unsteril durchführen zu können.
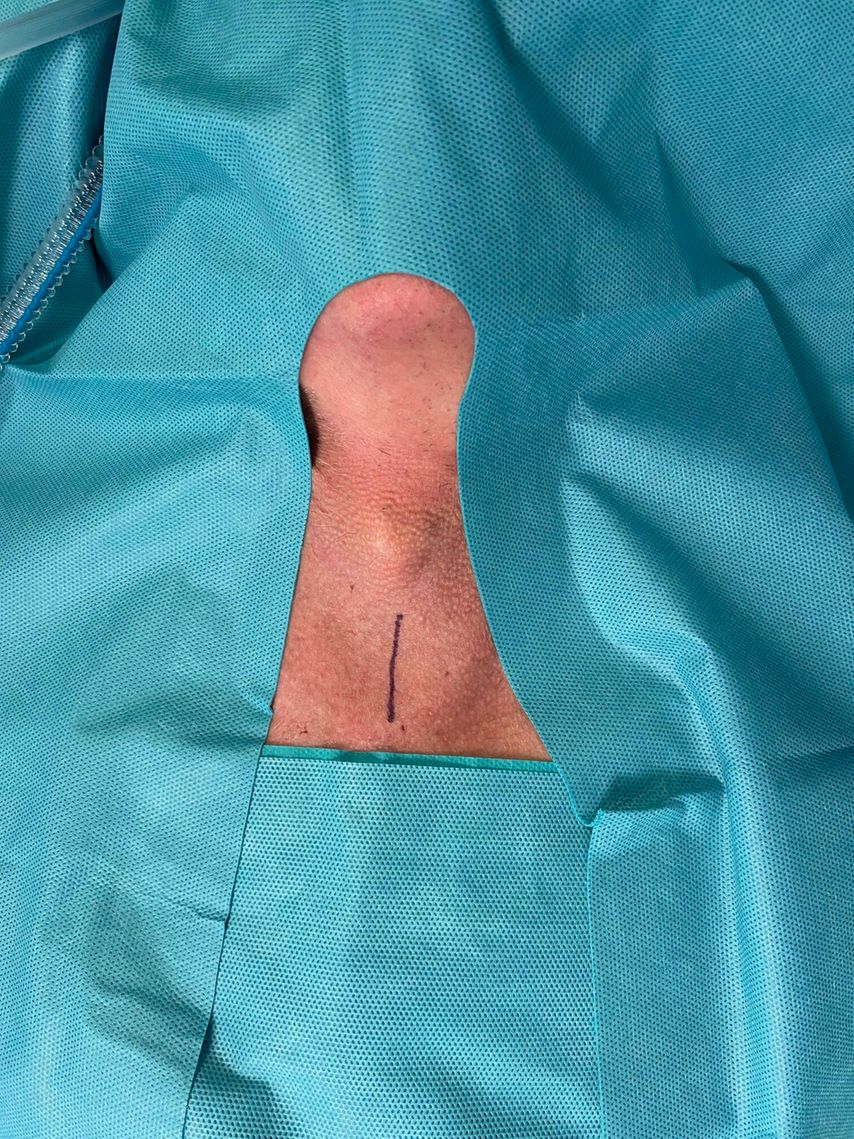
Abb. 1: Nach steriler Abdeckung erfolgt ein ca. 3–4 cm langer longitudinaler Hautschnitt zwischen dem Krikoid und der Incisura jugularis
Nach steriler Abdeckung erfolgt ein ca. 3–4cm langer longitudinaler Hautschnitt zwischen dem Krikoid und der Incisura jugularis (Abb.1). Die Durchtrennung des subkutanen Weichteilgewebes erfolgt mit dem Elektrokauter, etwaige hier auftretende anteriore jugulare Venen können beiseitegedrängt oder problemlos ligiert werden.
Nach Identifikation der Linea alba wird diese gespalten, die geraden Halsmuskeln werden zur Seite geschoben. Nun gelangt meist ein mehr oder weniger kräftig ausgeprägter Schilddrüsenisthmus zur Darstellung. Da sich der Isthmus meist auf der Höhe des suspizierten Tracheostomas befindet, ist in den meisten Fällen die Durchtrennung desselbigen notwendig, um die Trachealvorderfläche ausreichend exponieren zu können. Die Mobilisierung und Verdrängung des Isthmus nach kaudal oder kranial ist aufgrund der damit verbundenen Blutungsneigung nicht sinnvoll, ebenso sollte aus diesen Gründen auch die Präparation durch den Isthmus selbst gänzlich unterlassen werden. In diesem Zusammenhang ist es wichtig zu erwähnen, dass durch regelmäßige Palpation die chirurgische Präparation in der Medianebene sichergestellt bleibt. Dadurch kann ein unbemerktes Abweichen nach lateral zu den Halsgefäßen vermieden werden. Des Weiteren sollte ebenso auch nach kaudal getastet werden, um den vor der Trachea kreuzenden Truncus brachiocephalicus rechtzeitig identifizieren zu können.
Nach exakter Präparation des Schilddrüsenisthmus wird dieser an seinen Rändern dargestellt, unterminiert, mit zwei Overholt-Klemmen an beiden Seiten abgeklemmt und mit einer starken Schere oder dem Kauter durchtrennt. Anschließend werden die beiden Parenchymanteile mittels Durchstechungsligaturen versorgt, um eine etwaige Nachblutung aus der gut vaskularisierten Schilddrüse a priori zu verhindern. Da in diesem Bereich sehr oft mit einer V. thyroidea ima bzw. dem Plexus venosus thyroideus impar zu rechnen ist, ist die Präparation hier vorsichtig durchzuführen und die jeweiligen Gefäße sind mittels Ligatur oder Clip adäquat zu versorgen. Nach Spaltung der prätrachealen Faszie hat man die Trachealvorderwand nun ausreichend exponiert, um auf Höhe des zweiten bzw. dritten Trachealknorpels die Tracheotomie anlegen zu können. Ein zu hoch angelegtes Tracheostoma birgt das Risiko einer Krikoidnekrose mit konsekutiver subglottischer Trachealstenose. Wird die Tracheotomie zu tief bzw. unterhalb des vierten Trachealringes gesetzt, besteht aufgrund der topografischen Nähe zum Truncus brachiocephalicus die Gefahr der arteriotrachealen Fistelbildung mit gefürchteter Arrosionsblutung.
Der in situ liegende Endotrachealtubus wird nun vom Anästhesisten entcufft und behutsam nach kaudal vorgeschoben. Dadurch wird verhindert, dass im Zuge der Tracheotomie der Tubuscuff verletzt wird. Die Exzision des Tracheostomas sollte nur mit dem Skalpell erfolgen und dies auch möglichst sparsam, um eine Destabilisierung der Trachealvorderwand zu vermeiden, um nach erfolgreicher Dekanülierung einen komplikationslosen und raschen Spontanverschluss des Tracheostomas gewährleisten zu können und um letztlich die Entstehung einer Trachealstenose zu verhindern. Allfällige Blutungen zwischen den Trachealringen im Bereich der Ligamenta anularia können durch den gezielten und sparsamen Einsatz des Elektrokauters problemlos gestillt werden.
Die alleinige Exzision des Tracheostomas mit dem Kauter sollte aufgrund der damit verbundenen Gewebenekrosen vermieden werden. Besonders bei älteren Patienten kann manchmal aufgrund der beträchtlichen Verknöcherung der Trachealknorpel die Exzision des Tracheostomas mit dem Skalpell alleine unmöglich sein. Hier kann unter Zuhilfenahme einer starken Schere ein Tracheostoma adäquater Größe exzidiert werden. Um jedenfalls einen gefahrlosen Einsatz des Kauters sicherzustellen und einen Tubusbrand zu vermeiden, müssen unbedingt vor chirurgischer Eröffnung der Trachea die Stärke des Kauters und der Sauerstoffgehalt in der Beatmung reduziert werden.
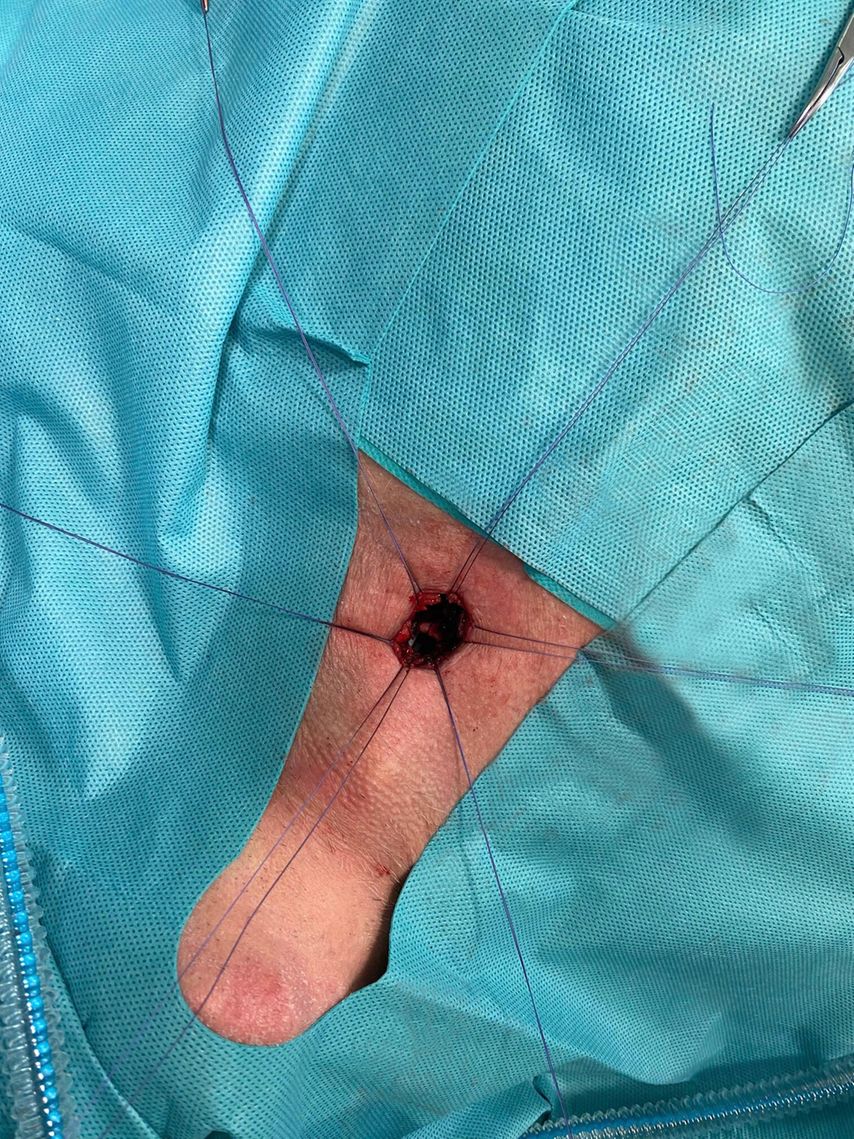
Abb. 2: Ist das Tracheostoma exzidiert, werden in weiterer Folge zur Bildung des erwünschten tracheokutanen Trichters vier invertierende Einzelknopfnähte an jeder Ecke des Tracheostomas vorgelegt
Ist das Tracheostoma exzidiert, werden in weiterer Folge zur Bildung des erwünschten tracheokutanen Trichters vier invertierende Einzelknopfnähte an jeder Ecke des Tracheostomas vorgelegt (Abb.2).
Hier ist es wichtig, auf trachealer Ebene mit ausreichend Abstand zum Stoma zu stechen, um ein Ausreißen der Naht beim Herausknüpfen zu verhindern. Im Bereich der Haut sollte knapp am Wundrand ausgestochen werden, um eine Wulstbildung mit konsekutiver Verkleinerung des tracheokutanen Trichters zu vermeiden. In Einzelfällen kann es auch notwendig sein, bis zu sechs Nähte zu setzen. Dies hat sich bei adipösen Patienten oder bei jenen mit schwierigem Atemweg als sehr nützlich erwiesen, um ein Ausreißen des Tracheostomas zu verhindern. Weitere Indikation dafür besteht bei antikoagulierten Patienten, um eine ausreichende Kompression des Wundgebietes zu erreichen, sowie nach vorangegangenen zervikalen Eingriffen, um eine sorgfältige Separierung der beiden chirurgischen Kompartimente zu erzielen.
Sind alle vier Tracheostoma-Nähte vorgelegt, können diese nun nacheinander geknüpft werden. Hier hat es sich bewährt, mit den beiden proximalen Nähten zu beginnen, um so eine behutsame Annäherung der Trachealvorderfläche an die Kutis zu erreichen. Dadurch wird ein initial zu starker Zug an den beiden distalen Nähten vermieden und die Wahrscheinlichkeit des Ausreißens derselbigen beim Knüpfen deutlich verringert.
Anschließend wird der Endotrachealtubus durch den Anästhesisten unter Sicht so weit zurückgezogen, bis die Tubusspitze proximal des Tracheostomas zu liegen kommt. Wichtig ist es, den Tubus zu diesem Zeitpunkt noch nicht ganz zu entfernen, da er noch zur Atemwegssicherung dient, falls es im Zuge der nachfolgenden Kanüleninsertion zu Problemen kommen sollte. Eine allfällige endotracheale Mukostase kann über das Tracheostoma problemlos abgesaugt werden. Nun wird die Trachealkanüle entsprechender Größe über das Tracheostoma in die Trachea eingeführt, gecufft und mit dem Respirator konnektiert. Erscheint der Durchmesser des Tracheostomas zu gering bzw. macht sich Widerstand beim Einführen der Kanüle bemerkbar, kann vor Einsetzen der Trachealkanüle das Tracheostoma mittels Dilatator behutsam dilatiert werden. Ein Anfeuchten der Kanülenspitze bzw. die Verwendung geringer Mengen Gleitgel ermöglichen eine problemlose Insertion der Kanüle. Ein gewaltsames Einführen der Kanüle ist in jedem Fall strikt zu vermeiden. Lässt sich danach eine einwandfreie Beatmung mit dem Nachweis von CO2 sicherstellen, kann der Endotrachealtubus nun entfernt werden.
Nach Säuberung des Operationsgebietes und Applikation eines Schlitztupfers um die Kanüle erfolgt die Befestigung der Trachealkanüle mithilfe eines Halsbandes. Um z.B. im Falle eines schwierigen Atemweges die Dislokation der Trachealkanüle a priori zu vermeiden, kann optional die Fixierung mittels einzelner Hautnähte erfolgen. Die Wahl der optimalen Kanülengröße richtet sich nach dem Trachealdurchmesser, wobei zur Reduktion des Atemwegswiderstandes und der effizienteren Bronchialtoilette eher einem größeren Durchmesser der Vorzug gegeben werden sollte.
Postoperativer Verlauf
Postoperative Nachblutungen stellen aufgrund der beschriebenen Operationstechnik mit Ausbildung des tracheokutanen Trichters und dadurch induzierter Weichteilkompression selbst bei antikoagulierten Patienten die Ausnahme dar.
Um eine endoluminale Obstruktion der Trachealkanüle durch Mukus bzw. Borken a priori zu verhindern, stellt die regelmäßige und sorgfältige Pflege der Kanüle eine Conditio sine qua non dar. Dies beinhaltet tägliche mehrmalige Inhalationen, die Anfeuchtung der Atemluft und die Verabreichung von mukolytischen Medikamenten, um eine effiziente Absaugung des Mukus über die Kanüle durchführen zu können.
Tägliche Verbandswechsel mit Pflege des Tracheostomas und regelmäßige Kanülenwechsel sind obligat. Im Bedarfsfall kann mithilfe der flexiblen Bronchoskopie über die Trachealkanüle die Lage der Kanüle optimiert und eine effizientere Bronchialtoilette durchgeführt werden. Eine konkomitante logopädische Betreuung mit dem Ziel des Schluck- und Sprechtrainings sollte auf keinen Fall fehlen.
Nach erfolgreicher Dekanülierung reicht die Applikation eines trockenen Kugeltupfers auf das Stoma aus, da selbst chirurgisch angelegte Tracheotomien aufgrund der starken Schrumpfungstendenz eine sehr hohe Rate an Spontanverschlüssen aufweisen. Ein chirurgischer Verschluss des Tracheostomas ist somit nur in sehr seltenen Fällen notwendig. Dies ist dann der Fall, wenn nach Persistenz der Resttracheostoma-Öffnung durch Epithelialisierung kein Spontanverschluss mehr erfolgen kann. In diesem Fall muss der Tracheostomakanal sparsam chirurgisch exzidiert werden und die darüberliegenden Schichten der geraden Halsmuskulatur und der Subkutis müssen mobilisiert und über dem Stoma schichtweise straff verschlossen werden (Verschiebeplastik). Es hat sich bewährt, die muskulären Schichten mit einzelnen Nähten am Stoma und an der Trachealvorderwand zu fixieren. Auf jeden Fall muss ein direkter Verschluss des Tracheostomas selbst unterbleiben, da dies zu einer hochgradigen Trachealstenose führt mit postoperativem inspiratorischem Stridor und ausgeprägter Dyspnoe.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Künstliche Intelligenz in der Medizin – eine rechtliche Einordnung
KI eröffnet neue Möglichkeiten in Diagnostik, Therapie und Patientenbetreuung. Gleichzeitig bringt ihr Einsatz auch erhebliche Risiken und Herausforderungen mit sich, insbesondere im ...
Immuntherapie: Krankheitsmodifikation bei allergischem Asthma
Allergisches Asthma ist die einzige Form von Asthma, für die mit der Immuntherapie eine kausale, krankheitsmodifizierende Therapie zur Verfügung steht, die in manchen Fällen sogar ...