Wie aus einem Sattelgelenk ein Kugelgelenk wird
Autoren:
Dr. Michael Schütz
Dr. Martin Zegner
Assoc. Prof. PD Dr. Dietmar Dammerer, MSc, PhD
Klinische Abteilung für Orthopädie und Traumatologie, Universitätsklinikum Krems
Korrespondierender Autor:
Dr. Michael Schütz
E-Mail: michael.schuetz@krems.lknoe.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In den letzten Jahrzehnten haben sich einige operative Behandlungsmöglichkeiten der primären Rhizarthrose etabliert. Eine davon ist die Daumensattelgelenksendoprothese, die aufgrund stetiger Verbesserung der Implantate zunehmend an Bedeutung gewinnt. Die postoperative Zufriedenheit der Patienten bestätigt diesen Trend.
Keypoints
-
Die CMC1-Prothese stellt eine gute Alternative zur Resektions-Suspensionsarthroplastik dar.
-
Bei den aktuellen Prothesendesigns treten signifikant weniger postoperative Komplikationen auf als bei den vorangegangenen Prothesentypen.
-
Nach Implantation einer Sattelgelenksprothese zeigt sich durchgehend eine hohe postoperative Patientenzufriedenheit.
Die primäre Rhizarthrose ist mit einer Prävalenz von etwa 10% gleich nach der Arthrose des DIP-Gelenks des Zeigefingers die zweithäuftigste degenerative Gelenkserkrankung der oberen Extremität.1 In der Altersgruppe über 80 Jahre zeigt sich sogar eine Häufigkeit dieser Erkrankung von über 90%, wobei Frauen deutlich häufiger betroffen sind als Männer.2 Dennoch zeigt sich eine stetige Zunahme dieser Erkrankung auch bei jüngeren Patienten. So zeigen aktuelle Studien, dass 15% der Patienten über 30 Jahre unter primärer Rhizarthrose leiden.3 Aufgrund der mit dieser Krankheit verbundenen Beeinträchtigung im alltäglichen Leben sowie der Einschränkung der Arbeitskraft der betroffenen Patienten sollte die Erkrankung rasch und adäquat behandelt werden und bei ausbleibendem Erfolg einer konservativen Therapie zeitnahe eine operative Sanierung geplant werden.
Operative Behandlungsmöglichkeiten und ihre Indikationen
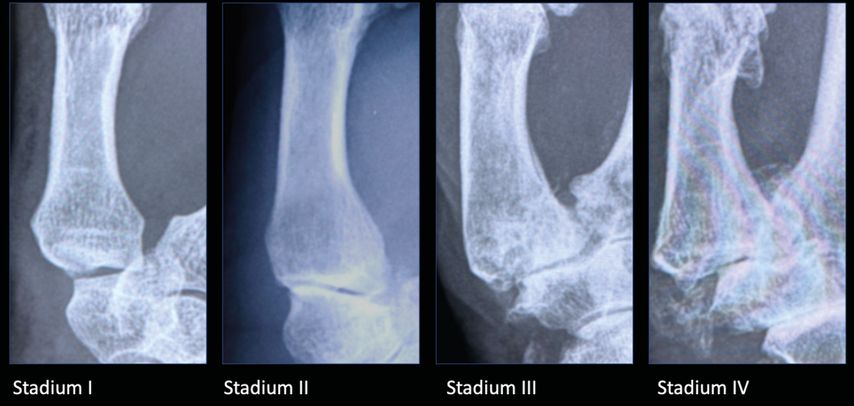
Grundsätzlich wird die Arthrose des Daumensattelgelenks klinisch beurteilt und radiologisch verifiziert. Eine radiologische Klassifikation erfolgt anhand der Einteilung nach Eaton und Littler, welche sich international etabliert hat (Abb.1).4 Die Einteilung der primären Rhizarthrose erfolgt in vier Stadien:
-
Stadium I: keine oder geringe radiologische Veränderungen (subchondrale Sklerosierung) und leichte Gelenksspaltverschmälerung im ulnaren Bereich
-
Stadium II: Verschmälerung des Gelenksspaltes, Subluxation der Basis, leichte Osteophytenbildung
-
Stadium III: weitgehende Zerstörung des Daumensattelgelenks, größere Osteophyten und Zysten
-
Stadium IV: zusätzlich Arthrose der Peritrapezialgelenke
In den Stadien I und II kommen konservative Therapieansätze, wie lokal applizierte NSAR und physikalische Maßnahmen (Kryo-, Ergo- und Elektrotherapie), temporäre Ruhigstellung sowie die intraartikuläre Infiltration mit Lokalanästhetika und gegebenenfalls Kortikosteroiden, zur Anwendung.
Ist die Arthrose weiter fortgeschritten und bleibt der gewünschte Therapieerfolg bei konservativen Therapiemaßnahmen aus, kann die Indikation zur operativen Sanierung gestellt werden. In den letzten Jahren haben sich drei Gruppen von Operationsansätzen etabliert:3
-
Die Resektions-Suspensionsarthroplastik, die erstmals in den frühen 1980er-Jahren von Epping und Noack als Modifizierung der von Eaton und Littler 1973 beschriebenen Suspensionsplastik durchgeführt wurde, ist eine Technik, bei der das Os trapezium operativ entfernt und anschließend der Metacarpus des Daumens entweder mit Eigensehnentransplantat oder einem Tight-Rope-Implantat gegen eine Proximalisierung am Metacarpus 2 bzw. am Os scaphoideum fixiert wird. Die heute am häufigsten angewandten Varianten dieser Operation sind die Methode nach Sirotakova und die Modifizierung nach Lundborg.5
-
Ein weiteres Verfahren ist die Sattelgelenksarthrodese, bei der das erste CMC-Gelenk mittels K-Draht oder Mini-T-Platte versteift wird. Sie wurde erstmals 1949 von Müller beschrieben.6 Dieses Verfahren kommt bei jüngeren Patienten eher nicht zur Anwendung, da es mit einer deutlichen Bewegungseinschränkung (vor allem Adduktion) einhergeht und als Folgeerscheinung sehr häufig arthrotische Veränderungen der angrenzenden Gelenksflächen von Scaphoid, Kapitatum und Trapezium auftreten.7 Dennoch wird diese Methode bei älteren Patienten immer wieder aufgrund der kurzen Operationszeit und des minimalen Weichteiltraumas angewandt.
-
Die dritte Gruppe der operativen Therapie der Rhizarthrose ist die Implantation einer Endoprothese des Daumensattelgelenks.
Historischer Rückblick und Entwicklung
Die erste Prothese des Trapeziometakarpalgelenks wurde 1970 von Jean-Yves de la Caffinière entwickelt.8 Er verwendete schon damals ein Kugelgelenksdesign, sodass sein Design einer Daumensattelgelenksprothese bis 1990 weltweit implantiert wurde. Sowohl der Schaft als auch die Pfanne wurden vormals zementiert.
Von 1990 bis 2010 hat sich dann die zweite Generation dieses Prothesentyps durchgesetzt, welche zementfrei implantiert wurde. Aufgrund hoher Luxations- und Lockerungsraten konnte sich diese Generation der Implantate niemals gegen die Trapeziektomie und die Arthrodese durchsetzen.3
Bei der dritten Generation, die im Jahr 2010 vorgestellt wurde, handelte es sich erstmals um eine Duokopfprothese, die mit einer Implantatüberlebensrate von 90% im 10-Jahres-Follow-up und einer deutlich geringeren Luxationsrate im Vergleich zu ihren Vorgängern erstmals eine gute Alternative zu anderen Operationsmethoden darstellte.9 Im englischsprachigen Raum ist die Daumensattelgelenksprothese mittlerweile sogar der Goldstandard zur Therapie der Rhizarthrose.10
Der Vollständigkeit halber ist noch zu erwähnen, dass fast zeitgleich zur ersten Daumensattelendoprothese des CMC1-Gelenks 1972 auch die Arthroplastie mit flexiblen Silikonimplantaten von Swanson et al. vorgestellt wurde.11 Im weiteren Verlauf konnte sich dieser Prothesentyp nicht durchsetzen. Auch Prothesen mit einer anatomischen Form des Sattelgelenks wurden entwickelt und konnten sich ebenfalls aufgrund schlechter Implantatüberlebensraten nicht etablieren.12
Warum aus einem Sattelgelenk ein Kugelgelenk wird
Wie im vorangegangenen Absatz beschrieben, wurden auch Prothesenmodelle mit anatomischem Design entwickelt. Diese zeigten allesamt hohe Luxations- und Lockerungsraten sowie eine eingeschränkte Beweglichkeit.12 Zurückzuführen war dies auf die hohe Wahrscheinlichkeit eines Rotationsfehlers, welcher unmittelbar zu Lockerung und Luxation führte.13 Nachdem etliche wissenschaftliche Publikationen statistisch signifikant bessere Implantatüberlebensraten von Kugelgelenksdesigns zeigten, etablierten sich diese Modelle als Standardverfahren.14
Aufbau der Duokopf-Daumensattelgelenksprothese
Stellvertretend und beispielgebend für den Aufbau der Duokopf-Daumensattelgelenksprothese wird das Modell Touch® von KeriMedical (Genève, Schweiz) beschrieben (Abb. 2). Zwei Pfannendurchmesser sind wählbar. In der Pfanne befindet sich ein Duo-Mobile-Einsatz. Die Titanschäfte haben ein dreifach modulares Design (Schaft/Hals/Einsatz) und werden in sechs Größen geliefert. Bei den Hälsen kann man zwischen orthograden und 15 Grad varischen Modellen wählen.
Operationsschritte der Daumensattelgelenksprothese
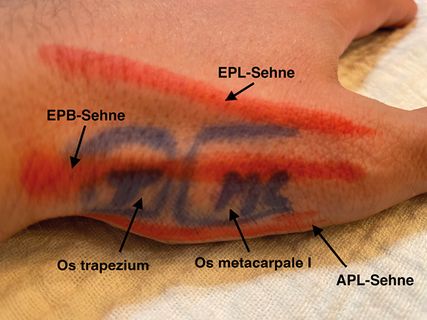
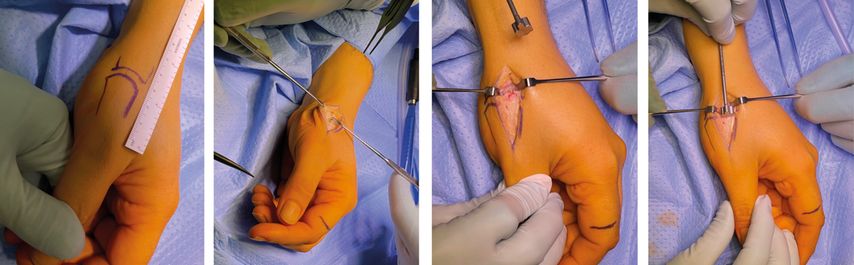
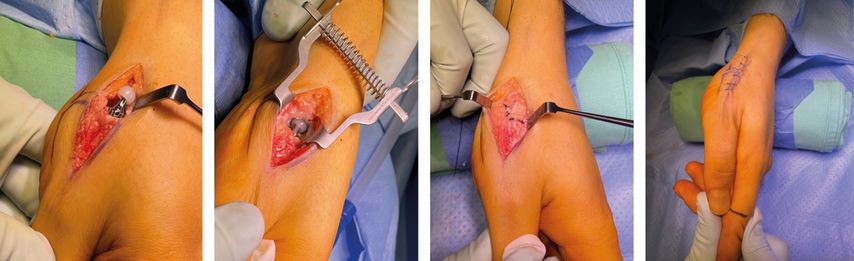
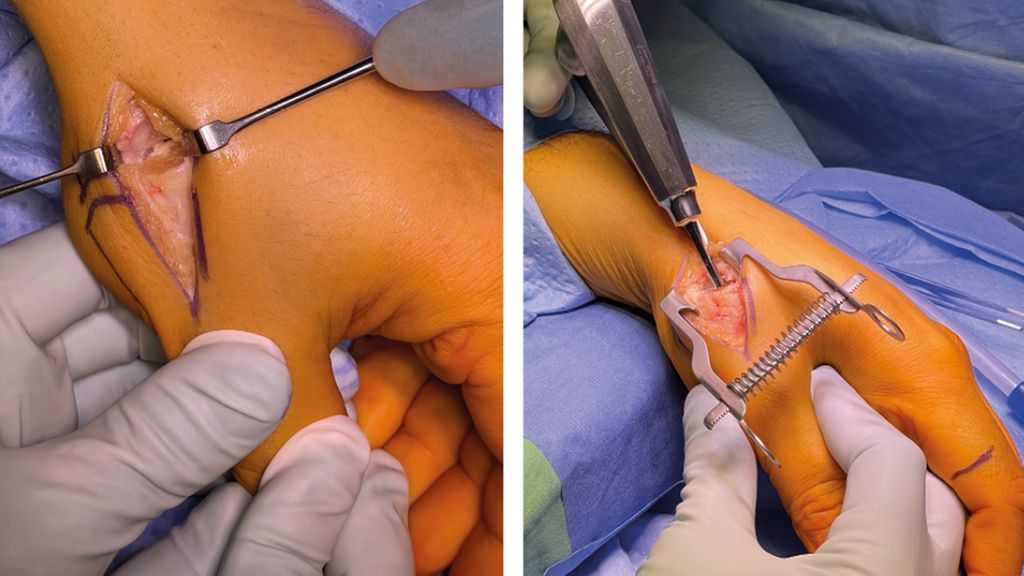
Initial sollte man die Länge des Daumens am Zeigefinger sowie das Os metacarpale und das Os trapezium markieren, um den richtigen Zugang zu finden und postoperativ eine akzeptable Länge des Daumens zu erreichen. Anschließend wird der Hautschnitt gesetzt. Hierbei unterscheidet man zwischen einem Längszugang, der radial der Sehne des Musculus extensor pollicis brevis direkt über dem Daumensattelgelenk verläuft, sowie dem Zugang nach Gedda-Moberg, der bogenförmig radial der Sehne des Musculus abductor pollicis longus von radial-distal nach palmar-proximal über dem CMC1-Gelenk zieht (Abb. 3).15 Nach dem Hautschnitt erfolgt die Eröffnung des Sehnenfachs des Musculus extensor pollicis brevis. Die EPB- und die APL-Sehne werden freigelegt und mit einem Spreizer aus dem Operationsgebiet gehalten. In weiterer Folge wird die Gelenkskapsel des Daumensattelgelenks mit einem L-förmigen Schnitt eröffnet.
Von der Basis des Os metacarpale I werden maximal 5mm reseziert und gegebenenfalls Osteophyten entfernt. Nach Freilegen des Markkanals wird schrittweise der Metakarpalschaft bis zur passenden Größe präpariert und der Probeschaft eingeschlagen. Hierbei empfiehlt es sich, eine radiologische Kontrolle mit dem Bildwandler durchzuführen, um den optimalen Sitz des Schaftes zu überprüfen.
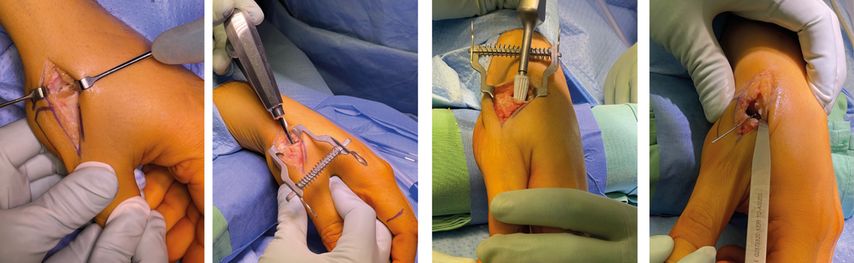
Nun folgt die Präparation des Os trapezium: Zuerst wird das Zentrum mithilfe einer Zentrierhülse und mit einem K-Draht unter Bildwandlerkontrolle markiert. Anschließend wird die Pfanne direkt über dem Draht mit einer Fräse vorpräpariert. Nach erneuter Kontrolle mit dem C-Bogen kann die Probepfanne vorsichtig ausgerichtet und auf einen festen Sitz überprüft werden. Diese muss parallel zur Linie zwischen Os scaphoideum und Os trapezium ausgerichtet sein und bündig mit der Kortikalis abschließen.
Folgend wird der Probekopf mit passendem Hals eingebracht und das neue Gelenk reponiert. Zeigt sich dabei ein stabiler Sitz – die Spannung sollte etwa 1–2mm sein –, können die Probeelemente entfernt und die Originalprothese eingebracht werden.
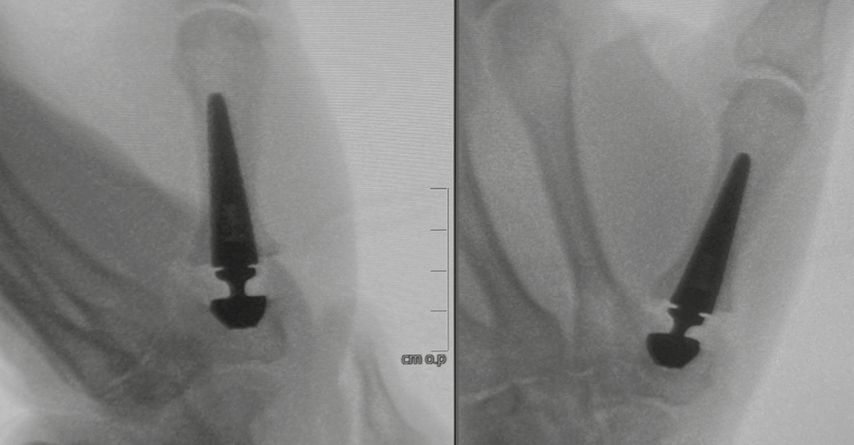
Nach der Bildwandlerdokumentation in zwei Ebenen wird die Gelenkskapsel sorgfältig verschlossen und der Eingriff mit der Hautnaht beendet (Abb. 4–6).
Postoperatives Prozedere
Postoperativ empfiehlt sich die Anlage eines gespaltenen Daumeneinschlussgipses. Am zweiten postoperativen Tag wird eine Wundkontrolle durchgeführt, am 12. Tag werden die Nahtentfernung und der Gipsschluss durchgeführt. Die Gipsbefristung variiert je nach Operateur zwischen 15 und 30 Tagen. Nach Abnahme desselbigen sollte eine Physiotherapie bzw. Ergotherapie zur Optimierung des Bewegungsumfanges eingeleitet werden. Ebendiese Therapie sollte laut aktuellen Studienergebnissen für 6 Wochen postoperativ konsequent fortgeführt werden.16
Revisionsgründe
Zu beachten ist, dass laut aktuellen Studien die Häufigkeit von Revisionen je nach Prothesentyp stark variiert. Implantatversagen ist nach wie vor ein häufiges Problem in der Daumensattelgelenksendoprothetik, wobei bei mittelfristigen Beobachtungen moderne überarbeitete Implantate im Vergleich zu ihren Vorgängern signifikant bessere Ergebnisse erzielen als die Implantate der ersten und zweiten Generation. Die 10-Jahres-Überlebensrate der Prothesen variiert zwischen 95,5% bei der Ivory-Prothese und 87% bei der DLC-Prothese.10 Die an unserer Abteilung verwendete Touch-Prothese zeigt in einer von Froschauer et al. 2021 publizierten Arbeit eine 2-Jahres-Implantatüberlebensrate von 95%.16 Langzeitergebnisse bleiben abzuwarten. Hauptgründe für Revisionseingriffe sind Fehllagen, Schaftlockerungen und Dislokationen, wobei hier – je nach Prothesentyp – die Lockerung und die Fehllage überwiegen.10
Abb. 7: Intraoperatives Kontrollbild. Es zeigt sich ein suffizienter Sitz der Touch®-Prothese
Patientenzufriedenheit
Die Erfahrungen an unserer Abteilung für Orthopädie und Traumatologie am Universitätsklinikum Krems zeigen, dass die Patienten nach Implantation der Daumensattelgelenksprothese eine deutliche Reduktion der Schmerzen und eine verbesserte Beweglichkeit mit geringer Einschränkung im alltäglichen Leben berichten.
Selbst Patienten, welche beruflich häufig manuell tätig sind, kommen mit dem Implantat gut zurecht. Diese Erfahrungen werden auch durch wissenschaftliche Arbeiten bestätigt, wie zum Beispiel durch Wajon et al., die zeigen konnten, dass nach Implantation der Daumensattelgelenksprothese eine signifikante Besserung des VAS-Scores und des Bewegungsumfangs eintreten.7 Auch Spaans et al. beschreiben in ihrer Publikation von 2016, dass 85% der Studienpopulation das Ergebnis der Operationen als sehr gut bzw. exzellent angeben.17 2021 publizierten Holme et al. einen Literaturreview von 56 Studien, die Daumensattelgelenksprothesen mit anderen Operationsmethoden vergleichen. Aus den Ergebnissen der Literaturrecherche lässt sich ableiten, dass das funktionelle Outcome und die Patientenzufriedenheit im Vergleich zur Resektions-Suspensionsarthroplastik signifikant besser sind, wobei beachtet werden muss, dass die älteren Prothesenmodelle schlechter abschnitten als die aktuellen Modelle.10
Zusammenfassung
Die Endoprothese des Daumensattelgelenks erweist sich als gute Alternative zur weitverbreiteten Resektions-Suspensionsarthroplastik. Im englischsprachigen Raum ist die Sattelgelenksprothese schon als Goldstandard definiert, wohingegen in deutschsprachigen Ländern derzeit noch die o.g. Alternativmethode bevorzugt verwendet wird.9 Die Ergebnisse diverser Studien und unsere eigenen Erfahrungen bestätigen die Vorteile der Prothese.9,10,16 Vor allem bei jüngeren Patienten mit hohen funktionellen Ansprüchen sollte zukünftig dieses Verfahren öfters in Betracht gezogen werden.
Literatur:
1 Wilder FV et al.: Osteoarthritis Cartilage 2006; 14(9): 953-7 2 Sodha S et al.: J Bone Joint Surg Am 2005; 87(12): 2614-8 3 Deutch Z et al.: Hand (N Y) 2018; 13(4): 403-11 4 Kennedy CD et al.: Clin Orthop Relat Res 2016; 474(12): 2729-33 5 Zajonc H et al.: Handchir Mikrochir Plast Chir 2016; 48(3): 161-7 6 Muller GM: J Bone Joint Surg Br 1949; 31B(4): 540-2 7 Wajon A et al.: Cochrane Database Syst Rev 2015; 2015(2): CD004631 8 Johnston P et al.: J Hand Surg Eur Vol 2012; 37(7): 621-4 9 Teissier J et al.: Hand Surg Rehabil 2021; 40S: S106-16 10 Holme TJ et al.: EFORT Open Rev 2021; 6(5): 316-30 11 Swanson AB: J Bone Joint Surg Am 1972; 54(3): 456-71 12 Lerebours A et al.: J Hand Surg Am 2020; 45(3): 223-38 13 Ten Brinke B et al.: BMC Musculoskelet Disord 2021; 22(1): 148 14 Vitale MA et al.: Hand Clin 2013; 29(1): 37-55 15 Kerschbaumer F et al. (Hrsg): Operative Zugangswege in Orthopädie und Traumatologie. 4. Aufl. Stuttgart: Thieme, 2013 16 Froschauer SM et al.: J Clin Med 2021; 10(18): 4090 17 Spaans AJ et al.: J Wrist Surg 2016; 5(2): 131-6
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...