Operative Möglichkeiten in der Therapie der Gelenkinfektion
Autoren:
Dr. Martin Simkovic
Dr. Nicolas Haffner, MBA
Priv.-Doz. Dr. Michael Osti, MBA
Abteilung für Orthopädie und Traumatologie
Klinik Floridsdorf, Wien
Korrespondierender Autor:
Priv.-Doz. Dr. Michael Osti, MBA
Die septische Arthritis des nativen Gelenks hat eine jährliche Prävalenz von etwa 4–10/100000 Patienten und ist mit einer Mortalität von ungefähr 10% behaftet. Bei verzögerter Therapie kann sie zu Gelenkdestruktion und Sepsis führen. Neben der initial empirischen und im weiteren Verlauf antibiogrammgerechten Antibiose stellen die arthroskopische oder offene Spülung und das Débridement des betroffenen Gelenks die Therapie der Wahl dar.
Keypoints
-
Bei der septischen Arthritis stellt die Arthroskopie mit Spülung und Débridement sowie adäquater intravenöser Antibiose den Goldstandard der Therapie dar.
-
Bei leichten Infektionen ist normalerweise eine Sanierung des Infekts nach ein bis zwei arthroskopischen Spülungen realisierbar.
-
Bei schwerwiegenden Infektionen kann die Arthroskopie primär für Diagnostik, Spülung und Débridement genutzt werden, jedoch ist oftmals ein offenes Vorgehen notwendig, um eine Infektsanierung zu erreichen.
-
Bei postoperativen Infekten mit einliegendem Fremdmaterial kann dieses in den meisten Fällen erhalten werden, wobei wiederum das Infektstadium eine entscheidende Rolle für den Erfolg des Implantaterhalts spielt.
Therapie und Klassifikation
Die Therapie der gesicherten septischen Arthritis umfasst eine zielgerichtete Antibiose und zeitnahe chirurgische Sanierung. Das am häufigsten betroffene Gelenk ist bei mehr als 50% der Fälle das Knie, gefolgt von der Schulter. Bei Erstpräsentation sollte eine Punktion des betroffenen Gelenks zur Diagnostik, zum Keimnachweis sowie zur initialen Entlastung durchgeführt werden. Zusätzlich sollte eine empirische Antibiotikagabe, je nach suspiziertem Keim, erfolgen.27
Die am häufigsten verwendete Klassifikation der septischen Arthritis nach arthroskopischem und radiologischem Befund ist die nach Gächter (Tab. 1).9
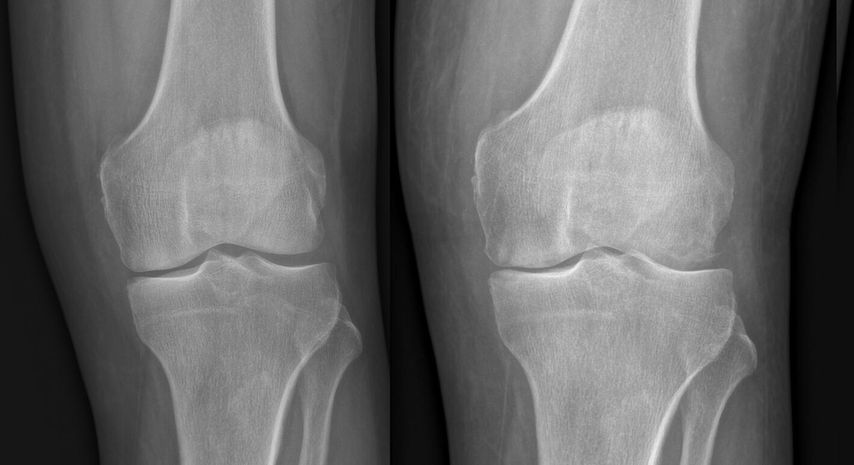
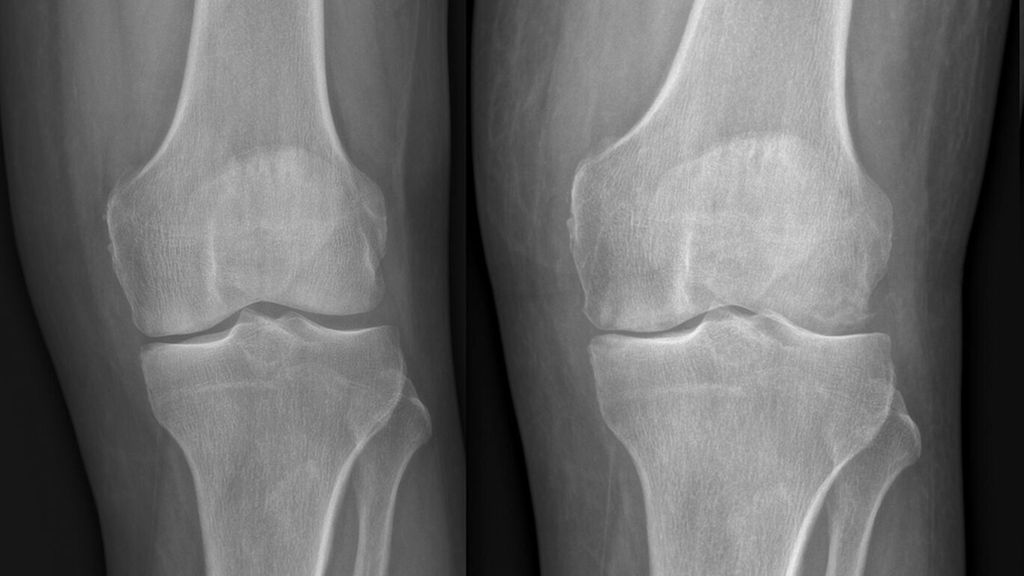
Abb. 1: Zunehmende Gelenksdestruktion mit subchondralen Osteolysen innerhalb weniger Wochen im Vergleich mit dem Vorbefund
Die chirurgische Therapie ist so schnell wie möglich durchzuführen, wobei sie bei milderen Verläufen ohne systemische Affektion nicht notfallsmäßig, etwa in der Nacht, erfolgen muss.13 Zur initialen operativen Sanierung stehen die Arthroskopie sowie die offene Arthrotomie als therapeutische Optionen zur Verfügung. Diese sollten eine ausgiebige Spülung und gegebenenfalls, je nach Befund, ein Débridement mit einer Synovektomie beinhalten. Bei unbekanntem Infektstadium ist die Arthroskopie auf jeden Fall als initiale Therapie zu bevorzugen. Bei fortgeschrittenem Infektstadium sind wiederholte Arthroskopien oder der Wechsel auf eine offene Arthrotomie, um ein ausreichendes Débridement zu erreichen, notwendig.4,5,9,27
Bei nicht operablen Patienten oder milden Infektionen wurde eine erfolgreiche Behandlung der septischen Arthritis mit rezidivierenden Punktionen zur Entlastung des Gelenks und adäquater antibiotischer Therapie beschrieben.15
Arthroskopie
Die Arthroskopie stellt zurzeit den Goldstandard der chirurgischen Therapie der septischen Arthritis dar. Sie kann an allen Gelenken als primäre chirurgische Therapie erfolgreich eingesetzt werden. Es ist jedoch zu betonen, dass im Bereich der selten betroffenen Gelenke, wie z.B. am Hand- und Sprunggelenk, die Datenlage aufgrund der geringen Fallzahlen limitiert ist.6,7,14,23,25
Die arthroskopische Therapie sollte je nach Stadium erfolgen. Bei milden Infektionen ist eine ausgiebige Spülung des Gelenks ausreichend. Bezüglich der Menge der Spülflüssigkeit gibt es keinen Konsens, wobei diese an die Größe des Gelenks angepasst sein sollte. Die Spülung sollte mindestens so lange erfolgen, bis die abfließende Flüssigkeit klar ist. Joo et al. konnten zeigen, dass die Erfolgsrate der Infektsanierung signifikant von der Spülmenge abhängig ist. Dabei waren im Bereich der Schulter durchschnittlich 16l Spülflüssigkeit notwendig, um eine Infektsanierung mit einem Eingriff zu erzielen.11Im Bereich des Knies sind Volumina von circa 12l und beim Hüftgelenk von bis zu 30l beschrieben.25 Für die Verwendung aseptischer Lösungen gibt es keine eindeutige Evidenz, ob diese ein verbessertes Outcome bringen. Die Knorpeltoxizität einiger aseptischer Mittel spricht zudem gegen deren regelhafte Verwendung.22
Es sollten alle Kompartimente des Gelenks unter Sicht gespült werden. Hierfür müssen je nach Gelenk entsprechende Portale gesetzt werden. Im Bereich des Knies sind grundsätzlich das anterolaterale und das anteromediale Portal ausreichend.
Bei der Schulter sind zumindest das posteriore, anterosuperiore und das laterale Portal anzulegen, um eine ausreichende Spülung des Glenohumeralgelenks sowie des Subakromialraums zu gewährleisten.1,16
In leichten Stadien ist eine Synovektomie laut Gächter nicht notwendig, da die Synovia auch als Barriere für die weitere Infektausbreitung dienen kann. Zudem ist sie eine gut durchblutete Struktur, die potenziell den Wirkspiegel einer i.v. Antibiose erhöhen kann. Bei höhergradigen Infektstadien ist die komplette Synovektomie indiziert, wobei bei ausgeprägter Gewebe- oder Knochenbeteiligung eine rein arthroskopische Therapie meist nicht ausreichend ist.9, 27
Postoperativ sollten eine passive Beübung des Gelenks und eine intravenöse antibiotische Therapie erfolgen. Engmaschige Verlaufskontrollen der Infektparameter (CRP, Differenzialblutbild und ggf. IL-6) sowie der Klinik sind durchzuführen. Bei Bedarf sollte die arthroskopische Spülung wiederholt werden. Entscheidungshilfen für die neuerliche Revision sind neben dem klinischen Verlauf und dem Anstieg der Infektparameter weitere Einflussfaktoren, wie etwa das Vorhandensein von Fremdmaterial. Der Folgeeingriff erfolgt in den meisten Fällen zwischen dem 3. und 5. postoperativen Tag.
Die Einlage von Drains wird von den meisten Autoren empfohlen, wobei hierfür keine klare Evidenz vorliegt. Die Entfernung derselben wird unterschiedlich vom 1. bis 5. postoperativen Tag beschrieben.4,5,9,27 Spül-Saug-Drainagen werden kontrovers diskutiert, wobei die verzögerte funktionelle Nachbehandlung, die fehlende Evidenz für bessere Erfolgsraten und die Entwicklung von etwaigen Saug-SpülStraßen in unseren Augen gegen deren Verwendung sprechen.
Arthrotomie
Die offene Arthrotomie ist heutzutage bei höheren Infektstadien oder bei Insuffizienz der arthroskopischen Therapie indiziert. Spätestens bei einer Infektpersistenz nach drei Arthroskopien sollte der Wechsel auf ein offenes Vorgehen erwogen werden. Dieses sollte eine ausgiebige Spülung, Synovektomie, Débridement sowie gegebenfalls Entnahme von Gewebeproben für den Keimnachwies beinhalten. Wichtig dabei ist, dass infektiös verändertes Gewebe und die entzündlich veränderte Synovialmembran großzügig débridiert werden. Es soll eine ausgiebige Spülung aller Kompartimente mit NaCl-Lösung durchgeführt werden. Eine klare Evidenz für die Verwendung von antibiotischen Präparaten oder aseptischen Mitteln wie z.B. Polyhexanid besteht nicht. Bei komplizierten Verläufen ist die Applikation von topischen Antibiotika zu erwägen.28
Vor allem bei Ausbreitung der Infektion in das umgebende Gewebe mit gegebenenfalls begleitender Osteitis/Osteomyelitis ist ein offener operativer Zugang unumgänglich, um eine ausreichende Keimreduktion zu erreichen.29 Bei ausgeprägter Destruktion mit Instabilität des Gelenks oder nach einer posttraumatischen septischen Arthritis kann eine Ruhigstellung des Gelenks notwendig sein.
Bei ausgeprägter Gelenkdestruktion ist nach Infektfreiheit – je nach Anspruch des Patienten, Beschwerdebild und betroffenem Gelenk – die Implantation einer Gelenkendoprothese oder Arthrodese in Erwägung zu ziehen. Hierbei sind die deutlich erhöhten Komplikationsraten mit periprothetischen Infektionen bei bis zu 12% der Fälle in die Entscheidungsfindung miteinzubeziehen.28
Arthroskopie vs. offene Arthrotomie
Es konnte gezeigt werden, dass die arthroskopische Therapie dank ihrer geringen Invasivität mehrere Vorteile verglichen mit der offenen Arthrotomie bietet. Weiters ist bei vorliegender Expertise die Darstellung aller Gelenkskompartimente nach Anlegen der jeweiligen Portale beim arthroskopischen Vorgehen oftmals besser möglich.
Infektsanierung
In mehreren Studien, die die Anzahl der Eingriffe bis zur erfolgreichen Infektsanierung untersuchten, konnte gezeigt werden, dass mit einer Arthroskopie weniger oder gleich viele Folgeeingriffe bis zur Sanierung des Infekts notwendig waren. Weiters kam es bei arthroskopisch therapierten Infekten seltener zu Rezidiven der Infektion. Es ist jedoch zu betonen, dass in vielen Studien bei höhergradigen Stadien eine Tendenz zum offenen Vorgehen bestand. Bei Persistenz des Gelenkempyems nach arthroskopischen Eingriffen erfolgte oftmals der Wechsel auf eine offene Arthrotomie.4,5,10,18
Funktionelle Ergebnisse und Schmerzen
Die arthroskopische Therapie bringt in Hinblick auf das funktionelle Ergebnis bedeutende Vorteile mit sich. Der postoperative Bewegungsumfang war bei den arthroskopisch behandelten Patienten im kurzfristigen Verlauf deutlich größer verglichen mit jenem nach offenen Arthrotomien.4,5,6
Patienten, die arthroskopisch behandelt wurden, hatten in den ersten 2 postoperativen Wochen signifikant weniger Schmerzen. Dies kann unter anderem auf das deutlich geringere Weichteiltrauma und die konsekutiv frühzeitige Mobilisierung zurückzuführen sein. Zudem hat eine frühe passive Mobilisierung einen protektiven Effekt auf den Gelenkknorpel und die Dauer des stationären Aufenthalts ist bei arthroskopisch behandelten Patienten in der Regel deutlich kürzer.10,18
Blutverlust
Der Blutverlust bei arthroskopisch behandelten Patienten ist minimal und die Bluttransfusionsrate von etwa 3% ist – verglichen mit 10–13% bei Patienten, bei denen eine offene Arthrotomie erfolgte – deutlich geringer.8
Stadiengerechte chirurgische Therapie
Stadium I nach Gächter
Im Stadium I ist normalerweise zusätzlich zur systemischen antibiogrammgerechten Antibiose eine rein arthroskopische Spülung des Gelenks mit NaCl zur Sanierung des Infekts suffizient. Stutz et al. konnten zeigen, dass bei 20 von 21 Fällen ein einziger chirurgischer Eingriff zur Ausheilung ausreichend war.27
Stadium II nach Gächter
Im Stadium II sind bei 95% der Fälle eine oder mehrere arthroskopische Spülungen des Gelenks zur Infektsanierung ausreichend. Laut Stutz et al. ist ein einziger Eingriff jedoch nur bei ungefähr der Hälfte der Fälle erfolgreich. Bei den weiteren Fällen waren ein oder mehrere Revisionseingriffe notwendig, wobei bei einem Fall der Wechsel auf ein offenes Débridement erfolgte.27 Aus diesem Grund sollte eine engmaschige Kontrolle des klinischen Zustandsbilds und der Infektparameter nach initialer chirurgischer Therapie erfolgen und bei Bedarf ein Zweiteingriff geplant werden.
Stadium III nach Gächter
Im Stadium III sollte zusätzlich zur Antibiose und arthroskopischen Spülung bereits initial ein Débridement mit Synovektomie erfolgen. Mit dieser Therapie ist bei etwa zwei Drittel der Fälle eine Kontrolle der Infektion möglich. Laut Stutz et al. ist lediglich bei etwa einem Viertel der Fälle eine Infektsanierung nach nur einem Eingriff erfolgreich. Bei 2 von 12 Fällen war der Wechsel auf eine Arthrotomie und offene Synovektomie notwendig. Somit ist bereits initial mit hoher Wahrscheinlichkeit von einer Second-Look-Operation auszugehen und diese sollte bereits frühzeitig eingeplant werden.27
Stadium IV nach Gächter
Im Stadium IV ist bei radiologisch nachgewiesener Gelenkdestruktion neben der intravenösen Antibiose normalerweise eine Arthrotomie und totale Synovektomie mit Débridement des infizierten Gewebes notwendig. Eine arthroskopische Therapie kann bei gewissen Patienten auch zur Infektsanierung führen, wobei davon ausgegangen werden muss, dass mehrere Eingriffe bis hin zum Wechsel auf einen offenen Zugang notwendig sein werden. Nach primärer Arthrotomie war nur bei etwa 25% der Fälle ein Zweiteingriff zur Infekteradikation notwendig.4,5
Postoperative septische Arthritis bei einliegendem Fremdmaterial
Aufgrund der stetig wachsenden Zahl an gelenksrekonstruktiven arthroskopischen Eingriffen steigt direkt proportional auch die Verwendung von Fremdimplantaten, wie Ankern, Nähten, Schrauben und körpereigenen oder körperfremden Transplantaten. In absoluten Zahlen steigt daher auch die Zahl der Infekte nach solchen Eingriffen. Die Infekteradikation wird bei diesen Fällen durch die Ausbildung eines sogenannten Biofilms am einliegenden Fremdmaterial erschwert. Die klassischen Antibiotika haben eine nur sehr eingeschränkte Wirkung auf die sesshaften Keime in Biofilmen und als Ultima Ratio bleibt bei fehlender Infektkontrolle nur die Fremdmaterialentfernung.21 Sofern möglich, sollte stets ein Implantaterhalt angestrebt werden.20 In der Regel treten diese Infekte innerhalb der ersten 4 Wochen und somit noch in der frühen postoperativen Phase auf. Damit ist davon auszugehen, dass der Biofilm noch unreif und ein Belassen des Implantats grundsätzlich möglich ist. Die Erfolgsrate des Implantaterhalts hängt signifikant vom Gächter-Stadium ab.
Im Stadium I und II ist bei über 90% der Fälle ein Implantaterhalt möglich.19 Die Arthroskopie sollte nebst ausgiebiger Spülung und Entfernung von Adhärenzen und Fibrinbelägen gegebenenfalls auch eine Synovektomie beinhalten. In den meisten Studien sind mehrere Eingriffe bis zur endgültigen Infektfreiheit notwendig. Otchwemah et al. führten standardmäßig mindestens 3 Arthroskopien in 2-tägigen Abständen durch.17
In den Stadien III und IV nach Gächter ist ein Erhalt des Implantats oftmals nicht möglich und gegebenenfalls eine offene Arthrotomie notwendig. Im Stadium III nach Gächter gibt es Fallberichte, bei denen ein Implantaterhalt nach mehrmaligen arthroskopischen Débridements möglich war. Eine Implantatentfernung sollte auf jeden Fall bei Lockerung, Destruktion, Osteitis/Osteomyelitis oder Insuffizienz des Implantats erfolgen.2,12,19,24
Im Fall einer Implantatentfernung kann bei einer ausgeprägten Instabilität bei fehlendem Kreuzband nach entsprechender Infektfreiheit eine erneute Kreuzbandplastik erwogen werden.20,26
Literatur:
1 Abdel MP et al.: Arthroscopic management of native shoulder septic arthritis. J Shoulder Elbow Surg 2013; 22(3): 418-21 2 Atesok K et al.: Postoperative deep shoulder infections following rotator cuff repair. World J Orthop 2017; 8(8): 612-8 3 Bovonratwet P et al.: Surgical treatment of septic shoulders: a comparison between arthrotomy and arthroscopy. Arthroscopy 2019; 35(7): 1984-91 4 Böhler C et al.: Treatment of septic arthritis of the knee: a comparison between arthroscopy and arthrotomy. Knee Surg Sports Traumatol Arthrosc 2016; 24(10): 3147-54 5 Böhler C et al.: Surgical treatment of shoulder infections: a comparison between arthroscopy and arthrotomy. J Shoulder Elbow Surg 2017; 26(11): 1915-21 6 Chow EMW et al.: Functional outcome for arthroscopic treatment of septic arthritis of the wrist. J Wrist Surg 2020; 9(3): 190-6 7 de SA D et al.: Efficacy of hip arthroscopy for the management of septic arthritis: a systematic review. Arthroscopy 2015; 31(7): 1358-70 8 Faour M et al.: Arthroscopic irrigation and debridement is associated with favourable short-term outcomes vs. open management: an ACS-NSQIP database analysis. Knee Surg Sports Traumatol Arthrosc 2019; 27(10): 3304-10 9 Gächter A: Arthroscopic lavage for joint infections. Orthop Traumatol 1993; 2: 104-6 10 Johns BP et al.: Open compared with arthroscopic treatment of acute septic arthritis of the native knee. J Bone Joint Surg Am 2017; 99(6): 499-505 11 Joo YB et al.: Risk factors for failure of eradicating infection in a single arthroscopic surgical procedure for septic arthritis of the adult native shoulder with a focus on the volume of irrigation. J Shoulder Elbow Surg 2020; 29(3): 497-501 12 Kuršumović K, Charalambous CP: Graft salvage following infected anterior cruciate ligament reconstruction: a systematic review and meta-analysis. Bone Joint J 2016; 98-B(5): 608-15 13 Lauper N et al.: Native septic arthritis is not an immediate surgical emergency. J Infect 2018; 77(1): 47-53 14 Mankovecky MR, Roukis TS: Arthroscopic synovectomy, irrigation, and debridement for treatment of septic ankle arthrosis: a systematic review and case series. J Foot Ankle Surg 2014; 53(5): 615-9 15 Mathews CJ et al.: Management of septic arthritis: a systematic review. Ann Rheum Dis 2007; 66(4): 440-5 16 Memon M et al.: Arthroscopic management of septic arthritis of the native shoulder: a systematic review. Arthroscopy 2018; 34(2): 625-46.e1 17 Otchwemah R et al.: Effective graft preservation by following a standard protocol for the treatment of knee joint infection after anterior cruciate ligament reconstruction. J Knee Surg 2019; 32(11): 1111-20 18 Peres LR et al.: Arthrotomy versus arthroscopy in the treatment of septic arthritis of the knee in adults: a randomized clinical trial. Knee Surg Sports Traumatol Arthrosc 2016; 24(10): 3155-62 19 Petersen W et al.: Stadiengerechte Therapie bei Infekten nach Ersatzplastik des vorderen Kreuzbandes. Oper Orthop Traumatol 2014; 26(1): 63-74 20 Pogorzelski J et al.: Septic arthritis after anterior cruciate ligament reconstruction: how important is graft salvage? Am J Sports Med 2018; 46(10): 2376-83 21 Renz N, Trampuz A: Periprothetische Infektionen: aktueller Stand der Diagnostik und Therapie. Orthop Rheuma 2015; 18(6): 20-8 22 Röhner E et al.: Toxicity of antiseptics against chondrocytes: what is best for the cartilage in septic joint surgery? Int Orthop 2011; 35(11): 1719-23 23 Sammer DM, Shin AY: Comparison of arthroscopic and open treatment of septic arthritis of the wrist. J Bone Joint Surg Am 2009; 91(6): 1387-93 24 Saper M et al.: Arthroscopic irrigation and debridement in the treatment of septic arthritis after anterior cruciate ligament reconstruction. Arthroscopy 2014; 30(6): 747-54 25 Schröder JH et al.: Arthroscopic treatment for primary septic arthritis of the hip in adults. Adv Orthop 2016; 8713037 26 Schuster P et al.: Septic arthritis after arthroscopic anterior cruciate ligament reconstruction: evaluation of an arthroscopic graft-retaining treatment protocol. Am J Sports Med 2015; 43(12): 3005-12 27 Stutz G et al.: Arthroscopic management of septic arthritis: stages of infection and results. Knee Surg Sports Traumatol Arthrosc 2000; 8(5): 270-4 28 Tan TL et al.: When total joint arthroplasty after septic arthritis can be safely performed. JB JS Open Access 2021; 6(2): e20.00146
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...