Netzwerkstrukturen mit alterstraumatologischem Fokus
Autoren:
Dr. Evi Fleischhacker1
Dr. Alexander Keppler1
Prof. Dr. Matthias Knobe 2
Prof. Dr. Ulrich Liener3
Prof. Dr. Christian Kammerlander1
Prof. Dr. Wolfgang Böcker1
Priv.-Doz. Dr. Carl Neuerburg1
1 Klinik für Allgemeine, Unfall- und Wiederherstellungschirurgie, LMU Klinikum, Ludwig-Maximilians-Universität München
2 Klinik für Orthopädie und Unfallchirurgie, Luzerner Kantonsspital, Luzern
3 Klinik für Orthopädie, Unfallchirurgie und Sporttraumatologie,
Vinzenz von Paul Kliniken gGmbH, Marienhospital Stuttgart
Korrespondenz:
Dr. Evi Fleischhacker
Mit dem demografischen Wandel unserer Gesellschaft gewinnt die Alterstraumatologie innerhalb der Unfallchirurgie immer mehr an Bedeutung. Um die Versorgungsqualität dieser Patienten sicherzustellen und zu optimieren, wurden daher global Netzwerke etabliert, die sich eine bestmögliche interdisziplinäre Versorgung älterer Traumapatienten zum Ziel gemacht haben. Die folgende Arbeit soll eine Übersicht über die aktuell etablierten Systeme geben.
Keypoints
-
Die Behandlung alterstraumatologischer Patienten bedarf standardisierter Vorgehensweisen und interdisziplinärer Zusammenarbeit zwischen Unfallchirurgen und Geriatern.
-
Nationale, regionale und überregionale Organisationen arbeiten an der Festlegung und Optimierung von Standards zur Behandlung alterstraumatologischer Patienten.
-
Die wissenschaftliche Aufarbeitung von Daten und die Auswertung von Registern der globalen Netzwerke bringen die Behandlung alterstraumatologischer Patienten auch zukünftig voran.
Wegen der veränderten Physiologie älterer Patienten kommt es bereits bei niedrigenergetischen Traumata zu bedeutenden und behandlungsbedürftigen Verletzungen. Dies und der demografische Wandel unserer Gesellschaft führen zu einer stetig steigenden Zahl alterstraumatologischer Patienten in den Kliniken. Frakturen gehen dabei mit einer signifikanten vitalen Bedrohung einher und stellen ein einschneidendes Ereignis im Leben dieser Personengruppe dar. Aus der eingeschränkten Mobilität resultiert oft langfristige Hilfsbedürftigkeit mit Abhängigkeit von personeller Assistenz und Gehhilfen. Eine im Jahr 2014 vom Robert-Koch-Institut in Deutschland veröffentlichte Arbeit hob hervor, dass neben Herz-Kreislauf-Erkrankungen, Tumorleiden, Apoplexien und Demenz traumatische Verletzungen einen bedeutenden Verlust an Lebensqualität mit sich bringen.1 Dabei tragen vor allem Faktoren wie Osteoporose, Sarkopenie, Komorbidität, Polypharmazie und Frailty (Gebrechlichkeit) zur Verletzungsschwere bei. Wegen der niedrigen Sturzenergie, des banalen Traumas und aufgrund der Verschleierung durch verschiedene Medikamente wird die Schwere der Verletzung durch die Behandelnden häufig unterschätzt.
An dieser Stelle müssen aber auch der erhebliche wirtschaftliche Faktor, der neben dem Verlust an Lebensqualität mit einer verschlechterten Mobilität und der damit einhergehenden häufigen Institutionalisierung vergesellschaftet ist, sowie die hohe Mortalität genannt werden.2 Deutlich wird dieses Szenario am Beispiel der Hüftfrakturen, bei denen die Sterberate nach wie vor zwischen 11% und 29% liegt.3,4 Hierbei sterben die Patienten meist nicht an der eigentlichen Verletzung, sondern an Komplikationen wie Pneumonien, Harnwegsinfekten etc., die durch die Immobilität bedingt werden. Dies zeigt die mannigfaltigen Aspekte und Komplexität der Behandlung alterstraumatologischer Patienten. Es wird erwartet, dass die Gesundheitskosten für Patienten mit Hüftfrakturen in den Jahren 2020 bis 2040 um 65% zunehmen werden, während sich der in DALYs („disease-adjusted life years“, krankheitsbereinigte Lebensjahre) ausgedrückte Gesundheitsverlust verdoppelt.5 Weiterhin bedingt die stetig steigende Lebenserwartung vor allem in den industrialisierten Ländern eine Zunahme der Hüftfrakturpatienten.
Unerlässlich für den Erfolg der Behandlung ist daher die interdisziplinäre und interprofessionelle Zusammenarbeit im Rahmen eines orthogeriatrischen Komanagements (Abb.1).6,7 Verschiedene Studien konnten bereits zeigen, dass durch die Zusammenarbeit von Geriatern und Unfallchirurgen die funktionellen Ergebnisse und die Einjahresmortalität von Hüftfrakturpatienten um mehr als 25% reduziert werden konnten.3,4 Dies bedeutet im Umkehrschluss, dass auch die Zahl hilfs- und pflegebedürftiger Patienten und dadurch die volkswirtschaftliche Belastung gesenkt werden konnten.
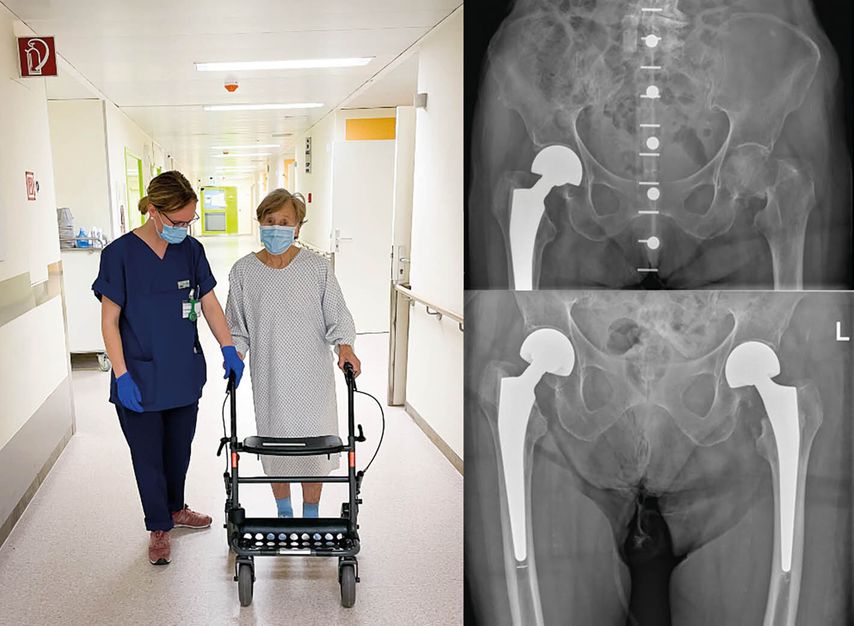
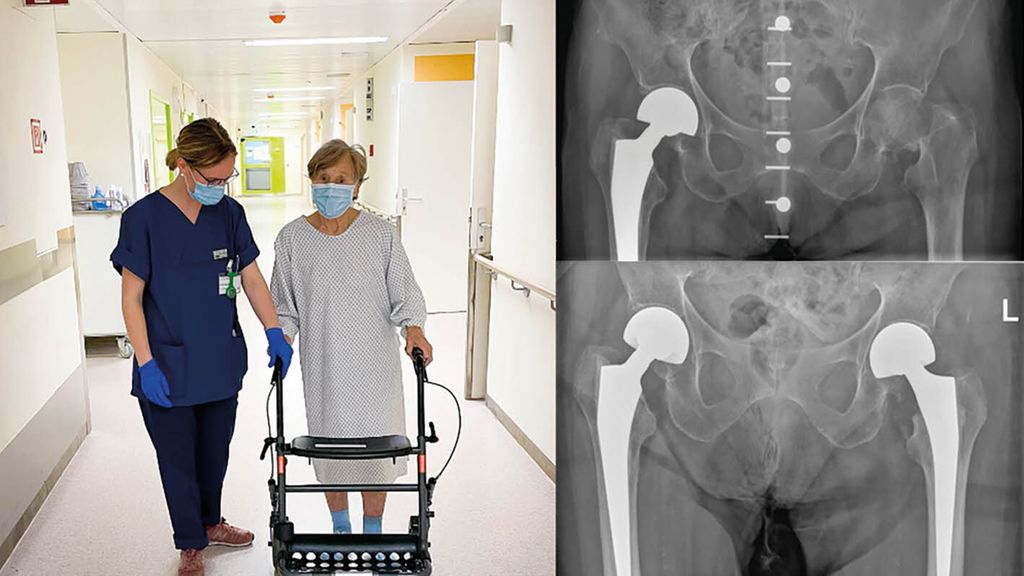
Abb. 1: Postoperative Mobilisation einer 87-jährigen Hüftfrakturpatientin am Rollator mit Unterstützung der Physiotherapie sowie prä- und postoperative Beckenübersichtaufnahme vor bzw. nach Duokopfprothesenimplantation am linken Hüftgelenk
Globale Arbeitsgruppen/Fachgesellschaften mit alterstraumatologischem Fokus
Auf der ganzen Welt beschäftigen sich verschiedene Arbeitsgruppen und Fachgesellschaften mit den Fragen der Alterstraumatologie. In Deutschland, Österreich und der Schweiz setzt sich die Sektion Alterstraumatologie der Deutschen Gesellschaft für Unfallchirurgie (DGU) wissenschaftlich mit der Versorgungsrealität der alterstraumatologischen Patienten auseinander und entwickelt Behandlungsstrategien, um die Versorgung dieser Personengruppe zu optimieren. Neben der Ausrichtung verschiedener OP-Kurse ist die Sektion Alterstraumatologie auch Initiator des alle 2 Jahre im deutschsprachigen Raum stattfindenden Alterstraumatologiekongresses. Weiterhin wurde durch diese interdisziplinäre Expertengruppe das Konzept des AltersTraumaZentrum DGU® mit der Akademie der Unfallchirurgie GmbH (AUC) etabliert.
Bei der Arbeitsgemeinschaft für Osteosynthesefragen, kurz AO, setzt sich eine internationale Expertengruppe aus Traumatologen und Geriatern, die AO Orthogeriatric Taskforce, mit diesen Fragen auseinander. Hieraus entstand u.a. ein Schulungskonzept mit alterstraumatologischem Fokus.
Am 29. November 2018 wurde die Asia Pacific Fragility Fracture Alliance (APFFA) gegründet, die 7 globale und regionale Mitgliedsorganisationen aus den Bereichen Geriatrie, Orthopädie, Osteoporose und Rehabilitation im asiatisch-pazifischen Raum umfasst und damit eine weitere Organisation mit orthogeriatrischem Schwerpunkt darstellt.
Das FFN (Fragility Fracture Network) ist eine globale Organisation, die zum Aufbau eines multidisziplinären Expertennetzwerkes zur Verbesserung der Therapie und Sekundärprävention von Fragilitätsfrakturen gegründet wurde. Nach Ansicht des FFN können sinnvolle politische Änderungen nur auf nationaler Ebene stattfinden. Darum halten diese Experten multidisziplinäre nationale Koalitionen für den effektivsten Weg, um ihre Ziele umzusetzen. Das FFN richtet u.a. eine jährlich stattfindende Konferenz aus und soll als globale Vorlage für die Schaffung nationaler Netzwerke in möglichst vielen Staaten fungieren.
Globale alterstraumatologische Netzwerke
Wie oben beschrieben stellen proximale Femurfrakturen eine der häufigsten und vital bedrohlichsten Entitäten alterstraumatologischer Patienten dar, weswegen sich die globalen alterstraumatologischen Register und vorhandenen Behandlungsalgorithmen auf diese Personengruppe und Entität konzentrieren.2 Bedingt durch diese Erkenntnis haben viele Länder dieses interdisziplinäre Behandlungskonzept bereits in ihre Leitlinien eingefügt. So hat zum Beispiel Großbritannien die Sicherung der qualitativ hochwertigen interdisziplinären Versorgung älterer Patienten mit proximaler Femurfraktur im sog. „Best Practice Tariff“ festgehalten, worin bei der Vergütung die Umsetzung der ganzheitlichen Versorgung Beachtung findet.8 Dabei fließen zum Beispiel die rasche Mobilisierung der Patienten und die Initiierung einer Osteoporosetherapie zur sekundären Frakturprävention in die Berechnungen der Höhe der Abschlagszahlungen mit ein.
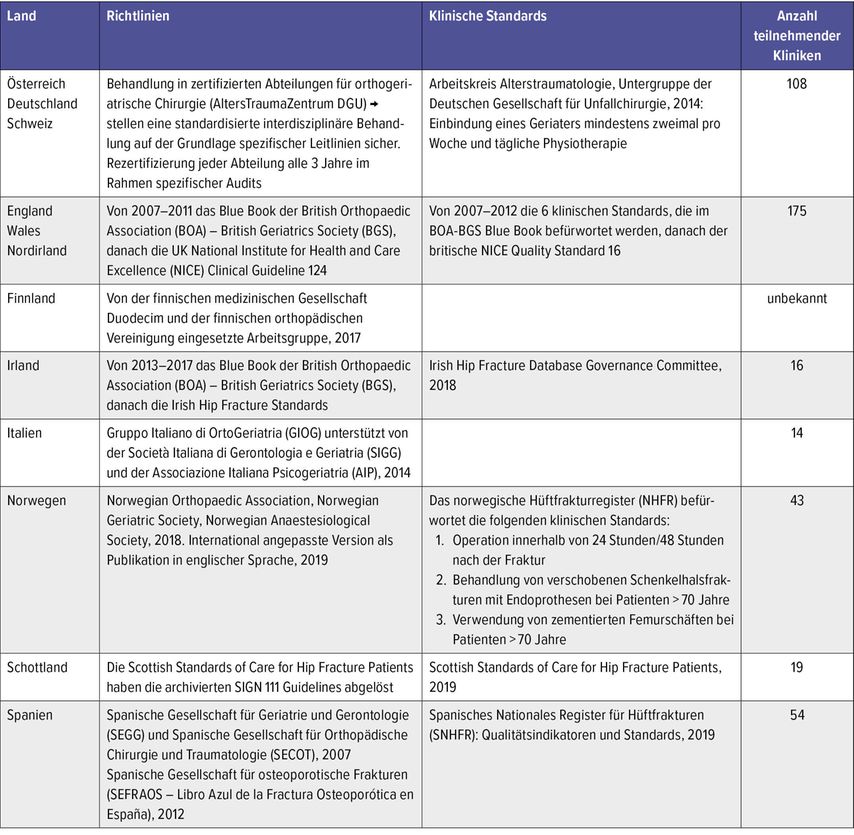
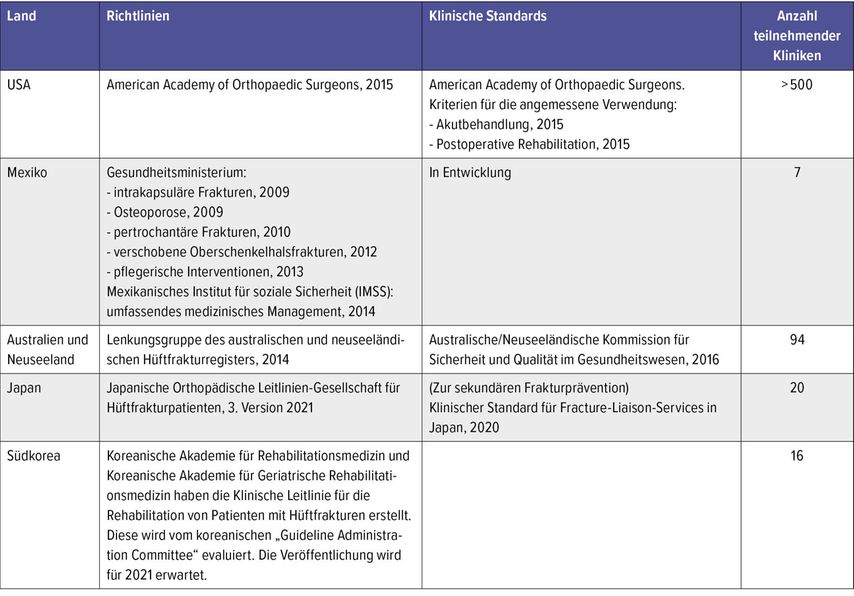
Die Tabellen (Tab.1 und 2) geben einen Überblick über die unterschiedlichen Ansätze der interdisziplinären Versorgung von älteren Patienten mit proximalen Femurfrakturen in den verschiedenen Ländern, wobei einige Schlüsselelemente immer wieder berücksichtigt werden.9
Tab. 1: Übersicht über die klinischen Richtlinien und Standards zur Versorgung älterer Patienten mit proximaler Femurfraktur in Europa. Staaten mit unpräzisen Versorgungskonzepten sind nicht aufgeführt (mod. n. Neuerburg C et al. 2021)9
Tab. 2: Übersicht über die klinischen Richtlinien und Standards zur Versorgung älterer Patienten mit proximaler Femurfraktur außerhalb Europas. Staaten mit unpräzisen Versorgungskonzepten sind nicht aufgeführt (mod. n. Neuerburg C et al. 2021)9
Alterstraumatologische Versorgungskonzepte und gesundheitspolitische Relevanz im deutschsprachigen Raum
2014 rief die AG Alterstraumatologie (inzwischen Sektion für Alterstraumatologie) der Deutschen Gesellschaft für Unfallchirurgie (DGU) die Initiative AltersTraumaZentrum DGU® ins Leben, um den vielen Facetten der Behandlung alter und hochbetagter Patienten gerecht zu werden. So konnten bis heute 108 Kliniken in Deutschland, Österreich und der Schweiz zertifiziert werden, die sich der interdisziplinären Behandlung dieser Patientengruppe besonders widmen.10 Der „Kriterienkatalog AltersTraumaZentrum DGU“ bildet dabei die Grundlage für die Zertifizierung. In ihm sind verschiedene qualitätsorientierte Faktoren festgelegt, die die standardisierte Versorgung der Patienten sicherstellen sollen. Alle zertifizierten Kliniken geben ihre Patienten außerdem in das Alterstraumatologie-Register ein, wodurch die Versorgung auf dem Boden der akutellen Daten auch in Zukunft weiter optimiert werden kann.
In Deutschland trat außerdem am 1. 1. 2021 die für alle Kliniken bindende GBA-Richtlinie Hüftfrakturen in Kraft, die der Qualitätssicherung bei der Versorgung von Patienten mit hüftgelenknahen Femurfrakturen dient und eine alterstraumatologische Strukturanpassung aller orthopädischen/unfallchirurgischen Abteilungen erforderlich macht, in denen ältere Hüftfrakturpatienten behandelt werden.
Hierdurch soll eine qualitativ hochwertige und frühestmögliche operative Versorgung sichergestellt werden. Weiterhin werden so erstmals Konzepte zu Struktur-, Prozess- und Ergebnisqualität der Versorgung, Vermeidung oder Minderung der perioperativen Morbidität/Mortalität, Pflegebedürftigkeit und Institutionalisierung sowie Erhalt der Lebensqualität vorgegeben. Damit werden, wie im bereits beschriebenen „Best Practice Tariff“ aus Großbritannien, die neuesten wissenschaftlichen Erkenntnisse berücksichtigt, wodurch die Initiativen/Konzepte der o.g. Fachgesellschaften, Allianzen und landesspezifischen Bemühungen erstmalig auch in Deutschland einen bindenden Einfluss auf das Behandlungsergebnis älterer Hüftfrakturpatienten haben werden.
Literatur:
1 Plass D et al.: Trends in disease burden in Germany: results, implications and limitations of the Global Burden of Disease study. Dtsch Arztebl Int 2014; 111(38): 629-38 2 Liener UC et al. (Hrsg.): Weißbuch Alterstraumatologie. Vol. 1. Kohlhammer, 2018 3 Hawley S et al.: Clinical effectiveness of orthogeriatric and fracture liaison service models of care for hip fracture patients: population-based longitudinal study. Age Ageing 2016; 45(2): 236-42 4 Prestmo A et al.: Comprehensive geriatric care for patients with hip fractures: a prospective, randomised, controlled trial. Lancet 2015; 385(9978): 1623-33 5 Hagen G et al.: Estimating the future burden of hip fractures in Norway. A NOREPOS study. Bone 2020; 131: 115156 6 Neuerburg C et al.: Improved outcome in hip fracture patients in the aging population following co-managed care compared to conventional surgical treatment: a retrospective, dual-center cohort study. BMC Geriatr 2019; 19(1): 330 7 Rapp K et al.: The association between orthogeriatric co-management and mortality following hip fracture. Dtsch Arztebl Int 2020; 17(4): 53-9 8 Oakley B et al.: Does achieving the best practice tariff improve outcomes in hip fracture patients? An observational cohort study. BMJ Open 2017; 7(2): e014190 9 Neuerburg C et al.: Alterstraumatologische Netzwerke. Osteologie 2021; in press 10 AUC http://www.alterstraumazentrum-dgu.de/
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...