Kragendesign in der Hüftendoprothetik
Autoren:
Priv.-Doz. DDr. Kevin Staats, BSc
Univ.-Prof. Dr. Reinhard Windhager
Universitätsklinik für Orthopädie und Unfallchirurgie,
Medizinische Universität Wien
Korrespondierender Autor:
Priv.-Doz. DDr. Kevin Staats, BSc
E-Mail: kevin.staats@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Einsatz von Kragenvarianten in der zementfreien Hüftendoprothetik erlebt eine Renaissance. Rezente Daten scheinen den Einsatz kragenbeinhaltender Schaftdesigns auch zu befürworten.
Keypoints
-
Zementfreie Schaftdesigns mit Kragen sind bereits vor mehr als 70 Jahren verwendet worden.
-
Durch höhere Ansprüche der Patient:innen steigen auch die Anforderungen an das Implantat und eine ausreichende Primärstabilität alleinig durch den Press-Fit erscheint nicht immer möglich.
-
Sowohl in biomechanischen als auch in klinischen und Registerstudien zeigen zementfreie Kragendesigns einen Vorteil gegenüber kragenlosen Varianten.
-
Der Kragen sollte möglichst nahe am Calcar positioniert werden, um die biomechanischen Vorteile nützen zu können.
Historische Einblicke
Designs von Schaftkomponenten mit einem am Calcar abstützenden Kragen sind keineswegs neu, sondern existieren bereits seit über 70 Jahren in der Hüftendoprothetik. Tatsächlich wurde die Austin-Moore-Hemiprothese – ein zementfreier Schaft mit Kragenkomponente – von Dr. Harold Bohlman bereits 1938 in den USA implantiert.1 Weitere historische Press-Fit-Implantatdesigns wie die 1951 eingeführte McKee-Farrar-Prothese2 oder die in den 1960er-Jahren verwendete Ring-Prothese3 zeigten eine Calcarunterstützung mittels Kragen.
Auch in der zementierten Hüftendoprothetik fand der Kragen seinen Einsatz. Die von Sir John Charnley entwickelte Hüftprothese wurde ebenfalls mit Kragen konzipiert und auch moderne zementierte Composite-Beam-Schaftvarianten weisen einen Kragen auf.
Prinzip zementfreier Kragendesigns, biomechanische und In-vitro-Daten
Die zugrundeliegende Idee eines am Calcar aufsitzenden Kragens ist das Verhindern der Schaftmigration. Denn auch wenn zementfreie Schäfte bei gutem Press-Fit eine ausreichende Primärstabilität gewährleisten sollten, kann diese – insbesondere bei mangelnder Knochenqualität – nicht immer erzielt werden. Hier kann der Kragen der Prothese eine weitere Migration des Schaftes erschweren, indem axiale Kräfte vermehrt auf den medialen kortikalen Knochen übertragen werden. Dies konnte auch bereits 1988 durch Whiteside in einer biomechanischen Untersuchung an Leichenfemora4 gezeigt und in mehreren weiteren Studien bestätigt werden. Untersuchungen an der Austin-Moore-Prothese konnten ebenso zeigen, dass durch einen Wegfall der Kragen-Calcar-Interaktion eine deutlich vermehrte Last auf den intramedullären Anteil der Schaftkomponente übertragen wird und es zu einem Stress-Shielding der proximalen medialen Kortikalis kommt.5 Dem kann nur mit einer ausreichenden Primär- und Sekundärstabilität des Implantates entgegengewirkt werden. Grundvoraussetzung hierfür ist ein adäquater Sitz des Kragens am Calcar. Dies unterstreicht die Notwendigkeit einer genauen präoperativen Planung und intraoperativen Umsetzung der Schenkelhalsosteotomie, um den Schaft so exakt wie möglich zu positionieren.
Eine rezente Finite-Elemente-Studie von Watanabe et al. verglich die Mikrobewegungen von Schäften, die direkt am Calcar positioniert waren, mit Kragenschäften, die einen Abstand zum Calcar hatten, und kragenlosen Varianten.6 Durch das Aufsitzen des Kragens am Calcar konnten Mikrobewegungen beim Gehen in der Ebene und beim Stiegensteigen signifikant reduziert werden. Wenn der Kragen einen Abstand aufweist, zeigen sich keine Unterschiede in den Mikrobewegungen zu den kragenlosen Schäften. Durch verminderte Mikrobewegungen besteht das Potenzial, das Risiko für eine aseptische Lockerung durch den Einsatz von Kragendesigns zu reduzieren. Durch eine Verminderung der axialen Mikrobewegungen können jedoch nicht nur Lockerungen im Verlauf verhindert werden, sondern auch das Auftreten von periprothetischen Frakturen scheint dadurch reduziert zu sein.7 Auch hier scheint es von großer Wichtigkeit zu sein, dass der Kragen am Calcar sitzt. Eine rezente Arbeit von Lamb et al. konnte zeigen, dass bei einem Kragen-Knochen-Abstand von >1mm signifikant geringere Kräfte notwendig waren, um eine periprothetische Fraktur zu erzeugen.8
Jedoch scheinen Kragenvarianten nicht nur vermehrte axiale Kräfte zu kompensieren, sie dürften auch erhöhten Rotationskräften entgegenwirken.9 Grund dafür dürfte sein, dass einerseits durch das Aufsitzen am Calcar die endostale Rotationsfähigkeit durch erhöhte Scherkräfte verringert ist und andererseits durch die Schrägheit des Calcars eine Rotation durch den Kragen selbst erschwert wird.
Warum wurden die Kragendesigns zwischenzeitlich verlassen?
Aufgrund von Entwicklungen in der Schaftgeometrie und der Implantatbeschichtung, welche eine deutlich verbesserte Primärstabilität mit sich brachten, wurden Kragenoptionen in der zementfreien Hüftendoprothetik immer weniger berücksichtigt. Es wurde angenommen, dass der Press-Fit der Prothese genügend Primärstabilität erreicht, um eine Migration bzw. übermäßige Mikrobewegungen zu verhindern und eine Osseointegration zu ermöglichen. Dies ist durch ein restriktives postoperatives Remobilisationsschema mit entlastender Mobilisierung für 6 Wochen und bei niedrigen Ansprüchen der Patient:innen an die Endoprothese sicherlich auch zu erzielen. Zudem wurde auch angenommen, dass der Kragen dem erwünschten Press-Fit der Prothese negativ entgegenwirken könnte, da durch ein frühzeitiges Aufsitzen am Calcar ein optimaler Press-Fit schwerer erreicht werden kann.
Ein weiterer potenzieller Nachteil beim Einsatz eines Kragens ist der sogenannte Calcar-Pivot. Hierbei kommt es durch Aufsitzen des Kragens zu einem Drehpunkt am Calcar und die Prothese kann distal zu schwingen beginnen. Eine derartige Situation ist möglich bei unterdimensionierten Schaftgrößen. Eine adäquate präoperative Planung mit modernen Methoden kann sowohl den ausbleibenden Press-Fit als auch einen möglichen Calcar-Pivot verhindern.
Warum sollte man moderne Schaftdesigns mit Kragen verwenden?
Durch den Erfolg der primären Hüftendoprothetik der letzten 30 Jahre wurden Indikationsstellungen erweitert, dadurch Patient:innen jünger und die Ansprüche an die Endoprothese auch größer. Dementsprechend wurden weniger rigide Remobilisationsschemata eingeführt und die Anforderungen an die Endoprothesen größer. Dies hat zur Folge, dass die Primärstabilität durch den Press-Fit nicht immer ausreichend ist und der Einsatz eines Kragens sinnvoll erscheint. Wissenschaftliche Untersuchungen mit moderneren Implantaten, welche Kragendesigns gegen kragenlose Designs verglichen haben, haben jedoch auf sich warten lassen. Erst durch rezente Daten aus biomechanischen Untersuchungen, aber auch durch klinische und Registerstudien, welche durchaus Vorteile beim Einsatz von Kragenvarianten aufweisen, wurden Designs mit Kragen wieder populärer. Mittlerweile sind gängige metaphysär und metadiaphysär verankernde Schäfte häufig mit und ohne Kragen erhältlich.
Randomisierte kontrollierte Studien (RCT) gibt es zu dieser Thematik lediglich sehr wenige. Ein RCT von Meding et al. aus dem Jahr 1999 verglich Patient:innen, die zwischen 1986 und 1989 entweder einen kragenlosen oder kragenbeinhaltenden Schaft desselben Designs erhalten hatten. Ein Unterschied in der Revisions- oder Komplikationsrate konnte hierbei nicht nachgewiesen werden, jedoch konnte bei kragenlosen Schäften eine signifikant höhere Anzahl an radiologischen Saumbildungen nachgewiesen werden. Ein rezenter RCT mit kleiner Fallzahl (23 mit Kragen vs. 26 ohne Kragen) hat signifikant mehr Schaftmigrationen innerhalb der ersten zwei Wochen in der kragenlosen Gruppe zeigen können. Eine große Single-Center-Studie von Sershon et al. hat 3664 kragenlose gegen 2556 Schäfte mit Kragen verglichen und dabei mehr periprothetische Frakturen bei Schäften ohne Kragen festgestellt.10
Deutlich klarer werden die Ergebnisse bei zunehmender Fallzahl aus den nationalen Endoprothesenregistern. Im norwegischen Prothesenregister konnte bei Verwenden eines CORAIL-Schaftes (DePuy Synthes) mit Kragen ein signifikant geringeres Risiko für jegliche Revision sowie für Revisionen aufgrund einer aseptischen Lockerung oder einer periprothetischen Fraktur festgestellt werden.11 Eine Analyse aus dem britischen Prothesenregister zeigte bei kragenlosen Schäften ein um das 4,7-Fache höheres Frakturrisiko.12
Eigene Erfahrungen
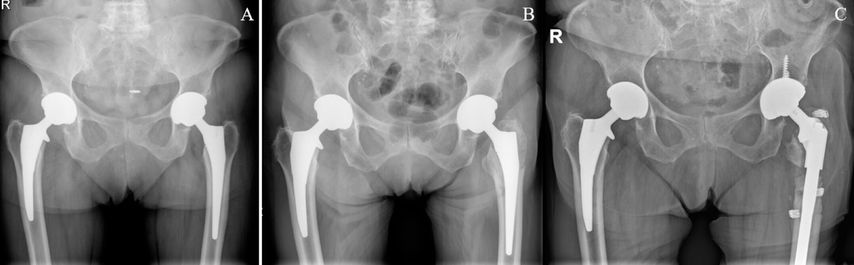
Seit 2015 werden an der Klinischen Abteilung für Orthopädie der Medizinischen Universität Wien nahezu immer zementfreie Schäfte mit Kragen verwendet. Noch nicht publizierte Daten unserer Abteilung zeigen ähnliche Ergebnisse, dass nämlich die Lockerungs- und Frakturrate beim Verwenden der Kragendesigns niedriger ist. Ein demonstratives Beispiel ist in Abbildung 1 zu sehen. Weitere radiologische und Migrationsanalysen werden derzeit vorgenommen.
Abb. 1: (A) Zustand nach beidseitiger zementfreier Hüfttotalendoprothese, rechts Kragendesign, links kragenloses Design; (B) auf der Seite mit kragenlosem Design kommt es zu einer periprothetischen Femurschaftfraktur links; (C) Systemwechsel auf tripolare Pfanne (aufgrund der Mehrfragmentfraktur im Bereich des Trochanter major) und auf einen diaphysär verankernden Schaft
Literatur:
1 Moore AT, Bohlman HR: J Bone Joint Surg Am 1943; 25 2 McKee GK, Watson-Farrar J: J Bone Joint Surg Br 1966; 48(2): 245-59 3 Ring PA: J Bone Joint Surg Br 1968; 50(4): 720-31 4 Whiteside LA et al.: Clin Orthop Relat Res 1988; (231): 120-6 5 Keaveny TM, Bartel DL: J Orthop Res 1993; 11(2): 272-84 6 Watanabe R et al.: Arthroplast Today 2023; 21: 101140 7 Demey G et al.: J Arthroplasty 2011; 26(8): 1549-55 8 Lamb JN et al.: Clin Biomech 2021; 87: 105411 9 Johnson AJ et al.: J Bone Joint Surg Am 2020; 102(16): 1427-33 10 Sershon RA et al.: J Arthroplasty 2021; 36(7S): S363-6 11 Melbye SM et al.: Clin Orthop Relat Res 2021; 479(10): 2169-80 12 Lamb JN et al.: Bone Joint J 2019; 101-B: 779-86
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...