Kostenanalyse und Wirksamkeit der Zementaugmentation in der Versorgung von instabilen pertrochantären Frakturen
Autor:innen:
Dr. Julia Schneller
Fachärztin MUM
Muskuloskelettales UniversitätsZentrum München
Campus Großhadern
E-Mail: julia.schneller@med.uni-muenchen.de
Prof. Dr. Christian Kammerlander
AUVA-Unfallkrankenhaus
Steiermark, Graz
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Betrachtung der Kosten, der qualitätsadjustierten Lebensjahre (QUALY) und des inkrementellen Kosten-Effektivitäts-Verhältnisses (ICER), basierend auf der kürzlich veröffentlichten Studie im JBJS.1
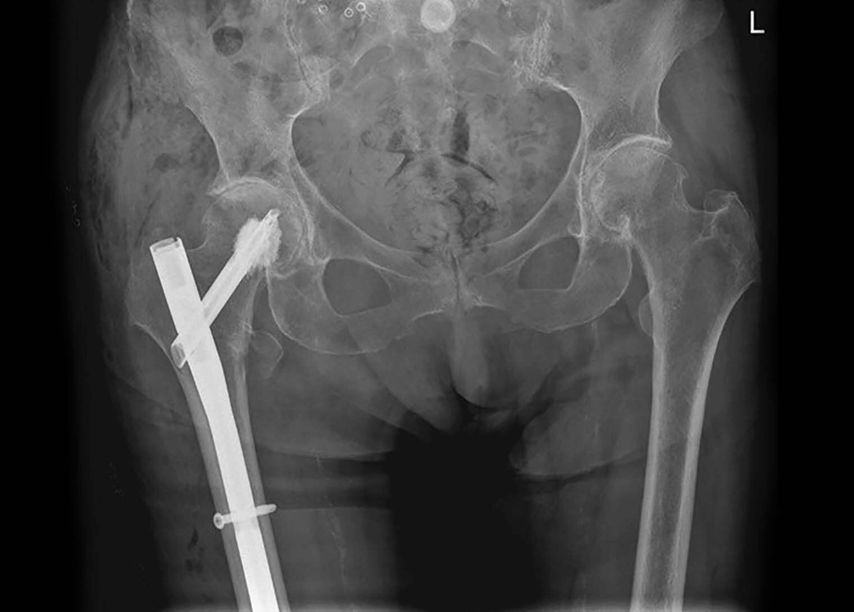
Pertrochantäre Femurfrakturen treten überwiegend bei älteren bzw. geriatrischen Patienten auf und sind daher mit hohen Mortalitäts- und Morbiditätsraten, schlechten funktionellen Ergebnissen und einer eingeschränkten Lebensqualität verbunden. Hierbei sind die Ursachen für eine proximale Femurfraktur bei älteren Menschen vielfältig. Neben einem erhöhten Sturzrisiko, zahlreichen internistischen (z.B. Diabetes mellitus, kardiovaskuläre Erkrankungen) und neurologischen Begleiterkrankungen (z.B. M. Parkinson, Polyneuropathie) sowie weiteren geriatrischen Syndromen wie beispielsweise die Sarkopenie, Mangelernährung oder eine Polypharmazie stellt insbesondere ein fortgeschrittenes Osteoporosestadium, einhergehend mit einer reduzierten Knochenqualität, die größte Herausforderung in der Frakturversorgung dar.2 Eine bewährte Methode zur Stabilisierung dieser Frakturen ist der Einsatz von intramedullären Nägeln, mit oder ohne die Verwendung von Knochenzement (Abb. 1).
Abb. 1: Röntgen Beckenübersicht: Z. n. zementaugmentierter Implantation eines intramedullären Nagels bei Z. n. pertrochantärer Femurfraktur rechts
Mechanische Komplikationen sind dabei nach der Behandlung instabiler pertrochantärer Frakturen keine Seltenheit, vielmehr wird sogar von einer Komplikationsrate von bis zu 20,5%3 ausgegangen. Dabei sind gerade Komplikationen wie ein „cut-out“ oder „cut-through“ des Implantats (2,2–12%)4 von höchster Relevanz, da diese eine Revisionsoperation erforderlich machen.
Um ein mechanisches Versagen der Frakturversorgung zu minimieren, ist neben der Frakturreposition, der Implantatposition und dem „Tip-apex“-Abstand auch das Implantatdesign entscheidend, um die Rotations- und Winkelstabilität des intramedullären Nagels zu verbessern.5,6 Beispielsweise kann die Verwendung spiralförmiger Klingen als Kopfelement bei der Frakturversorgung beim Einschlagen der Klinge zu einer Verdichtung der Spongiosa führen und somit die biomechanische Verankerung im Knochen erleichtern. Zudem kann durch die Zementaugmentation eine bessere Verankerung des Nagelelements im Femurkopf und damit einhergehend eine höhere Ausbruchssicherheit erreicht werden.7,8 Die aktuelle Studienlage zeigt, dass die durch den Knochenzement erhöhte Implantatstabilität nicht nur zu einer frühzeitigen Mobilisierung führt, sondern hierdurch auch ein tendenziell geringeres Reoperationsrisiko erreicht werden kann.9
Neben der Wirksamkeit der Zementaugmentation ist auch die Kosteneffizienz ein wichtiger Aspekt, der bei der Entscheidungsfindung für die optimale Behandlungsmethode berücksichtigt werden sollte, da geringere Reoperationsraten langfristig zu Kosteneinsparungen führen können.
Kostenanalyse
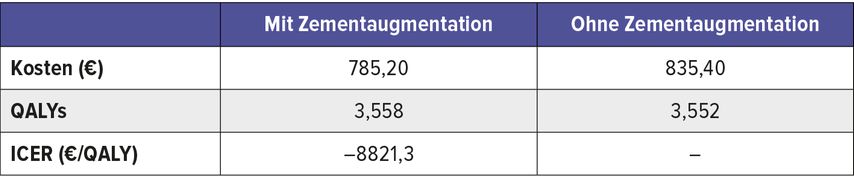
Angesichts des zunehmend begrenzten Gesundheitsbudgets im deutschen Gesundheitssystem könnten solide Kosten-Effektivitäts-Analysen die klinische Entscheidungsfindung unterstützen und wertvolle Informationen liefern. Die 2022 im „Journal of Bone and Joint Surgery“ (JBJS) veröffentlichte Kostenanalyse bezieht sich dabei auf die Bewertung der finanziellen Auswirkungen zweier verschiedener Behandlungsansätze (mit Zementaugmentation vs. keine Augmentation) bei der Fixierung geschlossener pertrochantärer Femurfrakturen.1 Die Kosten (in Euro) wurden aus der Perspektive des Kostenträgers in Deutschland betrachtet und anhand von Daten des Statistischen Bundesamtes auf den Verbraucherpreisindex 2020 hochgerechnet.10 Die Wahrscheinlichkeit eines Revisionseingriffs für eine Fixierung mit Augmentation und ohne Augmentation wurde entsprechend der aktuellen Literatur mit 1,6% bzw. 7,4% (p=0,009) angenommen.
Eine Kostenanalyse umfasst dabei in der Regel mehrere Aspekte. In das Modell der Studie wurden die Kosten für Revisionsoperationen, ambulante Besuche und die Rehabilitation nach der Revision einbezogen. Die direkten medizinischen Kosten wie Krankenhauskosten, Kosten für den chirurgischen Ersteingriff, Medikamente und Verbrauchsmaterialien des Ersteingriffes wurden nicht berücksichtigt, da davon ausgegangen werden kann, dass diese für beide Behandlungsgruppen identisch sind. Für die Augmentationsgruppe wurden die Materialkosten für die Augmentation und die Kosten für die Dichtigkeitsprüfung herangezogen. Die Kosten für die zusätzliche Zeit im Operationssaal (geschätzte Erhöhung der durchschnittlichen Operationszeit um 5 Minuten) wurden unter Verwendung eines OP-Minutensatzes von 15Euro berechnet (Tab. 1).11
Um die Rentabilität der zwei verschiedenen Behandlungsoptionen zu bewerten, wurde unter anderem eine Base-Case-Analyse durchgeführt. Diese Analyse zeigte eine Reduktion der durchschnittlichen Gesamtkosten pro Patienten um 50,30 Euro unter der Verwendung von Knochenzement bei der intramedullären Fixierung einer pertrochantären Femurfraktur im Vergleich zu einer Fixierung ohne Augmentation (785,20 Euro vs. 835,40 Euro). Im Ergebnis überwogen dabei die Einsparungen durch vermiedene Revisionsoperationen die mit der Zementaugmentation verbundenen Anfangskosten. Das Kosteneffektivitätsmodell umfasste dabei zwei Stufen: zum einen die Simulation der klinischen Ereignisse, Kosten und Nutzen über ein Jahr nach der Indexoperation und zum anderen ein Markov-Modell, das klinische Ereignisse, Kosten und Nutzen über die gesamte Lebensdauer extrapolierte. Die größte Kosteneinsparung konnte innerhalb des ersten Jahres nachgewiesen werden, was vornehmlich der Tatsache geschuldet ist, dass das Modell Unterschiede in der Rate der Revisionsoperationen nur innerhalb des ersten Jahres annahm. Diese Annahme basierte auf den aktuellen Studien, welche zeigen, dass die Verringerung des Risikos von Revisionseingriffen im Zusammenhang mit der Zementaugmentation überwiegend innerhalb des ersten Jahres nach der Fixierungsoperation zu beobachten war.14
Das Ergebnis der Kostenanalyse kann dazu beitragen, die Effizienz und Rentabilität der verschiedenen Behandlungsoptionen zu bewerten und Entscheidungsträger im Gesundheitswesen bei der Ressourcenallokation und der Optimierung der Patientenversorgung zu unterstützen.
Wirksamkeit
Neben der Kosteneffizienz muss im Rahmen einer Kosten-Effektivitäts-Analysen auch die Wirksamkeit einer Intervention betrachtet werden. Diese kann in QALYs gemessen werden. QALY steht für „Quality-Adjusted Life Year“ und ist eine Maßeinheit, die in der Gesundheitsökonomie verwendet wird, um den Nutzen medizinischer Interventionen zu bewerten und zu quantifizieren. Der Nutzwert ist demnach ein Maß für die Qualität des Lebens und basiert auf der Vorstellung, dass die Lebensqualität nicht nur von der Länge des Lebens abhängt, sondern auch von der Gesundheit und dem Wohlbefinden während dieser Zeit. QALYs berücksichtigen sowohl die Anzahl der Lebensjahre als auch die Qualität dieser Jahre. Die Qualität lässt sich numerisch quantifizieren auf einer Skala von 0 bis 1, wobei 0 dem schlechtesten Gesundheitszustand entspricht und 1 einer perfekten Gesundheit. Ein Jahr bei perfekter Gesundheit entspricht 1 QALY.
Die Base-Case-Analyse in unserer veröffentlichten Studie, die auf einer Kohorte von 1000 Patienten basiert, zeigte, dass die Fixierung mit Zementaugmentation im Vergleich zur Fixierung ohne Augmentation bessere gesundheitliche Ergebnisse erbrachte.1 Über die gesamte Lebenszeit betrachtet ergab sich für die Fixierung mit Augmentation ein zusätzlicher Nutzen von 0,01 QALY/Patient.
Die geringen QALY-Gewinne waren zu erwarten, da die Augmentation die langfristige Lebensqualität oder Lebensspanne der Patienten nicht wesentlich veränderte.
ICER
Um den Nutzen von medizinischen Interventionen zu bewerten, wird in der Gesundheitsökonomie der Begriff ICER verwendet. ICER steht dabei für „Incremental Cost-Effectiveness Ratio“ (inkrementelles Kosten-Effektivitäts-Verhältnis) und berechnet das Verhältnis zwischen den zusätzlichen Kosten einer bestimmten Gesundheitsmaßnahme im Vergleich zu einer Alternative und den zusätzlichen gesundheitsbezogenen Effekten, die mit dieser Maßnahme erzielt werden. Basierend auf den zusätzlichen gesundheitlichen Vorteilen ermöglicht das Kosten-Effektivitäts-Verhältnis eine Einschätzung darüber, ob die zusätzlichen Kosten einer neuen Intervention gerechtfertigt sind oder nicht.
In der veröffentlichten Studie im JBJS wurde das ICER als die inkrementellen Kosten für den Gewinn eines zusätzlichen QALY (€/QALY) (entspricht den Kosten pro gewonnenes qualitätsadjustiertes Lebensjahr) für die intramedulläre Nagelung bei pertrochantären Frakturen mit Augmentation im Vergleich zu keiner Augmentation berechnet.1 Die Berechnung des ICER erfolgte dementsprechend durch Division der Differenz der Kosten beider Interventionen durch die Differenz ihrer Effekte.
In der Studie konnte entsprechend der Tabelle 2 gezeigt werden, dass sich das Kosten-Effektivitäts-Verhältnis zugunsten der Zementaugmentation verhält. Da es infolge der vermiedenen Revisionseingriffe sowohl zu geringeren Kosten als auch zu einem leichten Gewinn an QALYs kommt, zeigt entsprechend auch die Betrachtung des ICER eine Dominanz des Verfahrens der Verwendung von Knochenzement. Dementsprechend kann im langfristigen Verlauf unter der Verwendung von Knochenzement bei der intramedullären Fixierung von proximalen Femurfrakturen von einer Kosteneffizienz im Vergleich zu einem Verfahren ohne Augmentation ausgegangen werden.
Tab. 2: Ergebnisse der Base-Case-Analyse. Die Ergebnisse werden als Kosten oder QALY pro Patient angegeben. Das ICER wird berechnet aus den Kosten/QALY in der Gruppe mit Zementaugmentation minus Kosten/QALY in der Gruppe ohne Zementaugmentation
Take-Home-Message
Zusammenfassend lässt sich sagen, dass die Studie der „cost-effectiveness of cement augmentation versus no augmentation for the fixation of unstable trochanteric fractures“ den Nachweis erbringt, dass die Zementaugmentation eine kosteneffektive Strategie im Vergleich zu keiner Augmentation bei der intramedullären Nagelfixation von pertrochantären Frakturen ist.
Diese Ergebnisse haben Auswirkungen auf die Bewertung der verschiedenen Behandlungsoptionen bei der intramedullären Fixierung und können helfen, Entscheidungen über die Ressourcenallokation im Gesundheitswesen zu treffen.
Es ist jedoch wichtig anzumerken, dass eine Kosten-Effektivitäts-Analyse allein nicht ausreicht, um eine fundierte Entscheidung zu treffen. Auch andere Faktoren wie das Patientenalter, Knochenqualität und ethische Überlegungen sollten berücksichtigt werden, um eine ganzheitliche Bewertung der Behandlungsoptionen zu ermöglichen. Dennoch ist festzuhalten, dass weitere Untersuchungen mit Langzeitdaten und größeren Stichproben erforderlich sind, um die Kosteneffektivität der Zementaugmentation weiter zu validieren und die Langzeitergebnisse zu untersuchen.
Literatur:
1 Joeris A et al.: Cost-effectiveness of cement augmentation versus no augmentation for the fixation of unstable trochanteric fractures. J Bone Joint Surg Am 2022; 104(22): 2026-34 2 González-Zabaleta J et al.: Comorbidity as a predictor of mortality and mobility after hip fracture. Geriatr Gerontol Int 2016; 16(5): 561-9 3 Liu W et al.: Mechanical complications of intertrochanteric hip fractures treated with trochanteric femoral nails. J Trauma Acute Care Surg 2013; 75(2): 304-10 4 Murena L et al.: Predictors of cut-out after cephalomedullary nail fixation of pertrochanteric fractures: a retrospective study of 813 patients. Arch Orthop Trauma Surg 2018; 138(3): 351-9 5 Zhang W et al.: Risk factors for mechanical failure of intertrochanteric fractures after fixation with proximal femoral nail antirotation (PFNA II): a study in a Southeast Asian population. Arch Orthop Trauma Surg 2021; 141(4): 569-75 6 Fan J et al.: Risk factors for implant failure of intertrochanteric fractures with lateral femoral wall fracture after intramedullary nail fixation. Injury 2021; 52(11): 3397-403 7 Sermon A et al.: Bone cement augmentation of femoral nail head elements increases their cut-out resistance in poor bone quality - a biomechanical study. J Biomech 2021; 118: 110301 8 Zheng L et al.: Cement augmentation of the proximal femoral nail antirotation for the treatment of two intertrochanteric fractures - a comparative finite element study. BMC Musculoskelet Disord 2021; 22(1): 1010 9 Kammerlander C et al.: Cement augmentation of the proximal femoral nail antirotation (PFNA) - a multicentre randomized controlled trial. Injury 2018; 49(8): 1436-44 10 GENESIS-Online FSOG-. Verbraucherpreisindex (inkl. Veränderungsraten): Deutschland, Jahre. 2020; www-genesis.destatis.de/genesis//online?operation=table&code=61111-0001&bypass=true&levelindex=0&levelid=1626953580439#abreadcrumb 11 von Eiff MC et al.: Process optimization in total knee arthoplasty procedures: impact of size-specific instrument sets on costs and revenue. Orthopade 2019; 48(11): 963-8 12 Krankenhaus. IIfdEi. ag-DRG-System 2021; DRG I47A; Fallpauschalenkatalog 2021; www.g-drg.de; accessed September 2021 13 Organization. WH. WHO-CHOICE (CHOosing Interventions that are Cost-Effective); www.who.int/news-room/q-a-detail/who-choice-frequently-asked-questions ; accessed June 2021 14 Rompen IF et al.: Cement augmentation for trochanteric femur fractures: a meta-analysis of randomized clinical trials and observational studies. PLoS One 2021; 16(6): e0251894
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...