Kinderorthopädie, quo vadis?
Autor*innen:
Prof. Dr. Walter Michael Strobl, MBA
Dr. Martina Hübner
Dr. Michelle Heise
Kinderorthopädie-Team, Universitätsklinik für Orthopädie und Traumatologie, Salzburg
(Vorstand: Univ.-Prof. Dr. Thomas Freude)
Korrespondierender Autor:
Prof. Dr. Walter Michael Strobl, MBA
E-Mail: walter.strobl@motio.org
Mangelnde Ressourcen der medizinischen Versorgung, speziell in der Kindermedizin, bei komplexen Erkrankungen und elektiven Operationen, in der Orthopädie und Unfallchirurgie, sind seit Monaten Themen in zahlreichen Medien und in der täglichen Arbeit in österreichischen und deutschen Kliniken und Praxen. Aus dem Blickwinkel der Kinderorthopädie sehen wir daher die Notwendigkeit einer Standortbestimmung.
Wie viel Kinderorthopädie benötigen wir heute noch im niedergelassenen, ambulanten und stationären Bereich? Und wie können wir sie unter den gegebenen Rahmenbedingungen so organisieren, dass die Qualität der Gesundheitsleistungen und der Zugang für alle Patientinnen und Patienten gewährleistet werden können?
In den vergangenen Jahrzehnten konnten einige häufige kinderorthopädische Erkrankungen, wie Hüftdysplasien, idiopathische Klumpfüße, Achsfehlstellungen, muskulärer Schiefhals und idiopathische Skoliosen, durch Früherkennung deutlich effizienter und weniger belastend früh behandelt werden. Andererseits hat die Zahl von Kindern mit seltenen und schwereren Systemerkrankungen, die einer umfassenden Langzeitbehandlung bedürfen, signifikant zugenommen. Dass in spezialisierten Ambulanzen regelmäßig Patienten mitunter deutlich zu spät oder auch falsch versorgt vorgestellt werden, macht deutlich, dass die erforderliche Anpassung der Ressourcen und Strukturen derzeit noch nicht abgeschlossen ist.
Kann und will heute jede Fachärztin und jeder Facharzt für Orthopädie und Traumatologie(OT)bzw. Unfallchirurgie die rechtliche und medizinethische Verantwortung für die aus seiner Diagnostik und Behandlung folgende jahrzehntelange Entwicklung der kindlichen Bewegungsorgane übernehmen? Ist unter den derzeitigen Bedingungen eine ausreichende Ausbildung überhaupt möglich?
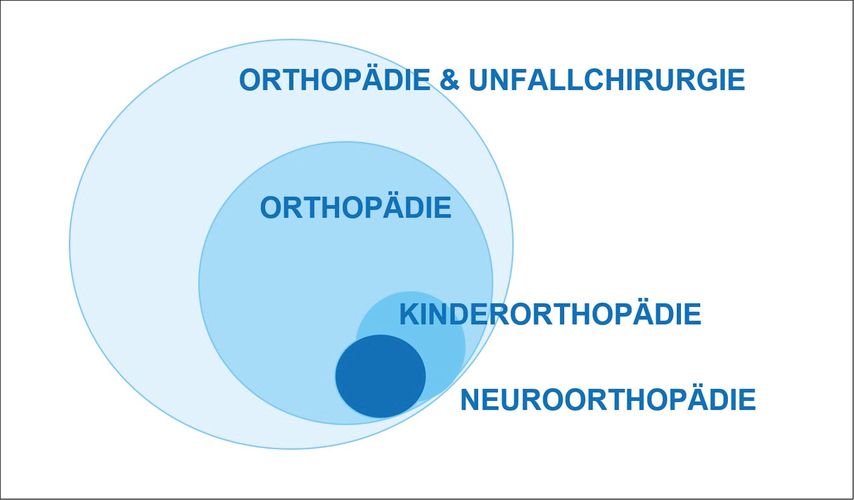
Um Kindern mit komplexen Fehlbildungen, Lähmungen und Bewegungsstörungen ein mobiles, schmerzfreies, selbstbestimmtes und glückliches Leben zu ermöglichen, ist für deren orthopädische Diagnostik und Behandlung eine umfassende Ausbildung mit einer längeren Lernkurve zu berücksichtigen. Die beiden Gebiete Kinderorthopädie und Neuroorthopädie überschneiden sich zu einem großen Teil, da etwa 30% der kinderorthopädischen Erkrankungen neuromotorischen Ursprungs sind und bei einem großen Teil neuroorthopädischer Patienten angeborene Erkrankungen seit der Kindheit vorliegen (Abb.1).
Abb. 1: Überschneidung der durch jahrzehntelange Patientenbetreuung und Prävention geprägten Fachgebiete Kinder- und Neuroorthopädie
Prävention ist ein wichtiger Teil sowohl der Kinder- als auch der Neuroorthopädie. Aufgrund der oft generationenübergreifenden Dimension der Erkrankungen ist im Rahmen der Aus- und Weiterbildung eine eingehende Auseinandersetzung mit internationalen wissenschaftlichen Forschungsergebnissen und davon abgeleiteten fachlichen Standards notwendig.
Wir haben in unseren ersten Studienjahren Anfang der 1980er-Jahre an der damals bedeutendsten deutschsprachigen Kinder- und Neuroorthopädie in Heidelberg-Schlierbach verstanden, dass alle Assistenten mindestens ein Jahr an der Kinder-Neuroorthopädie die funktionelle Anatomie, Entwicklung und Biomechanik der Bewegungsorgane erlernen mussten. Eigene Abteilungen für Dysmelie, Spina bifida und Zerebralparese machten dies möglich. Viele dieser Assistenten wurden Chefärzte in Deutschland und reihten sich in die Gruppe derer ein, die (wie die Gründergeneration Hoffa, Lorenz und Spitzy, meine persönlichen ersten österreichischen Wegweiser Chiari, Meznik, Ender und Kotz und meineLehrer Niethard, Cotta, Hefti, Stotz, Grill, Graf, Frischhut, Bauer und Dorn) als orthopädische Klinikchefs ihren Mitarbeitern Vorbilder als überzeugt tätige Kinderorthopäden waren.
Sie alle haben als ärztliche Leiter über Jahrzehnte die Ressourcen für die Qualität der Patientenversorgung und Ausbildung am Gebiet der Kinderorthopädie gewährleistet, die im Zuge der sogenannten leistungsbezogenen Finanzierung und teilweise patientenfernen Ökonomisierung seit Ende der 1990er-Jahre sowohl in Österreich als auch in Deutschland allmählich reduziert wurden.
Noch immer ermöglicht die Kinderorthopädie Kindern mit schweren komplexen Bewegungsstörungen, wie beispielsweise Zerebralparesen, Arthrogryposen, Myelomeningozelen, Osteogenesis imperfecta und Stoffwechselerkrankungen, schmerzfrei, selbstbestimmt und mobil leben zu können. Aber der Zugang zu den notwendigen Gesundheitsleistungen ist vor allem für Patienten und deren Eltern in Zeiten zunehmender prekärer sozialer Verhältnisse und Sprachbarrieren durch längere Wartezeiten auf ambulante und stationäre Termine, kürzere perioperative Krankenhausaufenthalte, bürokratisch komplizierte Hilfsmittelfinanzierungen und Kostenbeteiligungen schwieriger geworden.
Jene Kinderorthopädie, die seit ihrer ersten Erwähnung 1741 durch den Pariser Dekan Nicolas Andry de Boisregard immer wieder Vorzeigemodell einer sich fortschrittlich darstellenden Medizin war, wird heute als Fachgebiet, dessen ökonomischer Nutzen sich nicht auf den ersten laienhaften Blick erschließt, gemeinsam mit ihren Patientinnen und Patienten zu einem gerade noch tolerierten Bittsteller degradiert.
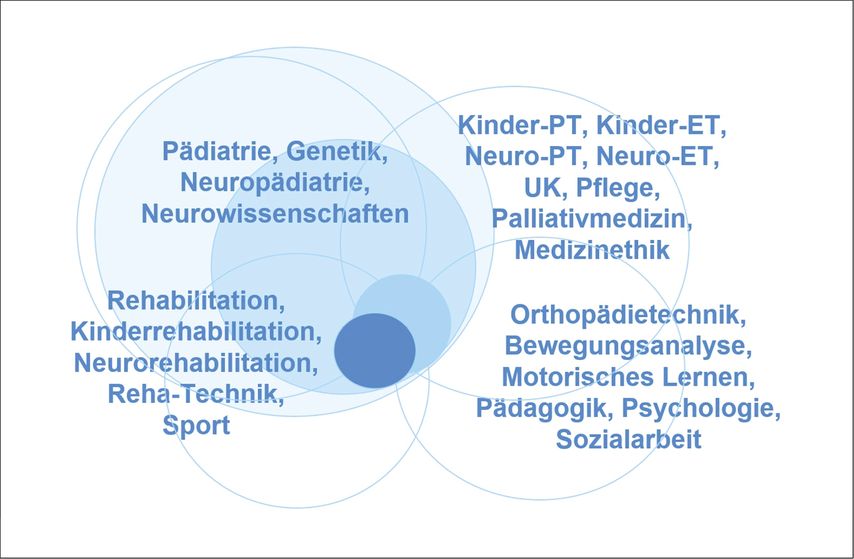
Die seit einigen Jahren wieder stärker wachsende Bevölkerung benötigt jedoch wieder mehr Institutionen für Kinder, aber auch für Erwachsene mit Bewegungseinschränkungen. Wien weist beispielsweise im Jahr 2022 einerseits einen Zuzug von über 50000 überwiegend 20- bis 40-jährigen Personen auf und wird damit demnächst erstmals seit 1910 wieder zwei Millionen Einwohner haben. Andererseits erreichen aufgrund der Fortschritte der Pädiatrie immer mehr Kinder mit komplexen Bewegungserkrankungen das Erwachsenenalter. Spezialisierte niedergelassene, ambulante und stationäre Einrichtungen sind ebenso erforderlich wie interdisziplinäre Transitions- und Kooperationsprogramme. Für den aktuellen Aufgabenbereich der Kinder- und Neuroorthopädie können klare Anforderungen an notwendige Ressourcen definiert werden. Praxen und Kliniken benötigen für die qualitative und effiziente Mindestversorgung Standards in Hinblick auf fachspezifische Qualifikationen zu Wissen und Fertigkeiten, Personalzahl, Geräteausstattung und umfassende interdisziplinäre Kooperationsmöglichkeiten (Abb. 2).
Abb. 2: Kinder- und Neuroorthopädie sind auf ein optimal funktionierendes interdisziplinäres Netzwerk mit einem gemeinsamen Basiswissen angewiesen
Im internationalen Vergleich ist die Kinderorthopädie außerhalb Österreichs und Deutschlands als Spezialfach etabliert. Kinderorthopädische Kliniken sind in der Schweiz, in romanischen und angloamerikanischen Ländern meist Teil großer Kinderkliniken, die die notwendigen Ressourcen, wie pädiatrische Diagnostik inkl. Bildgebung und Genetik und Therapie, Versorgung komplexer und seltener Erkrankungen, Kinderanästhesie, Kinderintensivmedizin, Physio-, Ergotherapie, Logopädie, Pädagogik, psychologische Betreuung der Kinder und Eltern, Transitionsprogramme, Sozialarbeit, spezielle Hilfsmittelversorgung, Kinderehabilitation und ein kindergerechtes Umfeld mit entsprechenden Ambulanzen, Bettenstationen und Therapieräumen zur Verfügung stellen.
In Österreich und Deutschland führte die Zusammenlegung der beiden medizinischen Fachgebiete Orthopädie und Unfallchirurgie in den letzten 15 Jahren zu einer massiven Veränderung der personellen, räumlichen und zeitlichen Versorgungsstrukturen. Sie hat das Ziel, zwei historisch verwandte und ursprünglich einer gemeinsamen Wurzel entstammende Fachgebiete nach dem internationalen Vorbild des Faches „Orthopaedics“ wiederzuvereinigen. Dieses in der Medizingeschichte beispiellose Vorhaben stellt sich jedoch aufgrund wichtiger Besonderheiten als durchaus komplex dar.
Außerhalb des deutschsprachigen Raumes und vor allem im angloamerikanischen Raum hatte sich „Orthopaedics“ nicht getrennt, sondern im Laufe des 20.Jahrhunderts analog zu den wachsenden Erkenntnissen auf den Wissensgebieten und organisatorischen Notwendigkeiten in zahlreiche Teilgebiete aufgespalten. Diese etablierten sich, ähnlich den Teilbereichen der Inneren Medizin, als weitgehend autonome Fachgebiete, die jeweils auch alle traumatologischen Aspekte beinhalten: Foot and Ankle Surgery, Hip Surgery, Spine Surgery, Hand Surgery, Pediatric Orthopaedics, Paraplegiology, Orthopaedic Rehabilitation etc.
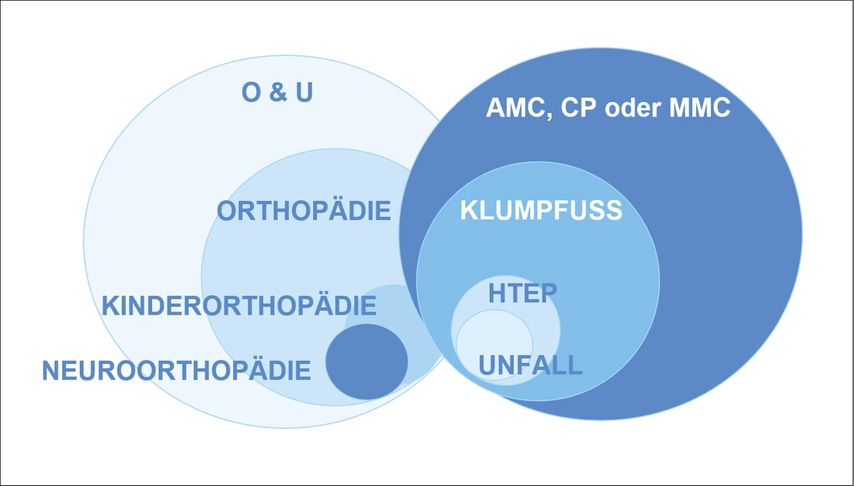
Bei der Planung der Zusammenlegung der Orthopädie und Unfallchirurgie in Deutschland und Österreich wurde angenommen, dass die Fachgebiete innerhalb von ein bis zwei Ärztegenerationen zusammenwachsen würden. Traumatologisches und orthopädisches medizinisches Management funktionieren jedoch sehr unterschiedlich, in der Kinder-, speziell aber in der Neuroorthopädie als lebenslange Begleitung von Patienten (Abb. 3). Sehr bald erkannte man, dass in diesem neu entstandenen zweitgrößten Fachgebiet der Medizin nicht nur Fachärztinnen und Fachärzte mit völlig unterschiedlichem Selbstverständnis als handelnde Personen und mit völlig unterschiedlichem Zugang zur Diagnostik und zu Behandlungsansätzen einander gegenüberstehen, sondern auch gewachsene Teamstrukturen mit spezifischen personellen, räumlichen und zeitlichen Ansprüchen. Je mehr diese Berücksichtigung finden, wie beispielsweise in großen Fachkliniken mit mehreren Spezialdepartments bzw. Spezialabteilungen für die oben genannten Teilgebiete, umso erfolgreicher gelingt die Zusammenführung. Je weniger eine Trennungmöglich ist, wie an kleineren Kliniken, umso mehr steht die Akutversorgung im Vordergrund und elektive ambulante und chirurgische Tätigkeiten werden nachgereiht.
Abb. 3: Durch die oft lebenslange Versorgung ist die Fallzahl pro Fachgebiet zum Betreuungsaufwand pro Patient indirekt proportional
Je nach Standort kann sich die Kinderorthopädie als überwiegend ambulantes und elektives Fachgebiet daher sehr unterschiedlich entwickeln und findet nicht immer ausreichend Ressourcen vor. Rasch sind die Grenzen einer Gefährdung des gesetzlichen Versorgungsauftrages erreicht, insbesondere wenn man berücksichtigt, dass der Zugang von Kindern mit Behinderungen zu Gesundheitsleistungen gesetzlich verankert ist. Im Idealfall sind am gleichen Standort ein ausreichend großes Kinderorthopädieteam, das zumindest 4–5 Personen umfassen sollte, mit allen notwendigen Berufsgruppen, wie Pflege mit intensivmedizinischen, Hilfsmittel- und Gipskenntnissen, Kinder-Physio- und Ergotherapie, Kinder-Orthopädietechnik-Team, eine Abteilung für Orthopädie und Traumatologie und eine Kinderklinik vorhanden.
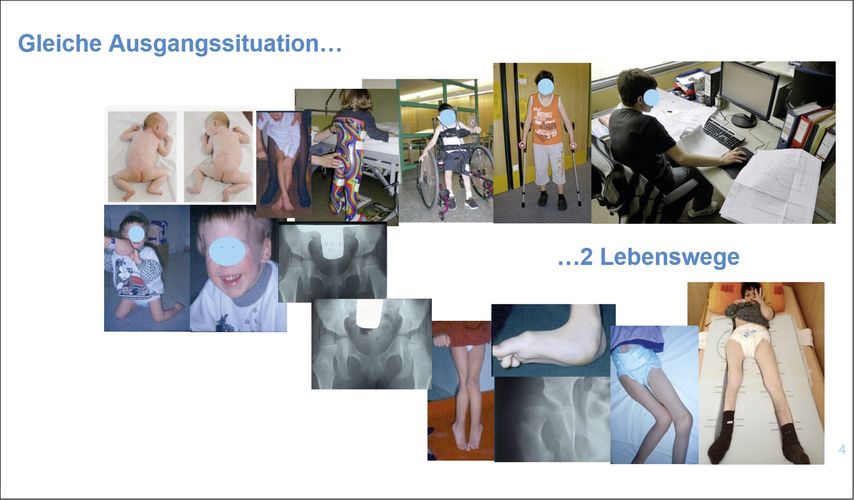
Kinder- und Neuroorthopädie sind interdisziplinäre Fachgebiete. Fachliche Überschneidungen mit Kindermedizin, Neurowissenschaften und Rehabilitation können dabei in Summe durchaus größer sein als mit orthopädisch-traumatologischen Inhalten. Zahlreiche unterschiedliche kinderorthopädische Operationstechniken unterscheiden sich wesentlich von üblichen orthopädisch-traumatologischen Eingriffen. Trotzdem sollen Kenntnisse und Fertigkeiten dafür nicht erst nach Absolvierung der Facharztausbildung, sondern – um motorische Skills im jüngeren Erwachsenenalter zu nützen – schon früher erlangt werden. Außerdem sei auf die jahre- bzw. jahrzehntelange Lernkurve hingewiesen, die es in einem Fachgebiet gibt, bei dem die Wirksamkeit von präventiven Maßnahmen, auch unter Berücksichtigung der wissenschaftlichen Vernetzung und Kenntnis des Outcomes von Multicenterstudien, oft erst nach 20–30 Jahren evaluiert werden kann (Abb.4).
Abb. 4: Die gelungene interdisziplinäre Behandlung beeinflusst entscheidend das Leben mit komplexen Erkrankungen
In den wissenschaftlichen Fachgesellschaften für Kinderorthopädie, wie IFPOS, POSNA, EPOS, VKO und zahlreichen anderen länderspezifischen Gesellschaften, werden meist in Arbeitsgruppen Hand-, Fuß-, Wirbelsäulen-, Hüft-, Tumor-, neuroorthopädische und traumatologische Themen diskutiert, Forschungsprojekte initiiert, Multicenterstudien durchgeführt und Stipendien vergeben. Im deutschsprachigen Raum vertritt die VKO über 300 Kinderorthopädinnen und Kinderorthopäden, wobei eine Aufnahme bzw. Zusammenarbeit mit der Sektion Kindertraumatologie geplant ist. Interdisziplinäre Fachgesellschaften, wie AACPDM, EACD und NEUROORTHO vertreten verschiedene spezialisierte Berufsgruppen, die auf dem Gebiet komplexer neuromotorischer Erkrankungen tätig sind.
Die wissenschaftliche Aus- und Weiterbildung ist im deutschsprachigen Bereich mit dem Kompaktkurs und dem Zertifikatskurs Kinderorthopädie der VKO, die laufend evaluiert und weiterentwickelt werden, sehr erfolgreich etabliert. Als fundierte englischsprachige Ausbildung haben sich die Kurse der EPOS sehr bewährt. In all diesen Lehrgängen sind neben Hand-, Fuß-, Wirbelsäulen-, Hüft-, Knie-, Tumor-, neuroorthopädischen und orthopädietechnischen auch traumatologische Inhalte inkludiert. Auf dem Spezialgebiet der Neuroorthopädie hat sich im deutschsprachigen Raum der Universitätslehrgang „Neuroorthopädie – Disability Management“ als interdisziplinäre Weiterbildung mit dem Abschluss Master of Science etabliert.
Dies alles sollte Berücksichtigung finden, wenn wir über die Zukunft der Kinderorthopädie mit ihrem klaren Versorgungsauftrag nachdenken.
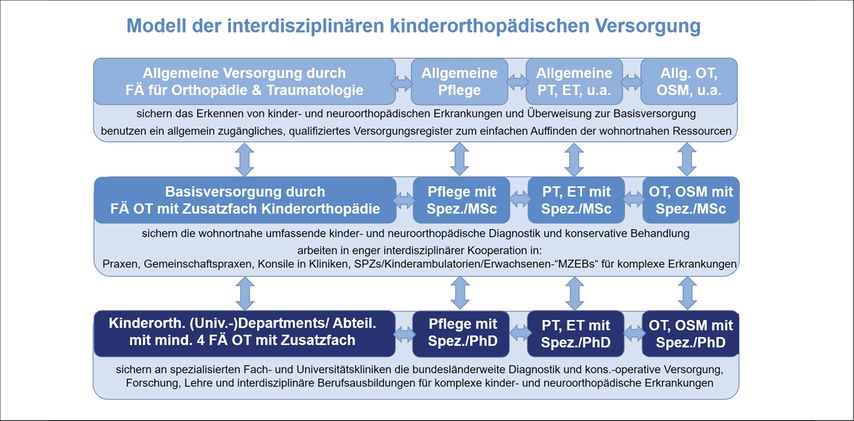
Um die Qualität der Gesundheitsleistungen und den Zugang für alle Patientinnen und Patienten zu gewährleisten, empfehlen wir für die zukünftige kinder- und neuroorthopädische Versorgung in Österreich die Umsetzung folgender Maßnahmen auf mehreren Ebenen der Versorgungskette und der Ausbildung (siehe auch Abb. 5):
-
Basisschulung in Kinder- und Neuroorthopädie für alle Fachärzte für OT durch evaluierte Zusatzfachärzte. Inhalt ist das unbedingt erforderliche Erkennen wichtiger zeitkritisch zu behandelnder Krankheitsbilder.
-
Qualifikation von Fachärzten für OT durch eine mindestens zweijährige praktische und theoretische, staatlich anerkannte Zusatzausbildung für Kinderorthopädie mit Prüfung analog dem Zusatzfacharzt für Kinderorthopädie in Deutschland bzw. Neuropädiatrie bei Pädiatern in Österreich. Inhalt ist die umfassende Kenntnis aller kinder- und neuroorthopädischen Erkrankungen und ihrer Behandlungsmöglichkeiten.
-
Entwicklung eines allgemein zugänglichen, qualifizierten Versorgungsnetzwerks zum einfachen Auffinden der wohnortnahen spezialisierten Ärztinnen und Ärzte, anderer spezialisierter Berufsgruppen und Kooperationspartner.
-
Einrichtung von interdisziplinären Praxen mit einem Schwerpunkt Kinder- und Neuroorthopädie gemeinsam mit anderen Berufsgruppen, z.B. Pädiatrie, Neurologie und Rehabilitationsmedizin. Zielesind die wohnortnahe umfassende Diagnostik und konservative Behandlung aller Kinder mit kinder- und neuroorthopädischen Erkrankungen.
-
Sicherung des Ausbaus von mehreren kinder- und neuroorthopädischen Departments in Österreich mit mindestens vierköpfigen Expertenteams an Kliniken für Orthopädie und Traumatologie oder Kinderkliniken, beispielsweise in den Landeshauptstädten. Ziele sind die umfassende stationäre Diagnostik und Analyse sowie die operative und frührehabilitative Versorgung aller kinder- und neuroorthopädischen Erkrankungen.
-
Ausbau eines Netzwerks zur flächendeckenden kinder- und neuroorthopädischen Konsil-Versorgung von Spezialinstitutionen für Kinder mit chronischen neuromotorischen, rheumatischen und Systemerkrankungen.
-
Schaffung einer gesetzlichen Grundlage (wie Medizinische Zentren für Erwachsene mit Behinderung [MZEB] seit 2014 in Deutschland) für den Aufbau eines Netzwerkes zur flächendeckenden (neuro-)orthopädischen Weiterversorgung von Erwachsenen mit chronischen neuromotorischen, rheumatischen und Systemerkrankungen und Behinderungen.
Abb. 5: Interdisziplinäre Versorgungs- und Ausbildungsmodelle können auch bei knappen Ressourcen optimale Qualität und Zugang zu Gesundheitsleistungen ermöglichen (FÄ OT = Fachärzte für Orthopädie & Traumatologie, PT = Physiotherapie, ET = Ergotherapie, OT = Orthopädietechnik, OSM = Orthopädieschuhtechnik)
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...