Ein unvergessliches Jahr
Autorin:
Priv.-Doz. Dr. Madeleine Willegger, FEBOT
Universitätsklinik für Orthopädie und Unfallchirurgie, Klinische Abteilung für Orthopädie, Medizinische Universität Wien
Das „Hospital for Sick Children“ ist eines der größten Kinderkrankenhäuser der Welt und beheimatet eine der angesehensten kinderorthopädischen Abteilungen in Nordamerika. Zu den Aufgaben eines Fellows zählen klinisches Arbeiten im OP und in Spezialambulanzen, akutorthopädisch-traumatologische Journaldiensttätigkeit, aber auch Lehrtätigkeit und Wissenschaft.
Was ist ein Fellowship? Was ist ein Fellow?
In der klassischen 6-jährigen orthopädisch-unfallchirurgischen Ausbildung in Europa ist der Werdegang vorgegeben: Die Facharztausbildung wird meist an einer oder zwei Abteilungen absolviert, gefolgt von der Facharztprüfung (entsprechend einem „board exam“). Die Spezialisierung erfolgt nach der allgemeinen Facharztausbildung mehr oder weniger basierend auf Mentoring und Wissensweitergabe durch erfahrene Kollegen sowie durch Eigeninitiative.
Im angloamerikanischen Raum ist die Ausbildung zum „orthopaedic surgeon“ anders strukturiert. Eine 5-jährige „orthopaedic residency“ wird mit dem „board exam“ abgeschlossen, gefolgt von ein bis zwei sogenannten Fellowships.
Abb. 1: Fellowship Graduation. Von links nach rechts: Neal Segaren (Co-Fellow, UK), Deeptiman James (Co-Fellow, Indien), Simon Kelley (Staff Surgeon HSC, „hip and limb reconstruction“), Carlo Iorio (Co-Spine Fellow, Italien), Andrew Howard (Staff Surgeon HSC, „rare diseases and osteogenesis imperfecta“), Amna Baljoun (Co-Fellow, Saudi-Arabien), Madeleine Willegger (Fellow, Österreich), David Lebel (Staff Surgeon HSC, Spine), Sevan Hopyan (Staff Surgeon HSC, Tumor), Reinhard Zeller (Staff Surgeon HSC, Spine), Unni Narayanan (Staff Surgeon HSC, „neuromuscular and limb reconstruction“)
Ein Fellowship beinhaltet die spezialisierte Ausbildung in einer Untergruppe des Fachgebietes. Fellowships dauern im Normalfall 1 Jahr und gehen mit einer klinischen Anstellung als vollwertiger „orthopaedic surgeon“ (orthopädischer Facharzt) einher. Die Arbeit als Fellow stellt einen Übergang vom Assistenzarzt-Dasein, welches unter ständiger Supervision steht, zum selbstständigen Arbeiten als „staff surgeon“ (entsprechend eines Oberarztes) dar. Zu den Aufgaben eines Fellows zählen einerseits klinisches Arbeiten im OP und in Spezialambulanzen sowie akutorthopädisch-traumatologische Journaldiensttätigkeit, andererseits auch Lehrtätigkeit und Wissenschaft. Der aktuelle Trend in Nordamerika geht in Richtung Hochspezialisierung, was häufig die Kombination von zwei einjährigen Fellowships hintereinander attraktiv macht. Die Bewerbung für eine Fellowship-Position ist ein hochkompetitiver Prozess. Renommierte Zentren und Fellowship-Programme haben etwa 80 bis 100 Bewerber pro Jahr. Die Stellen für internationale Bewerber sind meist noch schwerer zu erhalten, da tendenziell Bewerber aus dem Ausland bereits einige Jahre an klinischer Erfahrung als Facharzt haben und gewisse wissenschaftliche und chirurgische Qualifikationen mitbringen.
Von der Bewerbung bis zum ersten Arbeitstag
Die Vorlaufzeit bis zum Start eines Fellowships dauert rund 2 Jahre. Das „Hospital for Sick Children“ (HSC oder auch „Hospital for SickKids“) ist eines der größten Kinderkrankenhäuser der Welt und beheimatet eine der angesehensten kinderorthopädischen Abteilungen in Nordamerika. Gelegen in Toronto, der Hauptstadt von Ontario (Kanada), und affiliiert mit der University of Toronto und dem Department of Surgery, hat SickKids ein Einzugs-/Versorgungsgebiet von rund 3 Millionen Einwohnern der sogenannten GTA („greater Toronto area“) und rund 9 Millionen Einwohnern der Provinz Ontario. Pioniere wie Bob Salter, Mercer Rang oder John Wedge waren hier tätig und revolutionierten die Kinderorthopädie. Das orthopädische Fellowship-Programm am SickKids hat einen ausgezeichneten Ruf und eine lange Tradition. John Herzenberg, Vincent Mosca und Unni Narayanan sind nur einige der ehemaligen Fellows, die hier ausgebildet worden sind.
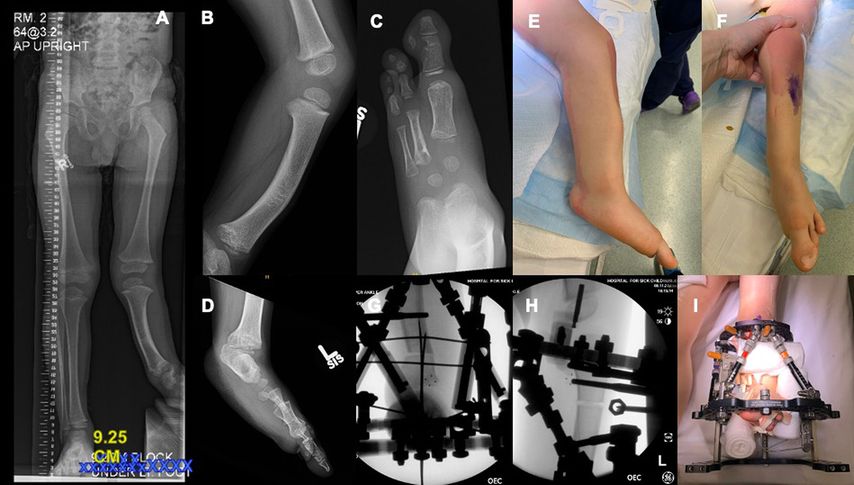
Abb. 2: 4 Jahre alter Junge mit Fibulahemimelie links (FATCO-Syndrom) mit Beinlängendifferenz von 8–9cm: Ganzbeinröntgen mit Ausgleich für Beinlängendifferenz (A), Valgus-Alignment mit fixierter Spitzfußstellung von 40°, „apex anteromedial tibial bow“ (B, E, F) mit „anteromedial skin dimple“. Der Rückfuß hat eine knöcherne Coalitio calcaneotalar (D), fehlender 2./3. Strahl, D1, D4, D5 vorhanden, D1-Syndaktylie (C, F). Die berechnete Beinlängendifferenz nach Abschluss des Wachstums betrug 12–14cm. Wir führten eine SUPER („systematic utilitarian procedure for extremity reconstruction“) Ankle Procedure durch, mit Dekompression des tibialen neurovaskulären Bündels, Resektion der Fibulaanlage, anteromedial Closing-Wedge-Osteotomie supramalleolar (G), „strayer gastrocnemius lengthening“, Anlage eines Taylor Spatial Frame Fixateur (I) zur Kallusdistraktion/Verlängerung und „midshaft tibia osteotomy“ (H)
Nach meiner schriftlichen Bewerbung erfolgten 6 Interviews mit dem Fellowship Selection Committee und glücklicherweise erhielt ich eine Position für das akademische Jahr 2021/22. Die initiale Euphorie wurde schnell getrübt von den bürokratischen Hürden: TOEFL-Test, unzählige Besuche beim Notar inklusive Beglaubigung und Übersetzung von Dokumenten und Diplomen, Strafregisterauszug, zahlreiche Impfauffrischungen, Covid-19-Hürden, Akkreditierung als Ärztin in Kanada, Inskription bei der University of Toronto, Beantragung eines Arbeitsvisums, Versicherung bei der kanadischen Ärztekammer, Lizenzbeantragung bei der Ärztekammer von Ontario, Wohnungssuche, unzählige Online-Trainingsessions für den „code of conduct“, das Computersystem etc. Es kommt der Punkt, an dem man sich fragt: Warum tue ich mir das eigentlich an? Und dann kommt der Tag, an dem man endlich seinen „Badge“ (Ausweis) und den Pager abholt und 50 Dollar Deposit bezahlt für die Scrubex-Maschine. Es kann losgehen: Fellow@SickKids!
Rotationen und Schedule
Das kinderorthopädische Fellowship-Programm am HSC ist sehr arbeitsreich. Jährlich sind 5 „general paediatric orthopaedic fellows“ und 1 „spine fellow“ angestellt. Ein Fellow arbeitet immer mit 2 „staff surgeons“ zusammen und die thematischen Rotationen beinhalten: Fußchirurgie und seltene Erkrankungen, Hüftchirurgie und Rekonstruktionen der unteren Extremität, neuromuskuläre Orthopädie, Tumor und obere Extremität sowie Spine und konservative Orthopädie. Die gesamte akute Versorgung von kindlichen Frakturen und kinderorthopädischen Notfällen, wie Infektionen und der Epiphysiolysis capitis femoris, erfolgt während des Dienstes. Speziell im Sommer sind die Dienste geprägt von unzähligen kindlichen Frakturen – oder wie die Kanadier sagen: „until the cows come home“. Im Dienst sind jeweils 1 Staff Surgeon“, 1 Fellow und 1 bis 2 Residents anwesend. Die Aufgabe des Fellows sind primär die operative Tätigkeit im OP und die Supervision des Resident, welcher sogenannter „1st call“ (also erster Ansprechpartner) für Zuweiser aus der Provinz Ontario und vor allem dem Emergency Department ist. Die Wochenenddienste dauern grundsätzlich von Freitagfrüh bis Montagfrüh – Ausgleichstage oder Dienstzeitregelungen, so wie wir das in Europa gewohnt sind, gibt es nicht. Den Dienstplan („call schedule)“ erstellt der sogenannte „chief fellow“, eine Position, die ich letztes Jahr innehatte.
Von A wie Arthrogrypose bis V wie VDRO
Die Breite des kinderorthopädischen Spektrums, welches man am HSC als Fellow erleben darf, ist einzigartig. Es ist unmöglich, dies kompakt zusammenzufassen, doch ich möchte fast sagen: Es gibt fast nichts, das ich nicht in der Ambulanz gesehen habe oder im OP operieren durfte. Für mich beeindruckend und andererseits auch erschreckend war die Anzahl an unbehandelten kindlichen Hüftdysplasien und Hüftluxationen. Eine Operation, die man in Österreich mit einem universellen Ultraschallscreening bereits fast aus dem OP-Programm verbannt hat, ist die offene Reposition der luxierten kindlichen Hüfte; dies meist kombiniert mit einer Beckenosteotomie (Salter, Dega, Acetabuloplastik, Pemperton) sowie einer varisierienden und derotierenden Osteotomie (VDRO) des proximalen Femurs. In Nordamerika zählt diese Operation noch immer zu den Standardeingriffen der Kinderorthopädie. Ich fühle mich dennoch geehrt, dass ich diesen Eingriff von Simon Kelley, Andrew Howard und Unni Narayanan erlernen durfte, welche wiederum direkt von Rang, Salter und Wedge gelernt haben.
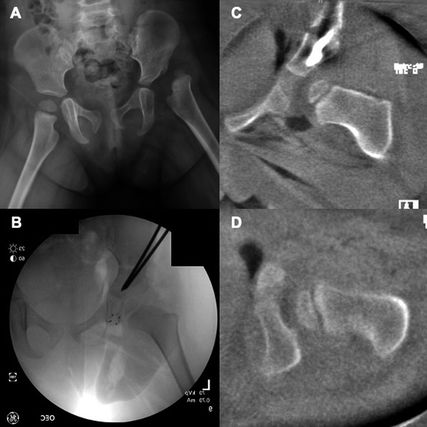
Abb. 3: 2½-jähriges Mädchen mit linksseitiger Hüftluxation. Es wurden eine offene Reposition des Hüftgelenks sowie eine Salter-Beckenosteotomie durchgeführt. A) Beckenübersicht Röntgen präoperativ; B) intraoperatives Röntgenbild; C, D) coronale und axiale intraoperative 3D-Bildwandler-Rekonstruktion
Außergewöhnliche Operationen standen ebenso auf dem OP-Programm wie beispielsweise eine Rotationsplastik zur Resektion eines Osteosarkoms des distalen Femurs, welche ich zusammen mit Sevan Hopyan durchführen durfte. Die Behandlung des Klumpfußes von konservativ nach Ponseti bis zur komplexen chirurgischen Revision am arthrogrypotischen Klumpfuß durfte ich von Maryse Bouchard, die wiederum ein Fellow von Vincent Mosca war, erlernen.
Jede Rotation war unglaublich lehrreich, da alle Staff Surgeons international angesehene Experten und Vollzeit-akademische Chirurgen sind, die ihr Leben der Kinderorthopädie gewidmet haben. Teaching Sessions zu frühen Morgen- oder späten Abendstunden, Journal Clubs sowie „morbidity & mortality conferences“ wurden zusätzlich für die Fellows organisiert und abgehalten. Als Fellow war es allerdings auch meine Aufgabe, eine aktive Rolle im Curriculum der Residents zu übernehmen und die wöchentlichen Teaching-Sessions zu kindertraumatologischen und -orthopädischen Krankheitsbildern zu halten.
#Team FOOSH
Aufgrund der sehr strengen Covid-19-Einreisebestimmungen konnten zwei meiner Fellow-Kollegen initial nicht einreisen. Dementsprechend starteten wir das Jahr mit lediglich drei Peds-Fellows und einem Spine-Fellow. Man könnte auch zusammenfassend sagen: Viel geschlafen haben wir die ersten 3 Monate nicht – Dienst jeden 4. Tag. Mein persönlicher OP-Rekord waren 6 kindliche Ellbogenfrakturen in einem Dienst (4 suprakondyläre Frakturen und 2 laterale Kondylenfrakturen). Am Ende des Fellowships hatte ich insgesamt um die 85 suprakondyläre Frakturen versorgt – Fallzahlen, die man aus Europa nicht gewohnt ist, da die Versorgung nicht so zentralisiert stattfindet. Kinder kamen oft nach 4- bis 5-stündigen Autofahrten zu uns ans HSC. Der klassische Unfallmechanismus „fall on outstretched hand“ (FOOSH), wurde zum geflügelten Wort unter den Fellows und führte zum Spitznamen „Team FOOSH“ für die orthopädischen Fellows.
Conclusio nach einem Jahr Fellowship
Es war ein großartiges und sehr lehrreiches Jahr und eine einzigartige Erfahrung. Nicht umsonst sagen viele Kollegen, das Fellowship-Jahr sei das beste Jahr einer medizinischen Karriere. Das Außmaß an Teaching und Mentoring, das ich während des Fellowships erleben durfte, war schier unbeschreiblich. Die Qualität der kinderorthopädischen Versorgung war hochklassig, genauso wie das chirurgische Training, das ich erfahren durfte. Das Fellowship hat mich selbst zu einer besseren Lehrerin, Ärztin und Chirurgin gemacht, aber vor allem werden mich die Kontakte, die ich knüpfen, und die Freundschaften, die ich schließen konnte, ein Leben lang begleiten. Auch wenn das Fellowship ein zeitliches Ablaufdatum hat: Man bleibt immer ein SickKids-Fellow!
Ich hoffe, dass ich mit diesem positiven Erfahrungsbericht das Interesse jüngerer Kollegen wecken konnte, ihren Horizont zu erweitern und sich für Fellowships im Ausland zu bewerben. Der Trend in Österreich geht schon lange in Richtung Spezialisierung, doch das Fellowship-System hat noch nicht seinen Weg nach Europa gefunden. Wissen zu teilen, Wissen weiterzugeben und stolz darauf zu sein, ein Mentor und Lehrer zu sein, sind Leitgedanken, die an jeder akademischen Abteilung mit Lehrtätigkeit höchsten Stellenwert haben sollten. Der Erfolg eines Chirurgen ist vor allem auch dadurch bestimmt, wen er zu seinen Schüler*innen zählt. Vielen Dank an meine Lehrer*innen und Mentor*innen am HSC: Dr. Andrew Howard, Dr. Simon Kelley, Dr. Maryse Bouchard, Dr. Andrea Chan, Dr. Sevan Hopyan, Dr. Reinhard Zeller, Dr. David Lebel, Dr. Unni Narayanan, Dr. Mark Camp.
Mit diesen abschließenden Worten möchte ich mich auch dafür bedanken, dass es mir von der Medizinischen Universität Wien und der Universitätsklinik für Orthopädie und Unfallchirurgie (Leitung Prof. Dr. Windhager) ermöglicht wurde, zwei Jahre Karenz von meiner klinischen Tätigkeit zu nehmen. Aufgrund der ausgezeichneten Erfahrungen in Kanada und im SickKids habe ich noch ein zweites Fellowship in „Foot and Ankle Reconstruction“ angeschlossen. Ich freue mich dennoch, bald wieder nach Wien zurückzukommen und mein neu erlerntes Wissen und meine Skills einzusetzen und weiterzugeben.
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...