Der Stellenwert der Spiraldynamik® bei der Behandlung von Pronationstellungen des Metatarsale 1 bei Hallux valgus
Autoren:
Mag. Sonja Spilauer
Physiotherapeutin, Fusswerk Wien
E-Mail: office@fusswerk-wien.at
Univ.-Prof. Dr. Hans-Jörg Trnka
Fusszentrum Wien
Hallux valgus ist eines der häufigsten Krankheitsbilder des Fußes. Meist tritt er infolge eines Knicksenkfußes und in Zusammenhang mit einem hyperpronierten Metatarsale 1 auf. In der physiotherapeutischen Behandlung des Hallux valgus wird nun vermehrt versucht, auf die Supination des M1 Einfluss zu nehmen.
Keypoints
-
Die Stabilisation der medialen Säule mit Einbeziehung der M1-Supination führt zu Symptomreduktion und kann das Fortschreiten der HV-Fehlstellung verlangsamen oder verhindern.
-
Die physiotherapeutische Behandlung des HV kann eine OP nicht ersetzen.
-
Postoperativ sind das Erarbeiten und Aktivieren der muskulären Stabilisierung des medialen Bogens wichtig, um die Nachhaltigkeit der knöchernen Korrektur zu erhalten.
Obwohl der Hallux valgus (HV) über viele Jahrzehnte sehr viel wissenschaftliche Aufmerksamkeit bekommen hat, ist die Pathogenese noch immer nicht vollständig klar. Fest steht, dass die axiale Rotation des Metatarsale 1 (M1) eine relevante Rolle bei diesem komplexen Krankheitsbild spielt.
Geschichtliche Betrachtung
Bereits 1953 wurde von Hicks über die Rotation des M1 – gemeinsam mit dem Os cuneiforme mediale – berichtet.13 1956 schlugen Mizuno et al. als Erste eine Derotationsosteotomie des M1 als operative Möglichkeit dafür vor.19 Maldin fand über zehn Jahre später bei seinen radiologischen Untersuchungen weder eine Signifikanz noch eine Messmöglichkeit für die axiale Rotation.18 Grode und McCarthy fanden 1980 heraus, dass die mediale Eminenz des Großzehenballens durch die Rotation (Eversion) des M1 bedingt ist.10 Scranton und Rutkowski fanden durch axiale Sesamoid-Radiografien 1980 erstmalig eine Möglichkeit zur Messbarkeit der Rotation.23 Diese Technik wurde danach von Eustace et al. und Saltzmann et al. aufgenommen.6,22 Mortier et al. und Collan et al. erweiterten die Techniken zum Messen der metatarsalen Rotation.3,20
Ätiologie und Zusammenhänge mit anderen HV-Parametern
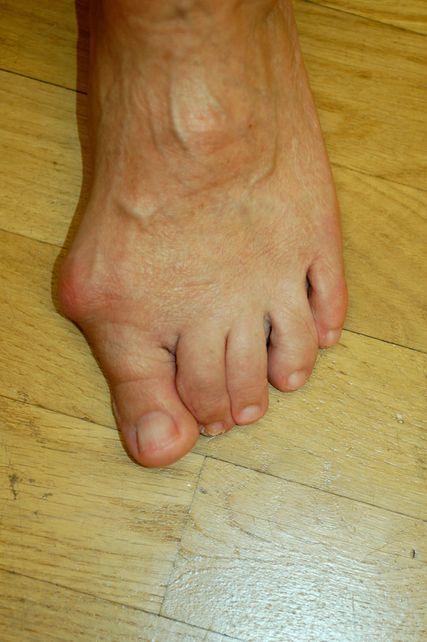
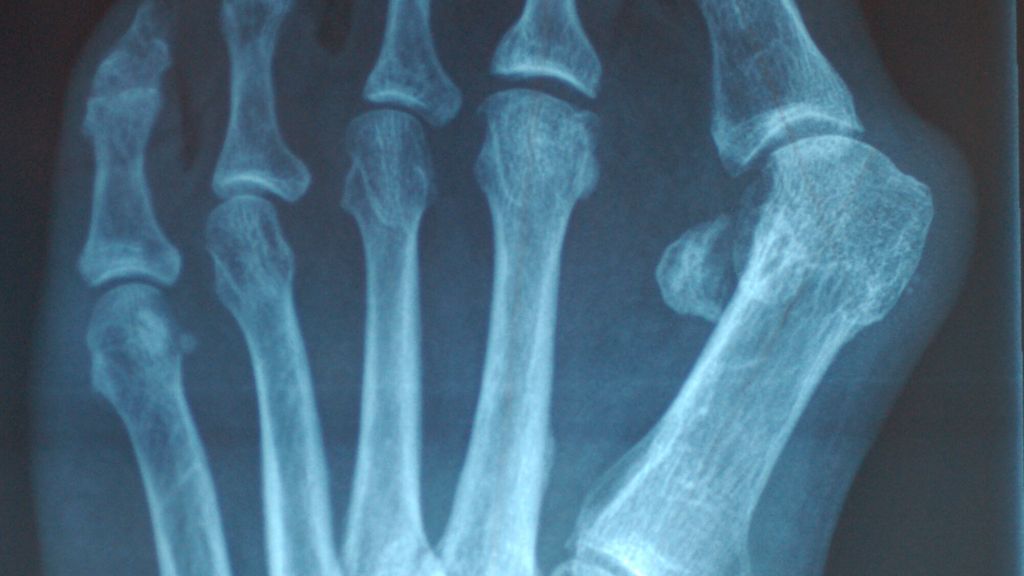
Abb. 1: Die Prominenz des Großzehenballens verstärkt sich erheblich aufgrund der M1-Pronation
Als komplexer pathologischer Prozess steht die M1-Pronation in engem Zusammenhang mit anderen Aspekten, nämlich dem HV-Winkel, dem Intermetatarsal(IM)-Winkel, einem abgeflachten Längsgewölbe und einer Hypermobilität. Eustace et al. zeigten 1994 einen signifikanten Zusammenhang zwischen der M1-Rotation und der Höhe des Längsgewölbes.7 Glasoe et al. vertreten ebenfalls die These, dass die Rotation des M1 von der Höhe des medialen Bogens abhängig ist.8 Sie konstatieren, dass bei abgeflachtem Längsgewölbe eine vermehrte Pronation im M1 stattfindet, bei erhöhtem mehr Supination. Mortier et al. beschreiben die typische Supination des M1 in der Allgemeinbevölkerung, wogegen bei HV-Deformitäten die typische Pronation des ersten Strahls zu beobachten ist.20 Dayton et al. fanden in ihrer Studie einheitlich pronierte M1-Positionen bei den untersuchten Füßen mit HV.4
Die Pathomechanik bei HV beginnt meist mit der unzureichenden Rückfußaufrichtung, durch die der Talus nach medial-plantar gleitet. Dadurch gehen das Os naviculare und das Os cuneiforme mediale in Supination anstatt – wie bei einem gesunden Fuß – in Pronation. Arndt et al. und Wolf et al. zeigen in ihren Studien deutlich, in welchen Ausmaß die Pronation dieser beiden Knochen bei gesunden Füßen im Gang stattfinden sollte.1,30 Die Supination des Os naviculare und des Os cuneiforme mediale bewirkt eine Hypermobilisation im Tarsometatarsal(TMT)-Gelenk im Sinne einer Hyperpronation.
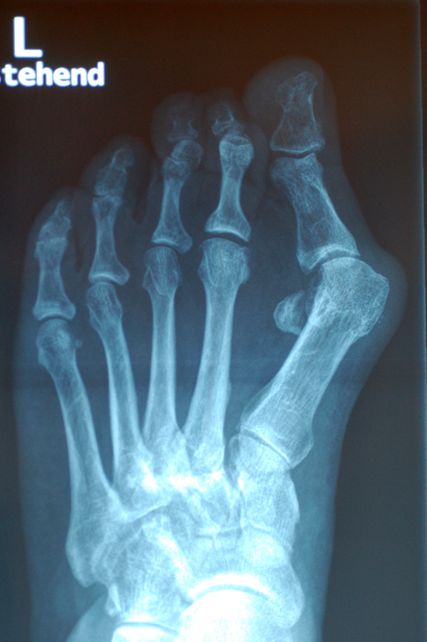
Abb. 2: Die übermäßige Pronation des M1 verstärkt die im Röntgen deutlich sichtbare Lateralisierung der Sesambeine
Eine wesentliche Rolle spielt hierbei der Musculus peroneus longus (PL). Er plantarflektiert im OSG und proniert im USG. Beim HV sind seine Funktionen im Mittelfuß relevant. Er bewirkt durch seinen plantar-lateralen Ansatz am M1 und am Os cuneiforme mediale eine dreidimensionale Aktivität, nämlich Plantarflexion, Adduktion zum M2 und Pronation des ersten Strahls. Dullaert et al. konnten zeigen, dass die TMT1-Subluxation und der IM-Winkel durch Aktivierung der PL-Sehne verringert werden.5 PL hat also stabilisierende Wirkung auf das TMT1-Gelenk. Zu seiner axial-pronatorischen Funktion stellen Johnson und Christensen die These auf, dass er bei einem gesunden Fuß für den ersten Strahl als Gegenkraft zum restlichen Fuß arbeitet.14 Sie konnten auch zeigen, dass PL vor allem im Midstance und in der Heel-off-Phase Aktivität zeigt. Dies belegt die stabilisierende Wirkung des PL bei der Abstoßphase.
Wie die Betrachtung dieser unterschiedlichen Studien zeigt, kann davon ausgegangen werden, dass die Ätiologie des HV multifaktoriell ist.
Die Rolle des M1 besteht in Hinblick auf den Großzeh darin, dass eine übermäßige M1-Pronation ein Ungleichgewicht auf die Strukturen des Metatarsophalangeal-1-Gelenks bringt, die medialen Bänder überdehnt werden und das M1-Köpfchen nach medial gleitet (Abb.1). Die Position der Sesambeinchen lateralisiert sich. Entweder sie bleiben in ihren Gelenksflächen, gehalten von den medialen und lateralen metatarsophalangealen Ligamenten – Kim et al. nennen das „Pseudoluxation“ – oder sie subluxieren aus ihren Metatarsalköpfchenführungen.15 Dies ist die häufigere Variante (Abb.2).
Operative Behandlung
Viele Jahre lag der Fokus der chirurgische Therapie der HV-Deformität vor allem auf der Korrektur des IM- und des HV-Winkels. Wanivenhaus hat 1988 in seiner Habilitationsschrift anhand der Ludloff-Osteotomie die Möglichkeit der Pronation des M1 durch die unterschiedliche Einneigung der Osteotomie dargestellt.29 Erst mit der Entwicklung des Belastungs-CT konnte die Evidenz der Pronation des M1 klar dargestellt werden. Wagner hat die Korrektur der Pronation des M1 mit der POSCWO(„Proximal Oblique Sliding Closing Wedge“-Osteotomie)- und der PROMO („Proximal Rotational Metatarsal“-Osteotomie)-Technik in den Mittelpunkt seines Behandlungsprinzips gestellt.27,28 Eine weitere, sehr effektive Möglichkeit zur Korrektur der Pronation ist die Lapidus-Arthrodese.2
PhysiotherapeutischeBehandlung des HV
In Bezug auf die Frage, ob bei schmerzhaftem HV eine sofortige Operation, eine Einlagenversorgung oder Zuwarten nach einem Jahr zu einer Symptomreduktion führen, konnten Torkki et al. eindeutige Resultate präsentieren.25,26 Eine Reduktion der Schmerzen sowie eine Verbesserung des Erscheinungsbilds und der Funktion konnten mit der Operation erreicht werden. Die Ergebnisse der Einlagenversorgung waren gering besser als in der Kontrollgruppe ohne Therapie.
Die Physiotherapie hat bei der Behandlung des HV ihre Bedeutung. Sie beschäftigt sich in besonderem Maße mit den biomechanischen Auswirkungen auf die gesamte funktionelle Kette (bei konservativ Behandelten wie auch bei postoperativ Behandelten), die sich postoperativ nicht automatisch korrigiert. Hawson beschreibt, dass es in der Physiotherapie Evaluation, Testung und Maßnahmen in folgenden Bereichen braucht: Beweglichkeit (ROM), Kraft (muskuläre Leistungsfähigkeit), Koordination (Funktionen), Schmerz, Schwellungen, Weichteileinschränkungen, Balance, Stabilität und Ganganalyse.11 Verschiedene physiotherapeutische Konzepte, Methoden und Techniken können zur Anwendung kommen.
Die Rolle der Spiraldynamik®
Die Spiraldynamik® hat obige Erkenntnisse zum Thema M1-Rotation aufgenommen und in ihren Behandlungsansatz integriert. Als Bewegungskonzept hat sie die Optimierung der aktiven Koordination zum Ziel. Die Spiraldynamik® betrachtet den gesamten Bewegungsapparat als ein in sich geschlossenes System. Da das Becken als Zentrum des Körpers eine zentrale Rolle für den Gang und daher auch für Fußpatienten spielt, wird – wenn nötig – auch bei HV-Patienten therapeutisch am Becken begonnen. Bei der Arbeit am Fuß ist die aktive Aufrichtung des Rückfußes eine der wichtigsten Maßnahmen. Nur dann kann durch die PL-Aktivität der Vorfuß in Relation zum Rückfuß in dem Maße pronieren, dass eine Stabilität des gesamten Fußes erreicht werden kann. Larsen nennt dies „die Verschraubung des Fußes“.16
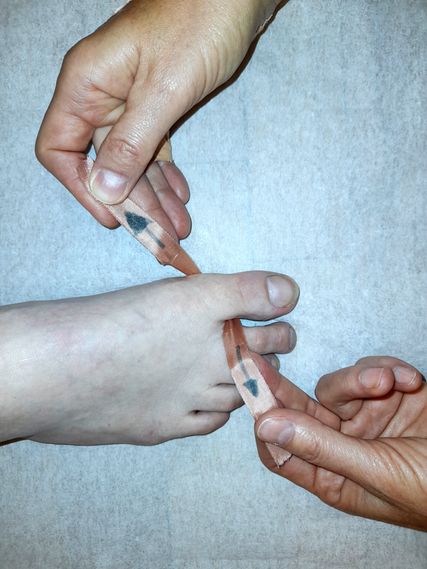
Abb. 3: Die Anleitung zur Ansteuerung und Aktivierung der M1-Supination wird mithilfe von Tapes ausgeführt
Die Neuerung bei der physiotherapeutischen Behandlung von HV-Patienten liegt in der genauen Befundung und Behandlung des Rotationsaspekts des M1. Da eine Valgisierung des Großzehs zu einem sehr hohen Prozentsatz mit einer übermäßigen M1-Pronation einhergeht, wird diese neue Überlegung bei den meisten Patienten eine Rolle spielen. Die Supinationsaktivität des M1 muss aktiv angesteuert werden, um sie ausführen zu können. In der Praxis wird dies über eine Visualisierung des lateralen Sesambeinchens, das Richtung Boden dreht, angeleitet. Unterstützend können mit einem untergelegten Tape o.Ä. von außen Supinationsimpulse gegeben werden. Die Supination kann isoliert und in Kombination mit einer Pronation in den Talonavicular- und Naviculocuneiforme-Gelenken umgesetzt werden (Abb.3).
Die Spiraldynamik® ist ein Bewegungskonzept, das auf dem Verständnis von Dreidimensionalität und funktioneller Anatomie basiert. Sie spielt eine Vorreiterrolle in der konservativen Behandlung von HV-Patienten unter Berücksichtigung der M1-Rotation. Durch die Integration der oben beschriebenen Befundungs- und Behandlungsmaßnahmen trägt die Spiraldynamik® maßgeblich dazu bei, bei operierten Patienten die Nachbetreuung zu optimieren und die Wahrscheinlichkeit für Rezidive zu verringern. Bei konservativ versorgten Patienten kann sie ein Fortschreiten der Beschwerden verlangsamen oder verhindern, bei moderaten HV-Bildern Besserung bewirken. Von ersten Erfahrungen und klinischen Erfolgen kann berichtet werden. Belegbare Ergebnisse sollten künftige Studien zeigen.
Literatur:
1 Arndt A et al.: Intrinsic foot kinematics measured in vivo during the stance phase of slow running. J Biomechanics 2007; 40(2007): 2672-8 2 Bierman RA et al.: Biomechanics of the first ray. Part III. Consequences of Lapidus arthrodesis on peroneus longus function: a three-dimensional kinematic analysis in a cadaver model. J Foot Ankle Surg 2001, 40(3): 125-31 3 Collan L et al.: The biomechanics of the first metatarsal bone in hallux valgus: a preliminary study utilizing a weight bearing extremity CT. Foot Ankle Surg 2013; 19(3): 155-61 4 Dayton P et al.: Quantitative analysis of the degree of frontal rotation required to anatomically align the first metatarsal phalangeal joint during modified tarsal-metatarsal arthrodesis without capsular balancing. J Foot Ankle Surg 2016; 55(2): 220-5 5 Dullaert K et al.: The influence of the peroneus longus muscle on the foot under axial loading: a CT evaluated dynamic cadaveric model study. Clin Biomech (Bristol, Avon) 2016; 34: 7-11 6 Eustace S et al.: Radiographic features that enable assessment of first metatarsal rotation: the role of pronation in hallux valgus. Skeletal Radiol 1993; 22(3): 153-6 7 Eustace S et al.: Hallux valgus, first metatarsal pronation and collapse oft the medial longitudinal arch-a radiological correlation. Skeletal Radiol 1994; 23(3): 191-4 8 Glasoe WM et al.: First ray dorsal mobility in relation to hallux valgus deformity and first intermetatarsal angle. Foot Ankle Int 2001; 22(2): 98-101 9 Glasoe WM et al.: Hallux valgus and the first metatarsal arch segment: a theoretical biomechanical perspective. Phys Ther 2010; 90: 110-20 10 Grode SE, McCarthy DJ: The anatomical implications of hallux abducto valgus: a cryomicrotomy study. J Am Podiatry Assoc 1980; 70(11): 539-51 11 Hawson ST: Physical therapy post-hallux abducto valgus correction. Clin Podiatr Med Surg 2014; 31: 309-22 12 Hester WA 3rd, Pedowitz DI: Postoperative considerations of the management of hallux valgus. Foot Ankle Clin 2020; 25(1): 141-50 13 Hicks JH: The mechanics oft the foot. I. The joints. J Anat 1953; 87(4): 345-57 14 Johnson CH, Christensen JC: Biomechanics of the first ray. Part 1. The effects of peroneus longus function: a three-dimensional kinematic study on a cadaver model. J Foot Ankle Surg 1999; 38(5): 313-21 15 Kim Y et al: A new measure of tibial sesamoid position in hallux valgus in relation to the coronal rotation of the first metatarsal in CT scans. Foot Ankle Int 2015; 36(8): 944-52 16 Larsen C: Füße in guten Händen. 2. Aufl. Stuttgart/New York: Thieme, 2006 17 Lundgren P et al.: Invasive in vivo measurement of rear-, mid- and forefoot motion during walking. Gait Posture 2008; 28(1): 93-100 18 Maldin RA: Axial rotation oft he first metatarsal as a factor in hallux valgus. J Am Podiatry Assoc 1972; 62: 85-93 19 Mizuno S et al.: Detorsion osteotomy of the first metatarsal bone in hallux valgus. J Jpn Orthop Assoc 1956; 30: 813-19 20 Mortier JP et al: Axial rotaion of the first metatarsal head in anormal population and hallux valgus patients. Orthopädics & Traumatology: Surgery and Research 2012; 98: 677-83 21 Najefi AA et al:. The assessment of first metatarsal rotation in the normal adult population using weightbearing computed tomography. Foot Ankle Int 2021; 42(19): 1223-30 22 Saltzmann CL et al.: Coronal plane rotation of the first metatarsal. Foot Ankle Int 1996; 17(3): 157-61 23 Scranton PE Jr, Rutkowski R: Anatomic variations in the first ray: part 1. Anatomic aspects related to bunion surgery. Clin Orthop Relat Res 1980; (151): 244-55 24 Steadman J et al.: First metatarsal rotation in hallux valgus deformity. Foot Ankle Int 2021; 42(4): 510-22 25 Torkki M et al.: Hallux valgus: immediate operation versus 1 year of waiting with or without orthoses: a randomized controlled trial of 209 patients. Acta Orthop Scand 2003; 74(2): 209-15 26 Torkki M et al: Surgery was more effective for hallux valgus at 12 months than an orthosis or watchful waiting: surgery vs orthosis vs watchful waiting for hallux valgus: a randomized controlled trial. J Bone Joint Surg Am 2001; 83: 1760 27 Wagner P et al.: Metatarsal pronation in hallux valgus deformity: a review. J Am Acad Orthop Surg Glob Res Rev 2020; 15; 4(6): e20.00091 28 Wagner P, Wagner E: Role of coronal plane malalignment in hallux valgus correction. Foot Ankle Clin N Am 2020; 25(1): 69-77 29 Wanivenhaus A: Zur Ätiologie und Therapie des Hallux valgus mit Metatarsus primus varus. Wien: Maudrich, 1989 30 Wolf P et al.: Functional units of the human foot. Gait Posture 2008; 28(3): 434-41 31 Yamaguchi S et al.: Shape of the lateral edge of the first metatarsal head changes depending on the rotation and inclination of the first metatarsal: a study using digitally reconstructed radiographs. J Orthop Sci 2015; 20(5): 868-74
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...