Cup-Cage-Rekonstruktion versus Custom-made-Implantate
Autoren:
Priv.-Doz. DDr. Christoph Böhler
Dr. Kevin Staats, BSc
Univ.-Prof. Dr. Reinhard Windhager
Universitätsklinik für Orthopädie und Unfallchirurgie, Medizinische Universität Wien
Korrespondierender Autor:
Priv.-Doz. DDr. Christoph Böhler
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Behandlung der Beckendiskontinuität können sowohl mit Cup-Cage-Rekonstruktionen als auch mit Triflange-Implantaten sehr gute kurz- und mittelfristige Ergebnisse erzielt werden. Beide Rekonstruktionstechniken haben Vor- und Nachteile, die bei der individuellen Therapieentscheidung berücksichtigt werden sollten.
Keypoints
-
Sowohl Cup-Cage-Konstrukte als auch Triflange-Implantate zeigen gute Ergebnisse bei der Behandlung der Beckendiskontinuität.
-
Vorteile der Cup-Cage-Konstrukte sind höhere Modularität und schnellere Verfügbarkeit („off the shelf“); sie haben jedoch ein höheres Luxationsrisiko.
-
Triflange-Implantate bieten eine exaktere anatomische Rekonstruktionsmöglichkeit, sind jedoch mit Produktionswartezeiten und deutlich höheren Kosten verbunden.
-
Die Behandlung von Beckendiskontinuitäten sollte an Zentren mit hoher Expertise im Bereich der Revisionsendoprothetik durchgeführt werden.
Die Anzahl der Implantationen primärer Hüfttotalendoprothesen (HTEP) steigt kontinuierlich, damit verbunden auch die Zahl notwendiger Revisionsoperationen. Modellberechnungen aus den USA und dem Vereinigten Königreich zufolge soll sich die Anzahl der Revisionen, verglichen mit 2013, bis 2030 verdoppeln. Ähnliche Zahlen sind auch für den deutschsprachigen Raum zu erwarten.
Generell sind endoprothetische Revisionseingriffe technisch anspruchsvoller, mit vermehrten peri- und postoperativen Komplikationen und höheren Kosten für das Gesundheitssystem verbunden. Insbesondere Pfannenrekonstruktionen bei ausgeprägtem acetabulärem Knochenverlust stellen eine besondere operative Herausforderung dar, wobei Beckendiskontinuitäten zu den schwierigsten Szenarien in der Hüftrevisionschirurgie zählen.
Eine Beckendiskontinuität kann akut im Rahmen einer Fraktur auftreten oder chronisch bei Pfannenlockerung mit ausgeprägtem Knochenverlust und/oder Osteolysen, die letztendlich zu einer Separation zwischen dem Ilium superior und demischiopubischen Segment inferior führt.
Im folgenden Artikel sollen die präoperative Diagnostik, die Klassifikation acetabulärer Defekte und das chirurgische Management von chronischen Beckendiskontinuitäten erläutert werden.
Präoperative Diagnostik
Wie in jedem revisionsendoprothetischen Szenario ist eine umfassende multimodale präoperative Diagnostik unabdingbar. Ohne eine detaillierte präoperative Aufarbeitung in Hinsicht auf Infektion, ausgeprägten Knochenverlust, neurovaskuläre Dysfunktion, Malignität und Strahlentherapie sind weitere Komplikationen nahezu garantiert.
Eine adäquate Röntgendiagnostik ist obligat und umfasst eine a.p. Beckenübersichtsaufnahme sowie eine a.p. Aufnahme und eine axiale bzw. Cross-table-Aufnahme der betroffenen Hüfte. Judet-Aufnahmen werden in der Literatur empfohlen, da eine Arbeit von Martin et al. von der Mayo Clinic gezeigt hat, dass die Kombination aus allen erwähnten Röntgenaufnahmen nahezu 100% aller Beckendiskontinuitäten erkennen lässt. In den Röntgenaufnahmen wird nach Frakturlinien, Asymmetrie der Foramina obturatoria und Medialisierung des inferioren Hemipelvis (ersichtlich an einer Unterbrechung der Köhler’schen Tränenfigur) gesucht.
An unserer Abteilung verzichten wir jedoch in der Regel auf Judet-Aufnahmen und führen aufgrund der allgemeinen Verfügbarkeit standardmäßig eine Computertomografie (CT) zur Operationsplanung durch. Hierbei kann das Ausmaß an Osteolyse und Knochenverlust abgeschätzt werden. Die Beurteilung der Beschaffenheit des vorderen und hinteren Pfeilers kann nur in der Schichtbildgebung adäquat analysiert werden, jedoch kann bei liegendem Implantat die Beurteilung durch Strahlenartefaktbildung erheblich erschwert werden. Hier empfiehlt sich die Anwendung von Metallartefakt-reduzierten CT-Protokollen (z.B. Dual Energy). Ebenso ist eine 3D-Rekonstruktion anhand der CT-Daten von Vorteil.
Eine präoperative Punktion des Hüftgelenkes zum Ausschluss einer periprothetischen Infektion wird empfohlen, da dies eine drastische Auswirkung auf die weitere Therapiestrategie hat.
Schlussendlich muss die Beckendiskontinuität nach erfolgter Implantatexplantation intraoperativ bestätigt werden. Dies erfolgt z.B. durch das Verwenden von Wirbelspreizern durch Feststellung einer abnormalen Beweglichkeit zwischen superioren und inferioren Anteilen des Acetabulums.
Klassifikation von acetabulären Defekten
Die Klassifizierung acetabulärer Defekte bringt den Vorteil einer standardisierten Aufarbeitung und damit verbunden einen klaren Therapiealgorithmus sowie eine Erleichterung der wissenschaftlichen Vergleichbarkeit. Es wurden mehrere Klassifikationen entwickelt, um Muster von acetabulärem Knochenverlust zu beschreiben. Die gängigsten Klassifikationssysteme sind die der American Academy of Orthopaedic Surgeons (AAOS), die Gross-Klassifikation und die Paprosky-Klassifikation. Die AAOS-Klassifikation wurde 1989 von D’Antonio et al. publiziert. Beckendiskontinuitäten werden hier als Typ-4-Defekte definiert. Die Gross-Klassifikation bezeichnet Beckendiskontinuitäten als Typ-5-Defekte. An unserer Abteilung verwenden wir die Paprosky-Klassifikation, wobei eine Beckendiskontinuität typischerweise bei 3B-Defekten (Pfanne migriert nach kranial und medial), aber auch bei 2C- (mediale Protusion der Pfanne) und 3A-Defekten (Pfanne migriert nach kranial und lateral) möglich ist.
Generell gilt, dass die präoperative Klassifizierung des Defektes wichtig für die Planung des Eingriffs ist, jedoch eine intraoperative Reevaluierung stattfinden muss, da sich nach Implantatentfernung der Knochenverlust weitaus größer darstellen kann.
Management der chronischen Beckendiskontinuität
Sämtliche Rekonstruktionstechniken, die zur Behandlung von Beckendiskontinuitäten entwickelt wurden, zielen darauf ab, eine stabile Fixierung der Pfannenkomponente im Becken zu erreichen und gleichzeitig die Separation des Hemipelvis zu stabilisieren. Dies kann langfristig entweder durch die Ausheilung der Diskontinuität oder durch ein Pfannenkonstrukt, welches die Diskontinuität überbrückt, erreicht werden. Der Trend geht hierbei eindeutig weg von einer rein mechanischen Fixierung wie bei klassischen Antiprotusionsringen (z.B. Burch-Schneider-Ring) hin zu einer biologischen Fixierung, mit der eine hohe Primärstabilität angestrebt wird und in weiterer Folge Materialermüdungen durch eine (biologische) Sekundärstabilität mittels Osseointegration vermieden werden.
Zu den modernen Behandlungsoptionen gehören Cup-Cage-Konstruktionen (falls indiziert in Kombination mit Augmenten), custom-made Triflange-Implantate und die Beckendistraktionstechnik.
Obwohl sämtliche erweiterte Zugangswege angewendet werden können und sogar Cup-Cage-Konstruktionen über einen vorderen Zugang beschrieben wurden, wählen wir für solch aufwendige Rekonstruktionen standardmäßig den dorsalen Zugang.
Cup-Cage-Rekonstruktionen
Die Cup-Cage-Technik wurde erstmals 2004 von Hanssen und Lewallen beschrieben und ist mittlerweile eine verbreitete Behandlungstechnik bei chronischer Beckendiskontinuität und im Falle von massivem acetabulärem Knochenverlust, wie bei Paprosky-3A- und -3B-Defekten. Bei dieser Technik wird zunächst eine nicht-zementierte hemisphärische Pfanne mit hochporöser Beschichtung eingeschlagen. Über diese Pfanne wird zusätzlich ein Ilium und Ischium umspannender Antiprotusionsring (=Cage) implantiert. Sowohl Pfanne als auch Cage werden mit superioren und – falls indiziert – inferioren Schrauben zusätzlich fixiert. In den Cage wiederum wird ein Polyethylen-Liner in entsprechender Ausrichtung zementiert. In der Theorie gibt der Cage eine initiale mechanische Stabilität und schützt so die hemisphärische Pfanne bis zum knöchernen Einwachsen (biologische Stabilität).
Sollten größere Knochendefekte (medial, superior oder im Bereich des dorsalen Pfannenrandes) bestehen, wodurch eine Fixierung der Pfanne evtl. nicht möglich ist, können diese Defekte mit strukturellen Allografts/Knochenchips oder hochporösen Metall-Augmenten (Wedges oder Buttress-Augmenten) aufgefüllt bzw. rekonstruiert werden und ebenfalls bis zum Einwachsen durch den Cage geschützt werden. Wichtig ist, zwischen sämtlichen Metallkomponenten Knochenzement aufzutragen, damit ein monolithisches Konstrukt entsteht und Metallabrieb zwischen den einzelnen Komponenten vermieden wird.
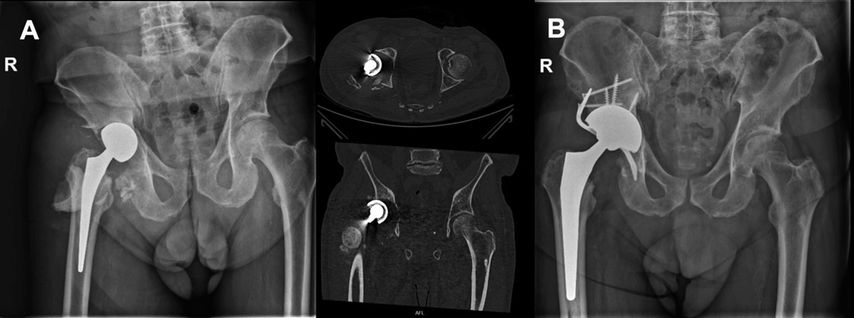
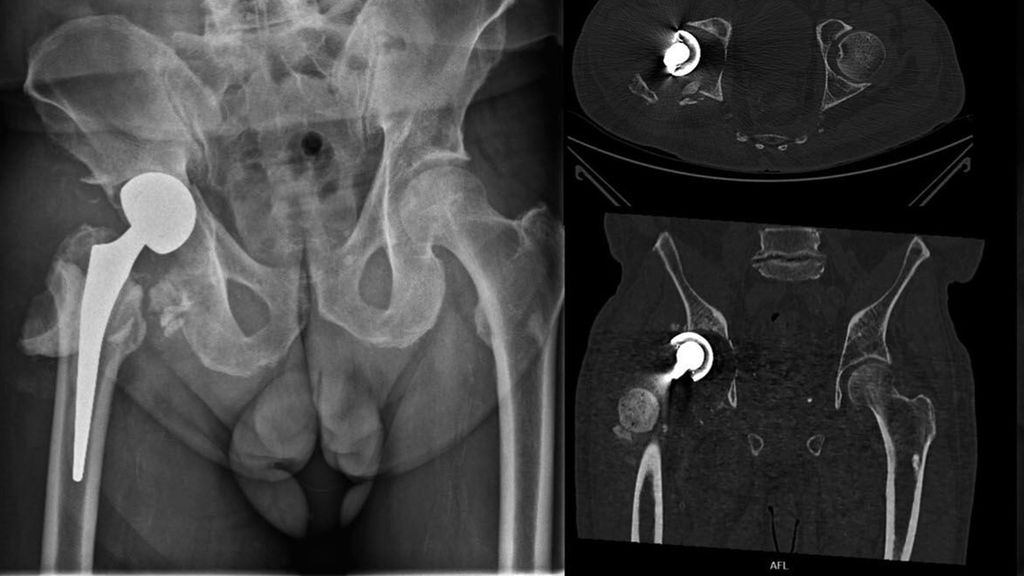
Abb. 1: Beispiel einer Cup-Cage-Rekonstruktion. Präoperativ (A): luxierte Zementplombe bei Spacer im Rahmen eines zweizeitigen Wechsels mit Paprosky-3B-Defekt und Beckendiskontinuität. Postoperativ (B): acetabuläre Rekonstruktion mittels Cup-Cage-Konstrukt und zementiertem Schaft
Bei der Implantation des Cages empfiehlt es sich, noch vor dem Einschlagen der hemisphärischen Pfanne den Eintrittsschlitz im Ischium zu präparieren, um diesen bei der Pfannenpositionierung nicht zu verdecken. Nach Einschlagen und Schraubenfixierung der Pfanne sowie eventuell notwendiger Augmentierung werden zunächst mit einer formbaren Probe die Größe und Biegung des Cages festgelegt. Sobald diese Schablone die gewünschte Form hat, wird das definitive Implantat angepasst und entsprechend zurechtgebogen. Nun wird die inferiore Lasche ins Ischium eingeschlagen und dann der restliche Cage nach superior in die Pfanne und die Außenseite des Iliums gebracht. Der Cage wird mit einer Schraube, welche auch durch die Pfanne gebohrt wird, im Acetabulum fixiert; so werden Cage und Pfanne miteinander verbunden. Anschließend werden multiple weitere Schrauben durch die Pfanne und im Bereich der iliakalen Lasche gesetzt.
Sculco et al. beschrieben 2017 eine Modifikation dieser OP-Technik, den sogenannten „Half Cup Cage“. Hier wird der distale Teil des Cages inklusive der Ischiumlasche mit einer Hochgeschwindigkeitsfräse entfernt und der Cage wird lediglich im Ilium fixiert. Die hemisphärische Pfanne muss bei dieser Modifikation jedoch zusätzlich im Ischium verschraubt werden. Diese Technik gilt als einfacher und schneller. Sculco et al. untersuchten insgesamt 57 Cup-Cage-Rekonstruktionen, wovon 34 bei Beckendiskontinuitäten implantiert wurden, verglichen die Half-Cage-Technik mit der klassischen Technik und fanden vergleichbare Ergebnisse.
Es wurden bereits mehrere kleinere Fallserien über Cup-Cage-Rekonstruktionen bei Beckendiskontinuität mit vielversprechenden kurz- und mittelfristigen Ergebnissen publiziert. Eine rezente Übersichtsarbeit von Malahias et al. vom Hospital for Special Surgery, New York, fasst diese zusammen: Insgesamt konnten 172 Patienten mit Cup-Cage-Rekonstruktion nachuntersucht werden. Der Beobachtungszeitraum der Studien lag zwischen 35 und 72 Monaten. Das revisionsfreie Überleben lag bei 92% und die Revisionsrate für die Pfannenrekonstruktion bei 8%. Die häufigste Komplikation waren Luxationen, die bei 9% der Patient*innen auftraten, gefolgt von periprothetischen Infektionen (4%). Aseptische Lockerung der Pfanne wurde in weniger als 4% beobachtet.
Vorteile der Cup-Cage-Technik gegenüber Triflange-Implantaten sind die schnellere Verfügbarkeit und die flexibleren intraoperativen Rekonstruktionsmöglichkeiten, insbesondere bei unerwartet vermehrtem Knochenverlust im Rahmen der Entfernung des liegenden Implantats. Luxationen sind die häufigste Komplikation; aus diesem Grund sollte während der OP auf ein mögliches Impingement zwischen Schaft und Cage geachtet werden und ein größtmöglicher Liner/Kopf gewählt werden.
Patientenspezifische 3D-gedruckte Implantate
Eine Alternative zu den Cup-Cage-Rekonstruktionen stellen die patientenspezifischen Implantate dar, nachdem die Technologien der 3D-Druckmethoden mittlerweile fortgeschrittener und effizienter geworden sind. Historisch werden patientenspezifische Implantate bei großen Defekten nach Resektionen von muskuloskelettalen Tumoren in der Beckenregionen seit ca. 25 Jahren eingesetzt. In der Revisionsendoprothetik haben sich patientenspezifische Implantate erst durch den Fortschritt des 3D-Drucks etabliert. In der Regel sind dies Implantate mit poröser und/oder Hydroxylapatit-Beschichtung für eine zementfreie Verankerung. In der klinischen Praxis hat sich das sogenannte „Triflange“-Konstrukt mit je einer Lasche in Ischium, Ilium und Pubis bewährt. Der Vorteil dieser Implantate ist die bessere Anpassung an die individuelle Anatomie bei erhaltener biologischer ossärer Integrationsfähigkeit. Patientenspezifische Implantate benötigen üblicherweise keine zusätzliche Anlagerung von Metallaugmenten (Wedges oder Buttresses) oder von Allografts, da direkter Kontakt zwischen Implantat und Knochen erzielt werden soll. Eingesetzt werden Triflange-Implantate bei Paprosky-3A- und -3B-Defekten bzw. bei Beckendiskontiunitäten. Jedoch ist durch die individuelle Fertigung auch die Rekonstruktion von größeren Defekten möglich.
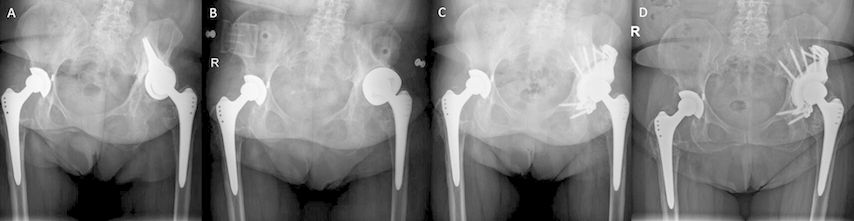
Abb. 2: Beispiel einer custom-made Triflange-Prothese. Z. n. multipler Revision bei periprothetischer Infektion, zuletzt Implantation einer Sockelpfanne (A). Bei persistierenden Schmerzen und Zeichen der Lockerung der Pfanne erfolgten Explantation, Auffüllung des knöchernen Defektes mit Allograft-Spongiosa und temporäre Implantation eines Bipolar-Großkopfes (B). Aufgrund des ausgeprägten acetabulären Defekts (Paprosky 3B) erfolgte in weiterer Folge die Implantation einer custom-made Triflange-Prothese (C). 5 Jahre postoperativ zeigt sich eine zunehmende Osseointegration der Prothese (D)
Für die Herstellung patientenspezifischer Implantate ist die Durchführung einer präoperativen CT unabdingbar. Die Daten werden dann an den Hersteller geschickt und ein Team aus Ingenieur*innen erstellt ein 3D-Modell des Implantates. Danach können in Absprache mit den Chirurg*innen individuelle Änderungen am Implantat vorgenommen werden, bevor das Implantat gedruckt wird. Für die Operation werden üblicherweise Schnitt-und Führungsschablonen ebenso wie eine Anleitung für die einzelnen OP-Schritte zur Verfügung gestellt. In der Regel umfasst die Implantation von patientenspezifischen Implantaten oft einen extensiven Zugang zum Operationsgebiet, da häufig prominente Knochenvorsprünge noch entfernt werden müssen. Hier empfiehlt sich die Verwendung von Hochgeschwindigkeitsfräsen. Nach der Knochenpräparation wird das Implantat mit der iliakalen Lasche unter die Abduktoren eingeschoben, um dann die Laschen an Ischium und Pubis zu fixieren, sodass der Beckenring geschlossen ist. Es sollten zunächst einige Spongiosaschrauben verwendet werden, um das Implantat an den Knochen zu komprimieren und danach mittels winkelstabiler Schrauben das Implantat-Knochen-Konstrukt zu fixieren.
Auch wenn die Daten in der Literatur nur wenige sind, sind sie für mittelfristige Beobachtungen vielversprechend. Taunton und Kollegen haben 57 Patient*innen mit Beckendiskontinuität, die mit einem patientenspezifischen Triflange-Implantat versorgt wurden, nachuntersucht. Nach einem durchschnittlichen Beobachtungszeitraum von 65 Monaten kam es in 3 Fällen (5,1%) zu einem Implantatversagen. 46 (81%) galten als knöchern verheilt und osseointegriert, jedoch kam es auch in 21% zu einer Luxation. In einer rezenten Arbeit von Sershon et al. über deren Erfahrung mit custom-made Triflange-Pfannen zeigt sich ein ähnliches Bild: Bei insgesamt 50 Patient*innen zeigte sich bei einem Minimum-Follow-up von 2 Jahren eine Komplikationsrate von 28% (n=14), wobei 2 davon mittels Reoperation behandelt werden mussten (1 periprothetische Infektion und 1 Schraubenentfernung). Die häufigste Komplikation war auch in dieser Arbeit die Luxation mit 12%. Dennoch gaben 91% der Patient*innen an, mit ihrer Versorgung zufrieden zu sein.
Unserer Erfahrung nach haben patientenspezifische 3D-gedruckte Implantate den Vorteil, dass sie eine exaktere anatomische Rekonstruktion ermöglichen als Cup-Cage-Konstrukte, und es können auch größere knöcherne Defekte damit überbrückt werden. Die Luxationsrate ist hoch, jedoch geringer als bei den Cup-Cage-Konstrukten. Nachteile der Triflange-Implantate sind der deutlich höhere Ressourcenaufwand (Zeit und Kosten) und eine lange Wartezeit bis zur definitiven Implantation.
Zusammenfassend ist festzuhalten, dass bei der Behandlung der Beckendiskontinuität sowohl mit Cup-Cage-Rekonstruktionen als auch mit Triflange-Implantaten sehr gute kurz- und mittelfristige Ergebnisse erzielt werden können. Beide Rekonstruktionstechniken haben Vor- und Nachteile, die bei der individuellen Therapieentscheidung berücksichtigt werden sollten.
Aufgrund der technischen Schwierigkeit und dem oftmals aufwendigen perioperativen Management sollten diese Operationen ausschließlich an Zentren mit hoher Expertise im Bereich der Revisionsendoprothetik durchgeführt werden.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...