Bikondyläre distale Humerusfrakturen beim Kind und Jugendlichen: Was würden Sie tun?
Autor:
Dr. Clemens Seidl
Abteilung für Orthopädie und Traumatologie, Landesklinikum Baden-Mödling
E-Mail: clemens.seidl@baden.lknoe.at
Bikondyläre distale Humerusfrakturen sind unterschiedliche, sehr seltene Gelenksfrakturen des distalen Humerus und machen 0,9% aller Frakturen im Wachstumsalter aus. Da diese Frakturen eine Rarität sind, stellen sie vor allem im Nachtdienst oft eine Herausforderung dar.
Keypoints
-
Ziel der Therapie, ob konservativ oder operativ, soll der Erhalt einer intakten Gelenkfläche sein.
-
Kompression durch eine Schraubenosteosynthese führt vor allem bei jüngeren Kindern zu einer Verringerung des radialen Mehrwachstums.
-
Fast kein Korrekturpotenzial ab dem 7. Lebensjahr.
-
Auf den Frakturverlauf im seitlichen Röntgen achten!
-
Jegliche Dislokation sollte operativ versorgt werden.
Fall 1
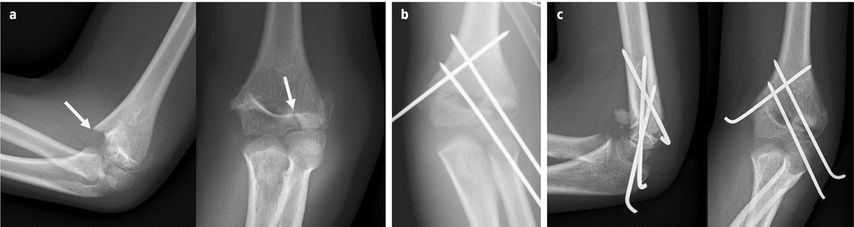
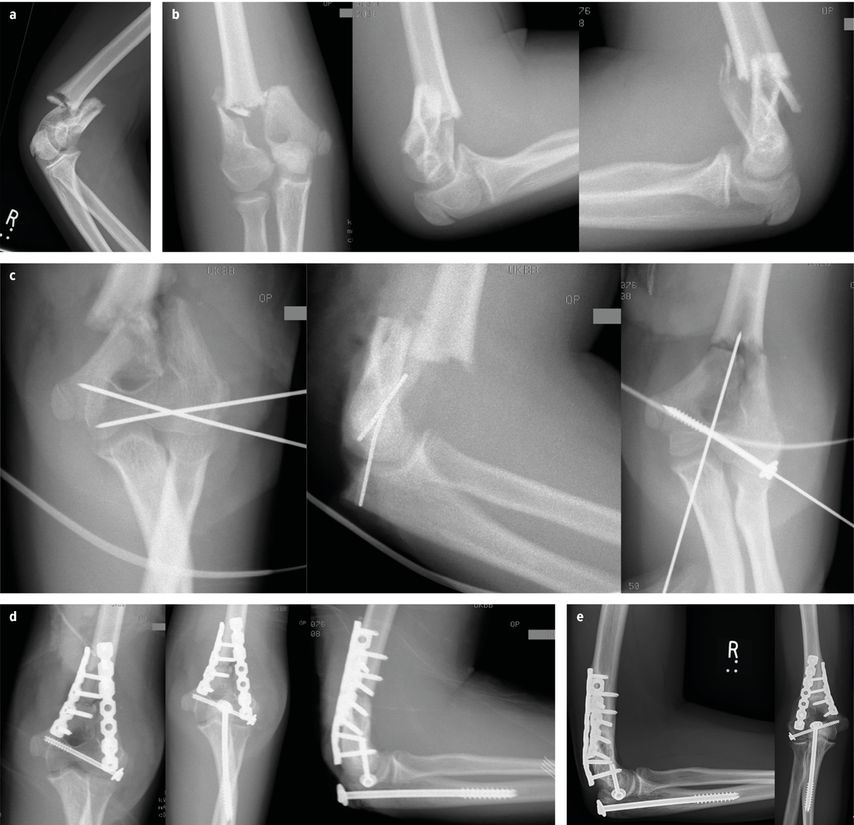
Ein 6-jähriger Bub stürzt von einem Klettergerüst, verletzt sich am linken Ellenbogen und wird mit der Rettung am frühen Abend in die Ambulanz gebracht. Klinisch zeigen sich am Ellenbogen eine Schwellung, Schmerzhaftigkeit und eingeschränkte Beweglichkeit. Es gibt keinen Hinweis auf eine Gefäß- oder Nervenverletzung. Im durchgeführten Röntgen kann eine dislozierte bikondyläre distale Humerusfraktur (Abb.1a) diagnostiziert werden. Es wird die Indikation zur operativen Versorgung gestellt.
Die OP konnte noch am gleichen Tag durchgeführt werden. Es erfolgte die gedeckte Reposition in Rückenlage und die Fraktur wurde dann mit drei Bohrdrähten (einer über den Condylus ulnaris und zwei über den Condylus radialis) gekreuzt stabilisiert (Abb.1b).
Der Patient hatte 4 Wochen einen Oberarmgips und danach erfolgte die Materialentfernung (Abb.1c). (Danke an Prof. Dr. Johannes Mayr für die Bereitstellung der Bilder.)
Abb. 1: T-Fraktur mit minimalem Spalt an der Gelenkfläche (a); postoperatives Bild (b); vor Materialentfernung (c)
Fall 2
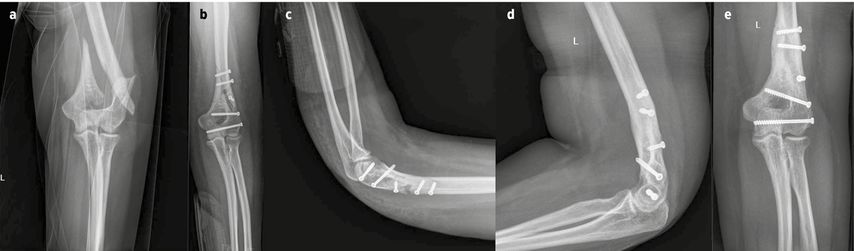
Ein 17-jähriger Junge kommt nach einem Fahrradsturz mit der Rettung und angelegter Schiene am linken Ellenbogen in die Ambulanz. Nach Abnahme der Schiene zeigen sich sichere Frakturzeichen und eine Anspießung der Haut radialseitig, jedoch besteht kein Hinweis auf eine Nerven- oder Gefäßverletzung. Im Röntgen zeigte sich eine bis zum Schaft reichende dislozierte bikondyläre distale Humerusfraktur (Abb. 2a). Da es sich um eine offene Fraktur handelt, wird die sofortige Indikation zur operativen Versorgung gestellt.
Der Patient wurde in Bauchlage gelagert und ein hinterer Zugang ohne Olecranonosteotomie durchgeführt. Der Gelenkblock wurde unter Sicht reponiert und mit einem Bohrdraht temporär fixiert. Danach wurden zwei 4 mm-Schrauben mit kurzem Gewinde, einerseits parallel zur Gelenksfläche, andererseits von radial nach ulnar aufsteigend, eingebracht. Damit ließ sich der Gelenkblock anatomisch und stabil einstellen. Nach Reposition des radialen Spießes wurde dieser ebenfalls mit einer 4mm-Schraube gesichert (Abb. 2b, c).
Es erfolgte die Ruhigstellung im Oberarmgips für 4 Wochen. Nach 6 Monaten wies der Patient eine freie Funktion auf (Abb. 2d, e).
Häufigkeit und Unfallursache
Bikondyläre Frakturen stellen mit 1,6% aller Humerusfrakturen und 9,6% aller kondylären Frakturen eine sehr seltene Verletzung dar. Vor dem 6. Lebensjahr sind sie eine absolute Rarität. Eine Häufung ist zum Abschluss des Wachstumsalters in der Adoleszenz zu sehen. Ein Sturz auf die abstützende Hand oder ein Direkttrauma auf den gebeugten Ellenbogen stellen die häufigsten Unfallursachen dar.1,2
Wachstum
Das Spontankorrekturpotenzial am distalen Humerus endet etwa mit dem 7. Lebensjahr. Aus diesem Grund und wegen der Tatsache, dass diese Frakturen vor dem 7. Lebensjahr eher selten sind, sind auch geringe Fehlstellungen nicht tolerabel. Vice versa kommt es zu keinen relevanten Wachstumsstörungen dieser Frakturen. Bei jüngeren Kindern kann ein stimulatives Mehrwachstum, vor allem des radialen Fragments, zu einem Cubitus varus führen. Bezogen auf den radialen Kondylus – da dieser am meisten untersucht ist – werden in der Literatur verzögerte Knochenbruchheilung bis hin zur Pseudarthrose beschrieben.3,4
Klassifikation
Es gibt keine spezielle Klassifikation der transkondylären bikondylären Oberarmfrakturen und sie wäre im klinischen Gebrauch auch nicht notwendig. Es handelt sich um 1.3.a.2.0-2-Frakturen nach der LiLa-Klassifikation4 und um 13-E/4.2-Frakturen nach der AO-Klassifikation6. Wichtig ist im Hinblick auf die Therapieentscheidung die Differenzierung zwischen dislozierten und undislozierten Frakturen.5,6
Diagnostik
Klinik
Möglich sind Weichteilschwellung, eine Druckschmerzhaftigkeit sowie eine schmerzhafte Bewegungseinschränkung. Eine klinische Unterscheidung zu anderen Ellenbogenfrakturen ist nicht möglich.
Bildgebung
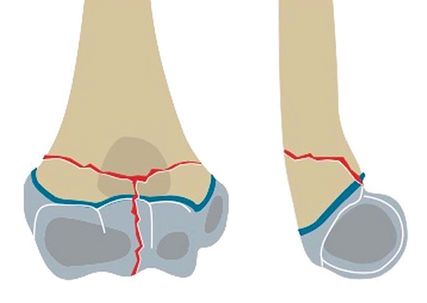
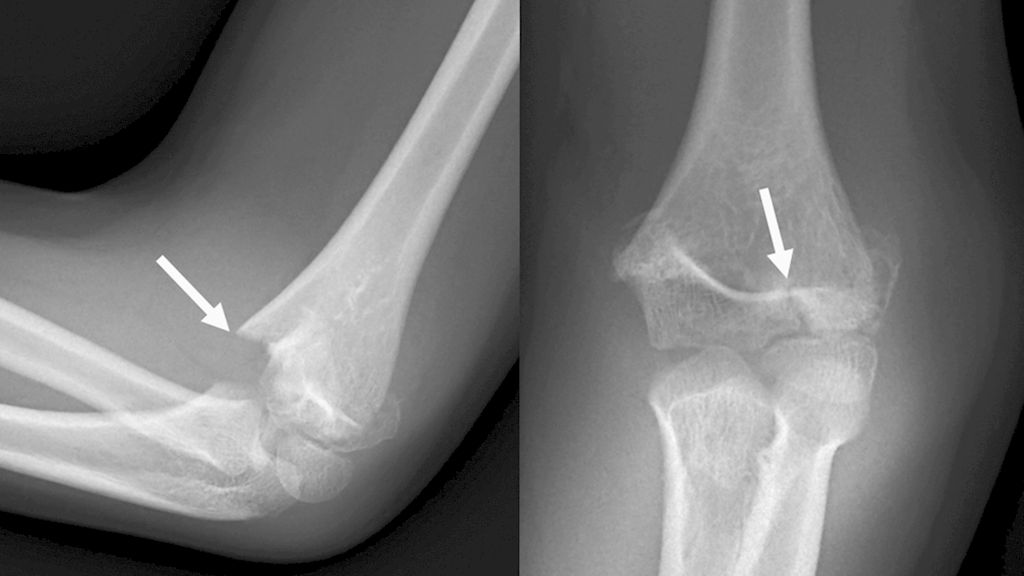
Abb. 3: Zur Unterscheidung von suprakondylären Frakturen ist im seitlichen Röntgen auf den Frakturverlauf zu achten, der bei bikondylären Frakturen die Wachstumsfuge kreuzt und ins Gelenk zieht
Den Standard stellt die konventionelle Röntgenaufnahme des Ellenbogengelenkes in zwei Ebenen dar, wobei bei stark dislozierten Frakturen auf die zweite Ebene verzichtet werden kann, da diese im OP nachgeholt werden kann. Zur Unterscheidung von suprakondylären Frakturen ist im seitlichen Röntgen auf den Frakturverlauf zu achten, welcher bei bikondylären Frakturen die Wachstumsfuge kreuzt und ins Gelenk zieht (Abb. 3). Bei undislozierten Frakturen kann auch eine Sonografie zur Diagnostik durchgeführt werden. Zur Operationsplanung ist beim Adoleszenten bei Mehrfragmentfrakturen ein präoperatives CT oftmals sinnvoll. Eine vaskuläre Verletzung kann mittels Duplexsonografie oder einer Angiografie dargestellt werden.7,8
Therapie
Die Erhaltung der Gelenkkongruenz, die Vermeidung von Wachstumsstörung bei jüngeren Patienten sowie die uneingeschränkte Gelenkfunktion stellen die wesentlichen Therapieziele dar.
Konservativ
Undislozierte Frakturen werden konservativ mit Ruhigstellung im Oberarmgips in Rechtwinkelstellung für 4 Wochen behandelt. Nach 7 bis 10 Tagen sollte eine gipsfreie Röntgenkontrolle zum Ausschluss einer sekundären Dislokation durchgeführt werden. Nach der Gipsabnahme erfolgt die spontane Mobilisation im Alltag. Die Sportfreigabe erfolgt nach Erreichen der freien Beweglichkeit. Eine Physiotherapie ist nicht unbedingt nötig.
Operativ
Jegliche Dislokation sollte operativ in Allgemeinanästhesie versorgt werden. Die operative Technik unterscheidet sich aufgrund unterschiedlicher Frakturformen und des Alters des Kindes bzw. Adoleszenten. Besteht der Verdacht auf eine Gefäß- und/oder Nervenverletzung, stellt dies einen Notfalleingriff dar.
Bei jüngeren Kindern ist eine K-Draht- oder Schraubenosteosynthese meist ausreichend. Bei Dislokation nur eines Kondyls ist eine Versorgung in Rückenlage möglich, wobei das undislozierte Fragment perkutan mit zwei K-Drähten gesichert wird und das dislozierte Fragment offen an den Gelenkblock reponiert und gesichert wird.
Eine Alternative stellt der dorsale Zugang ohne Olecranonosteotomie in Bauchlage oder Rückenlage dar. Er bietet einerseits einen guten Überblick über die intraartikuläre Gelenkfläche und anderseits kommt es durch diese Lagerung oft schon zu einer guten spontanen Reposition der Fragmente.
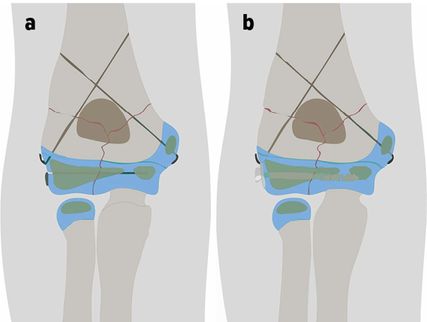
Abb. 4: Schema der Kirschner-Draht-Osteosynthese einer transkondylären Fraktur beim Kind (a). Wann immer möglich sollte jedoch eine Schraube zur Kompression im zentralen Anteil der Fraktur eingebracht werden (b)
Nach erfolgreicher Reposition und Herstellung der Gelenkfläche müssen die Kondylen osteosynthetisch verbunden werden, wobei der Schraubenosteosynthese wegen der Möglichkeit zur Kompression immer der Vorzug zu geben ist (Abb. 4).
Als Alternative zur herkömmlichen K-Draht- und Schraubenosteosynthese stehen mittlerweile auch resorbierbare Materialien zur Verfügung. Geeignet sind zum Beispiel ActivaPin™ und ActivaScrews™ der Firma Bioretec aus bioresorbierbarem PLGA (Poly L-lactide-co-glycolide copolymer). Der Vorteil ist hierbei eindeutig, dass man keinen zweiten Eingriff zur Materialentfernung mehr benötigt.9–11
Beim Adoleszenten, vor allem bei intraartikulären Mehrfragment- oder Trümmerfrakturen, empfiehlt sich von Beginn an der dorsale Zugang in Bauchlage, eventuell mit Olecranonosteotomie. Oft ist eine Osteosynthese mit K-Drähten und Schrauben nicht ausreichend stabil und es muss eine Plattenosteosynthese mit einer (am krafttragenden radialen Pfeiler) oder zwei Platten durchgeführt werden. Verwendet werden können Kleinfragmentrekonstruktionsplatten und LCP-Platten. Y-förmige, dorsal anzubringende Rekonstruktionsplatten, winkelstabile Implantate und Drittelrohrplatten können nicht empfohlen werden.
Nachbehandlung
Bei einer Versorgung mit Schrauben oder Bohrdrähten ist eine Ruhigstellung im Oberarmgips für 4 Wochen und danach eine Spontanmobilisierung ohne Physiotherapie ausreichend. Die Materialentfernung sollte für 8–12 Wochen nach der Operation geplant werden.
Wenn eine Plattenosteosynthese bei Adoleszenten durchgeführt und dadurch eine übungsstabile Situation erreicht wurde, ist auch eine gipsfreie Nachbehandlung möglich. Die Materialentfernung sollte bei noch offenen Fugen nach 3–6 Monaten erfolgen, bei geschlossenen Fugen nach 9–12 Monaten. Die Sportfreigabe erfolgt ebenfalls nach Erreichen einer freien Beweglichkeit.
Wachstumskontrollen sollten im Wachstumsalter bis zu 2 Jahre bzw. bis zum Abschluss des Wachstums durchgeführt werden. Diese Kontrollen finden lediglich klinisch statt, ein Röntgen sollte nur bei klinischen Auffälligkeiten durchgeführt werden.9
Conclusio
Fall 1
4 Monate nach der Materialentfernung hat der Patient eine Beweglichkeit im Ellenbogengelenk von S 0-5-130 und ist beschwerdefrei. Radiologisch war die Fraktur anatomisch und achsengerecht ausgeheilt. Das ausgesprengte Metaphysenfragment stört nicht und stellt kein Problem im Kindesalter dar. Es muss jedoch diskutiert werden, dass man zur Sicherung der Gelenkfläche parallel eine Schraube oder einen Borhrdraht hätte einbringen sollen, um eine sichere sekundäre Dislokation zu verhindern. In diesem Fall ist es auch ohne diese Sicherung zur Ausheilung gekommen; man sollte jedoch immer im Hinterkopf behalten, dass der Erhalt und die anatomische Gelenkflächenrekonstruktion das oberste Ziel bei der Versorgung von bikondylären Frakturen sein sollten.
Fall 2
In diesem Fall musste entschieden werden, ob man eine Schrauben- oder Plattenosteosynthese durchführt. Es wurde eine reine Schraubenosteosynthese gewählt. Die Vorteile einer Plattenosteosynthese wären die übungsstabile Situation und damit verbundene gipsfreie Nachbehandlung gewesen. Gerade beim sportlichen adoleszenten Jugendlichen sollte man dies in die Behandlungsüberlegungen einfließen lassen.
Ein „schöner“ Fall zum Abschluss
Ein 12-jähriger Bub stürzt beim Rennen und fällt dabei nach hinten auf den Ellenbogen. Er wird mit der Rettung in die Ambulanz gebracht. Der Patient hat starke Schmerzen, eine Bewegungseinschränkung, jedoch keine Nerven- oder Gefäßverletzungen. Das initiale Röntgen wird wegen der Schmerzen nur in einer Ebene durchgeführt (Abb. 5a). Es zeigt sich hierbei eine dislozierte distale Humerusfraktur und die OP-Indikation wird gestellt.
Im OP zeigt sich in der Bildwandleruntersuchung eine mehrfragmentäre Y-Fraktur (Abb. 5b). In Bauchlage erfolgt nach dorsalem Zugang eine Olecranonosteotomie. Danach wird der Gelenkblock offen reponiert und mit einer Zugschraube gesichert (Abb. 5c). Der distale Humerus wird mit zwei Platten versorgt und danach wird noch eine Olecranonzugschraube eingebracht (Abb. 5d).
Der Patient wird gipsfrei schmerzorientiert nachbehandelt. Nach 7 Monaten hat er eine Beweglichkeit in S 0-18-140 sowie eine freie Pro- und Supination und es erfolgt die Materialentfernung (Abb. 5e).
Abschließend kann man sagen, dass die Art der Versorgung von bikondylären distalen Humerusfrakturen immer eine individuelle Entscheidung ist, abhängig vom Alter des Kindes und der Art der Fraktur. Komplexe Frakturen stellen sicher eine Herausforderung dar und sollten nicht unterschätzt werden und im Zweifel sollte man sich Hilfe holen.
Literatur:
1 Anari JB et al.: Pediatric T-condylar humerus fractures: a systematic review. J Pediatr Orthop 2017; 37(1): 36-40 2 Jonasch E, Bertel E: Verletzungen bei Kindern bis zum 14. Lebensjahr. Hefte Unfallheilkd 1981; 150: 1-146 3 Horn BD et al.: Fractures of the lateral humeral condyle: role of the cartilage hinge in fracture stability. J Pediatr Orthop 20022; 2: 8-11 4 Laer L et al. : Classification and documentation of children’s fractures. Eur J Trauma 2000; 26: 2-14 5 Laer L et al.: Frakturen und Luxationen im Wachstumsalter. 6. Auflage.Stuttgart: Thieme, 2012 6 Slongo T et al.: Development and validation of the AO pediatric comprehensive classification of long bone fractures by the pediatric expert group of the AO foundation in collaboration with AO clinical investigation and documentation and the international association for pediatric traumatology. J Pediatr Orthop 2006; 26: 43-9 7 Moritz JD et al.: Ultrasound in diagnosis of fractures in children: unnecessary harassment or useful addition to X-ray? Ultraschall Med 2008; 29(3): 267-74 8 Vocke-Hell AK, Schmid A: Sonographic differentiation of stable and unstable lateral condyle fractures of the humerus in children. J Pediatr Orthop B 2001; 10: 138-41 9 Beck NA et al.: T-condylar fractures of the distal humerus in children: does early motion affect final range of motion? J Child Orthop 2014; 8: 161-5 10 Re PR et al.: T-condylar fractures of the distal humerus in children and adolescents. J Pediatr Orthop 1999; 19: 313-8 11 Abraham E et al.: Management of supracondylar fractures of the humerus with condylar involvement in children. J Pediatr Orthop 2005; 25: 709-1
Das könnte Sie auch interessieren:
«Die Hüfte war damals ein kaum verstandenes Gelenk»
Im Gespräch mit Leading Opinions Rheumatologie & Orthopädie erzählt Prof. Dr. med. Michael Dienst, München, nach seinem Vortrag am Hip-Symposium Bern 2026 von der Entwicklung der ...
Die Schulter im Sport
Die Schulter ermöglicht wie kein anderes Gelenk die Kombination aus maximaler Beweglichkeit und funktioneller Präzision – und ist gerade deshalb im Sport besonders verletzungsanfällig. ...
Handverletzungen im Sport
Im modernen Breitensport ist ein stetig steigender Aktivitätstrend zuverzeichnen, der jedoch mit einer Zunahme spezifischer Verletzungsmuster einhergeht.So entfallen mittlerweile bis zu ...