Amputationshöhen am Ober- und Unterschenkel: Herausforderungen in der Prothesenversorgung und Rehabilitation
Autor:
Dr. Markus Patak
Rehabilitationszentrum Weißer Hof
Klosterneuburg
E-Mail: markus.patak@auva.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Grundsätzlich beginnt die erfolgreiche prothetische Versorgung nicht bei der Rehabilitation, sondern bereits am OP-Tisch bei der Akutbehandlung. Obwohl es dem Chirurgen natürlich nicht immer möglich ist, optimale Stumpfverhältnisse zu schaffen, sollte man bereits bei der chirurgischen Primärversorgung das bestmögliche Stumpfergebnis für eine prothetische Versorgung berücksichtigen.
Keypoints
-
Das Stumpfergebnis nach der Akutbehandlung ebnet den Weg für die prothetische Versorgung.
-
Die adäquate Stumpflänge entscheidet über den Erfolg der Mobilisierung.
-
Eine zeitgerechte interimistische Frühmobilisierung und die Behandlung von Stumpfschwankungen vor der Definitivversorgung sind anzustreben.
Bei schweren traumatologischen Amputationen mit nicht rekonstruierbaren ossären Defekten und massiven Weichteilschäden fehlen oft die Möglichkeiten zur Deckung. Septische Komplikationen können Nachresektionen notwendig machen, und bei Stoffwechselpatienten ist die schlechte Wundheilung eine zusätzliche Komplikation, die oftmalige Revisionen nach sich zieht. Dennoch sind die vom Operateur getroffenen Entscheidungen sowohl für den Patienten als auch für den Prothesentechniker wegweisend – vor allem in Hinblick auf die Amputationshöhe und Weichteilversorgung.
Unterschenkelamputation: Auf die Länge kommt es an
Gerade beim Thema Unterschenkelamputation legt die chirurgische Herangehensweise den Grundstein für die Prothesenversorgung. Ergibt sich z.B. bei Patienten mit PAVK, diabetischer Gangrän oder Tumoren die Indikation zur Amputation, sollte der Chirurg schon primär die Amputationshöhe so wählen, dass der Stumpf nicht zu lange ist, da unterhalb der Gastrocnemiusköpfe eine gute muskuläre Deckung schwierig wird und es aufgrund der schlechten peripheren Vaskularisation oft zu langwierigen Wundheilungsphasen kommt.
Eine direkte Belastung der knöchernen Stumpfspitze im Schaft muss vermieden werden, da dies sonst rasch zu Druckstellen, Ulzera und Nekrosen führt. Weiters stellt die Statik bei sehr langen Stümpfen im Schaft ein Problem dar, da die Stumpfspitze belastungsfrei im Schaft liegen muss. Andernfalls ist der Patient mit einem Rahmenschaft oder mit einer Prothese mit Oberhülse zu versorgen.
Im Bereich der Traumatologie zeigt sich das Problem oft von der anderen Seite: Viele Amputationen bringen schon primär Knochendefekte an Tibia und Fibula mit sich, die für die optimale Prothesenversorgung nicht lang genug sind, mit ausgedehnten Weichteilschäden einhergehen und somit Probleme im Hebel der Prothesenführung erzeugen.
Eine für die prothetische Versorgung optimale Länge des Tibiastumpfes ist mit 15–20cm zu bemessen. Der Stumpf sollte möglichst spannungsfrei außerhalb der Belastungszone gedeckt sein. Die Resektion eines sehr kurzen Fibulaköpfchens ermöglicht eine optimale konische, längsovale Stumpfform und damit die beste Schaftform. Bei ausgedehnten Weilteilschäden wird die Mobilisierung durch die Deckung mit Spalthaut innerhalb der Belastungszone aufgrund oft schwer zu behandelnder chronischer Druckulzera erschwert.
Der Wunsch des Patienten, möglichst schnell nach der Amputation wieder auf die Beine zu kommen, ist groß und auch verständlich. Wurde früher Wochen oder sogar Monate auf eine prothetische Versorgung gewartet, um den Stumpf „prothesenfähig werden zu lassen“, wurde seitens der AG Exo-Prothetik der AUVA ein Stufenplan zur Prothesenversorgung ausgearbeitet. Dieser zielt darauf ab, beim Patienten noch im Akuthaus mittels Kompressionsverbänden die Basis für eine gute Stumpfform zu schaffen, ihn am besten lückenlos stationär im Rehabilitationszentrum prothetisch „probezuversorgen“, nachfolgend etwaige Stumpfveränderungen im ambulanten Setting entsprechend zu behandeln und danach mit der für den Patienten adäquaten Prothese die Mobilisierung im Rahmen einer nochmaligen stationären Reha fortzuführen.
Nicht nur wird die Zeit der Mobilisierung insgesamt verkürzt, sondern der Patient wird auch zufriedener. Eine Frühmobilisierung stärkt den Kreislauf, verhindert Kontrakturen, verbessert die Durchblutung aufgrund der Muskelpumpe, verhindert eine starke Atrophie der Muskeln, verbessert die psychische und physische Situation des Patienten und verhindert, dass der Patient sich an die Gegebenheiten ohne Prothese gewöhnt und Folgeschäden auftreten (z.B. Wirbelsäulenprobleme oder Überlastung der kontralateralen Seite).
Die Passform der Stumpfbettung hat für den Tragekomfort eine besondere Bedeutung. Hierbei spielt der Gipsabdruck eine entscheidende Rolle. Eine längsovale Stumpfform ist einem querovalen Stumpf vorzuziehen. Als „Goldstandard“ der Unterschenkelprothese hat sich die KBM- (Kondylenbettung Münster)-Prothese durchgesetzt. Bei dieser Ausführung wird auf den Oberschaft verzichtet. Die Verankerung am Stumpf übernimmt eine sogenannte „suprakondyläre Fassung“. Oberhalb des Kniegelenkes ist der Oberschenkel schlanker als das Kniegelenk, an dieser Stelle greift die Unterschenkelprothese an und findet ihren Halt. Man erzeugt eine kleinere Kontaktfläche gegenüber der Prothese mit Oberschaft, daher ist die Fläche der Lastübertragung kleiner. In aller Regel wird die Unterschenkelprothese als Vollkontaktprothese mit Stumpfendkontakt gefertigt. Ein Silikonliner mit einem Metallstift sitzt rutschfest am Stumpf und rastet stabil in der Prothese ein.
Ab einer gewissen Kürze des Unterschenkelstumpfes beginnt die Schwierigkeit einer erfolgreichen Versorgung und Mobilisierung. Je kürzer der Stumpf ist, umso geringer wird die Hebelkraft in der Flexion und Extension über das Kniegelenk. Die Führung der Prothese sowie die Kniestabilisierung verschlechtern sich, und je weiter sich der Stumpf Richtung Tuberositas tibiae nach kranial verkürzt, umso größer wird die Gefahr für chronische Ulzera aufgrund der erhöhten Druckbelastung über der proximalen Tibia. Die prothetische Versorgung ist aufgrund des schlechten Haltes erschwert und es bedarf aufgrund der nicht gegebenen Endbelastung in den meisten Fällen einer Prothese mit Oberschenkelhülse, was zu einer zusätzlichen Druckbelastung für die Oberschenkelmuskulatur führt.
Fallbeispiel
-
Roland S., 55 J., Ulcus cruris dext. bei PAVK IV
-
3/20: Fem.-pop. III-Bypass & 6/21: Rezidiv-Bypass
-
8/21: Unterschenkelamputation mit hochproximaler Rückkürzung
-
9/21: Ambulanter Beginn der prothetischen Versorgung
-
11/21: Aufnahme zur stationären Rehabilitation im RZ Weißer Hof
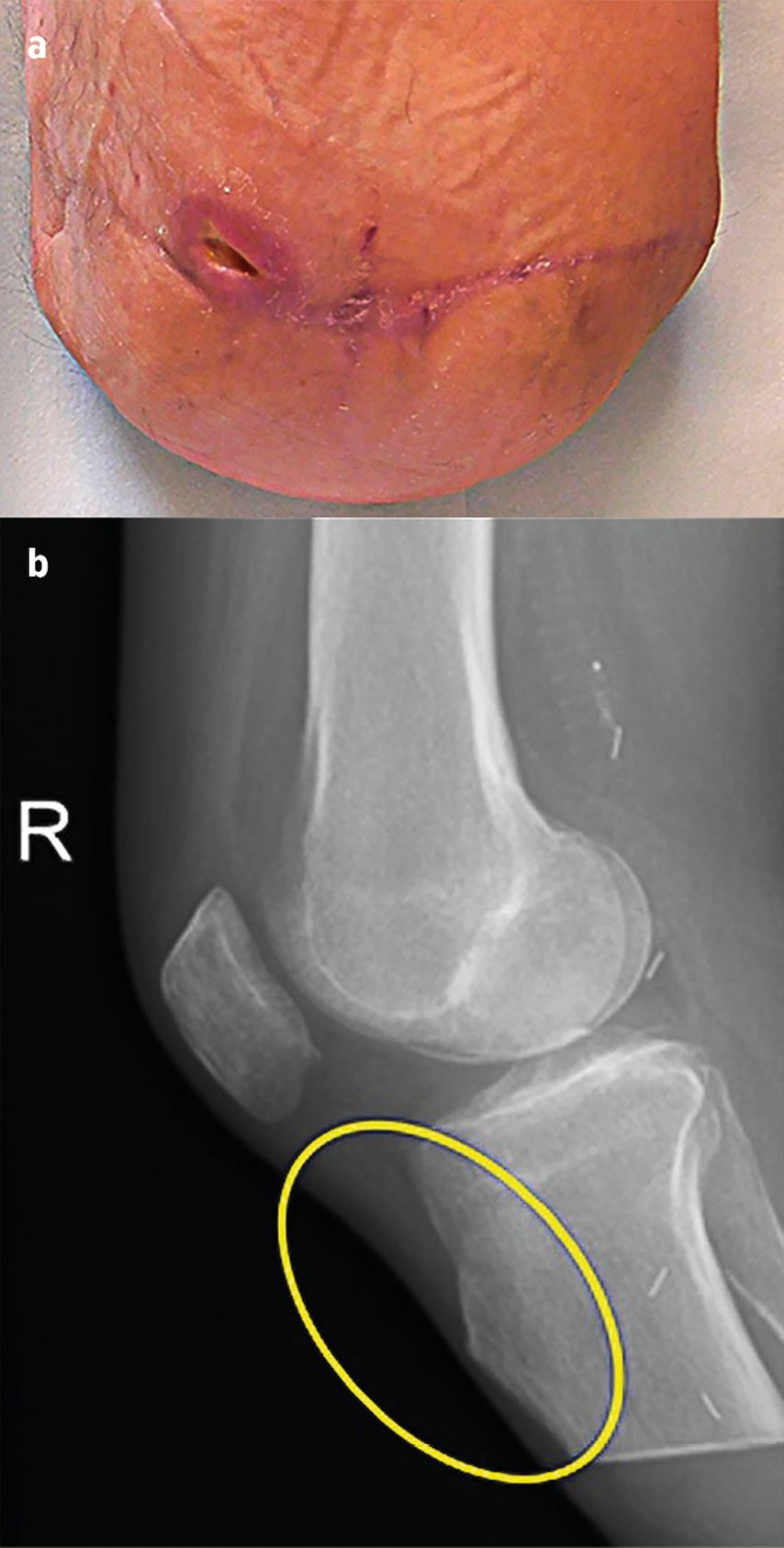
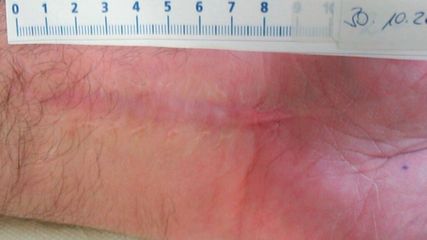
Bei Aufnahme zeigte sich anteromedial über der Tuberositas tibiae ein kleines Druckulkus (Abb. 1a). Der Wundgrund war letztendlich Periost. Durch Wundmanagement mittels Laser, Orthowave und lokaler Anwendungen über mehrere Wochen konnte kein Abheilen erzielt werden. Es erfolgte die Vorstellung an der plastischen Chirurgie zwecks Prüfung von Verschlussoptionen; kein Eingriff war indiziert. Am Röntgen (Abb. 1b) erkennt man die Problematik aufgrund der Kürze des Knochenstumpfes und der dünnen Verschiebeschicht im Tuberositasbereich. Der Patient konnte in einer Oberschenkelhülse nicht mobilisiert werden, die Wunde war bis Mitte März 2022 nicht verschlossen. Die stationäre Rehabilitation wurde ohne prothetische Versorgung und Mobilisierung abgebrochen, dies wirft die Frage nach Optionen für den Patienten und das System auf.
Die Knieexartikulation: ein Plädoyer des Autors für den Fall der Fälle
Natürlich ist das Ziel immer, jedes Gelenk zu erhalten. Letztendlich ist der Kostenfaktor, den ein modernes elektronisches Kniegelenkspassteil bei einer entsprechenden Versorgung darstellt, lange ein Argument für den Erhalt des Unterschenkels. Dennoch sollte man in manchen Situationen den „Schrecken“ eines Gelenksverlustes im Verhältnis zu oft langwierigen Problemen an einem Unterschenkelstumpf abwägen. Wie bereits oben beschrieben, sind zu kurze Unterschenkelstümpfe aufgrund des schlechten Hebels oft mit nicht zu beherrschenden Weichteilproblemen und daraus resultierender verzögerter Mobilisierung äußerst belastend für den Patienten. Sie führen nicht selten zu unvermeidbaren Folgebeschwerden aufgrund der langen Rollstuhlmobilisierung. Die Knieexartikulation ist nicht nur operativ unkompliziert, sondern erzeugt nur selten postoperative Komplikationen.
Aus Sicht der Rehabilitation sind folgende Punkte die optimale operative Herangehensweise:
-
Belassen der Patella im femoralen Gleitlager ohne Vernähen des Ligamentum patellae mit den Kreuzbändern
-
Absetzen und Versenken des Gefäß-Nerven-Bündels weit unter Fossaniveau
-
Sparsames Resezieren der Knorpel-Knochen-Kanten der Femurkondylen
-
Bildung eines dorsalen Schwenklappens ohne Muskulatur ausschließlich mit Vollhaut
-
Setzen der Naht außerhalb der Belastungszone proximal der Kondylen
Oft ist die Knieexartikulation ein geplanter Sekundäreingriff als Folge von Komplikationen bei Unterschenkelamputationen, wie chronischen Fisteln, Osteomyelitis oder nach schlecht eingeheilter Spalthautdeckung. Dagegen zeigen sich nach einer Knieexartikulation selten postoperative Probleme. Ohne Muskeldeckung zeigt der Stumpf keine wesentlichen Weichteilschwankungen und nimmt zügig eine gute Form für einen Schaft an. Der Stumpf sitzt ohne komplizierte Verriegelungssysteme fest im Schaft und dank moderner elektronischer Prothesentechnik sind die Patienten rasch mobilisierbar.
Durch die kolbige Form des Kondylenstumpfes entsteht eine rotationsstabile Verbindung zum Prothesenschaft und der Stumpf bleibt im Muskelgleichgewicht, da die Adduktoren erhalten bleiben. Zudem ist der lange Hebelarm für die Prothesenführung günstig. Der Aufbau der Prothese mittels Schafteinbettung mit innerem Weichwand- und äußerem Gießharzschaft ermöglicht die volle Endbelastbarkeit und Rotationsstabilität bei exakter Abformung, erzeugt jedoch keinen Druck auf die Kniescheibe und seitlich auf die Femurkondylen. Das An- und Ablegen der Prothese ist für den Patienten einfach und schnell möglich.
Die Methode mit Fixierung der Patella in der Fossa intercondylaris oder auch die transkondyläre Amputation mit Verschraubung der Patella auf die Stumpfspitze haben sich als nicht optimal erwiesen, weil es zu schlechten Druckverhältnissen im Schaft kommt, sodass diese als obsolet zu bewerten sind. Oft geäußerte Bedenken hinsichtlich der bei der Knieexartikulation notwendigen Prothesenschaftlänge nach proximal, bei der der Schaft aus statischen Gründen bis auf Trochanterhöhe reicht, werden vom Patienten meist als nicht störend eingestuft.
Fallbeispiel
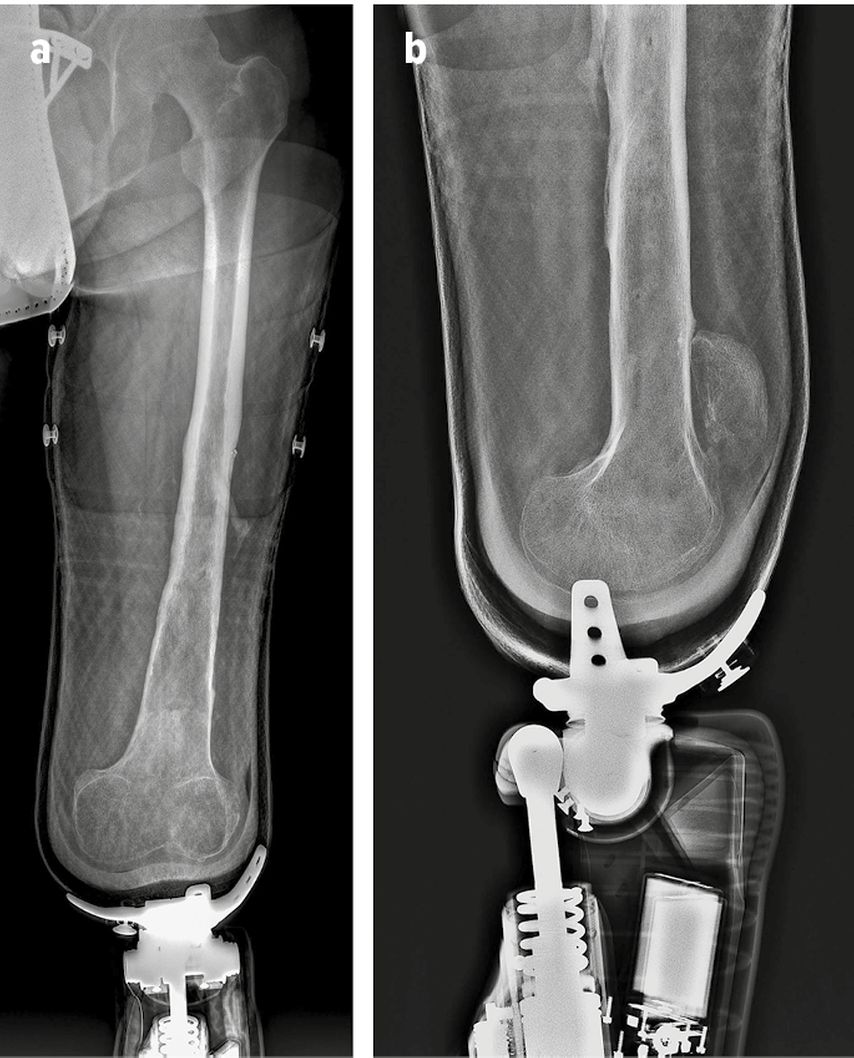
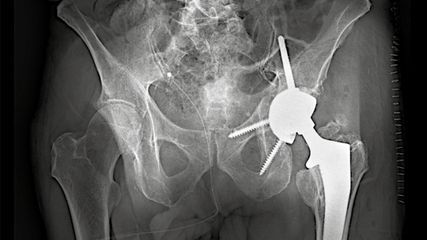
Franz P., 55 J., nach Verkehrsunfall im April 1984 (Mopedfahrer) Knieexartikulation linksseitig. Seit 2015 mit Genium®-Kniegelenkspassteil versorgt, hatte nie Stumpfprobleme und ist trotz der Amputation als Starkstrommonteur tätig. Die Aufnahme im RZ Weißer Hof im April 2022 erfolgte zur Prothesentestung aufgrund des Ablaufs der Gewährleistung des Genium®-Passteils. Im Röntgen (Abb. 2) der Prothese erkennt man den ausgezeichneten Sitz des Stumpfes in beiden Ebenen im Weichwandschaft; die Schaftkante auf Trochanterhöhe stellte keinerlei Probleme für den Patienten dar.
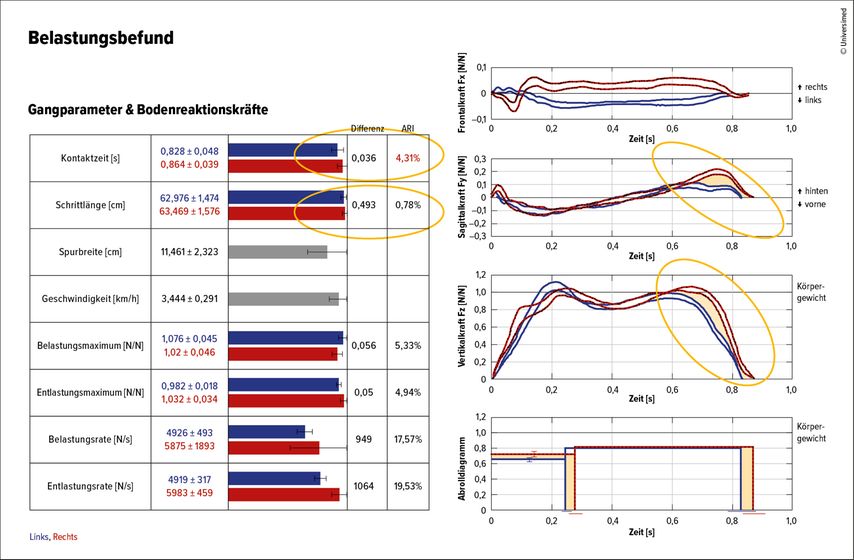
Die Ganganalyse (Abb. 3) zeigt ein nahezu physiologisches Gangmuster mit einer unwesentlichen Kontaktzeitasymmetrie und fast seitengleicher Schrittlänge. Die Gesamtbelastung ist symmetrisch, der Patient belastet gleich rasch sowohl die amputierte als auch die erhaltene rechte Seite und rollt mit gutem Abdruck über den Carbon-Vorfuß ab.
Die Oberschenkelamputation: Kürze ohne Würze
Bis zu einer Femurstumpflänge distales bis mittleres Schaftdrittel zeigen sich die Herausforderungen in der Versorgung hauptsächlich im Bereich der Weichteilsituation. Die Dicke der Oberschenkelmuskulatur sowie des Fett-und Weichteilgewebes bringt oft unweigerlich polsterartige, schwammige Stumpfsituationen mit schlechtem Halt im Schaft. Tiefe Hauttaschen und eingezogene Narben neigen bei längerer Tragedauer des Liners und der Prothese zu vermehrtem Schwitzen und Hautproblemen.
Die Schwierigkeit bei der Herstellung eines gut sitzenden Schaftes nimmt mit der Kürze des Stumpfes zu. Je kürzer der Stumpf, umso mehr verzieht sich das Bein aufgrund der Muskelzüge in eine Flexion, Abduktion und Außenrotation in der Hüfte. Hier bedarf es zur Führung der Prothese eines Schaftes mit zusätzlicher Tuber-Abstützung. Die Schaftkante reicht oft bis in den Genitalbereich und zur zufriedenstellenden Belastung bei sehr kurzen Stümpfen kann die Herstellung eines modifizierten Beckenkorbes notwendig werden.
Die schlechte Abstützung und Verankerung des Stumpfes im Schaft führen zu einer schlechten Statik und schlechten Ansteuerbarkeit, unter diesen Umständen bedarf es einer langen und intensiven Zusammenarbeit zwischen Patient und Orthopädietechniker, bis eine für eine Vollbelastung gut brauchbare Prothese hergestellt ist, welche dem Patienten keine Druckprobleme verursacht.
Fallbeispiel
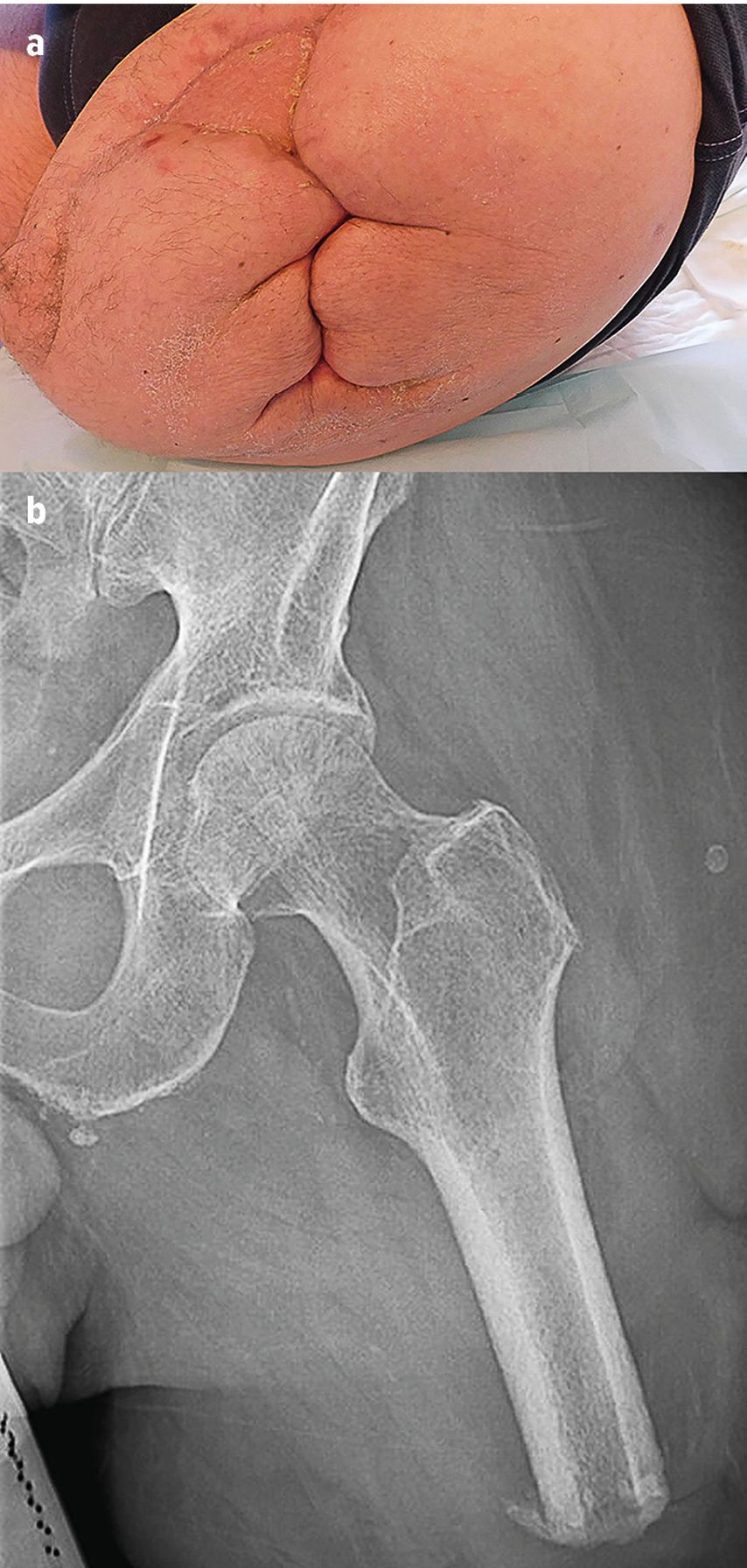
Franz B., 61 J., 16.7.2021 Sturz mit dem Motorrad, traumatische Oberschenkelamputation links, mehrfache Revisionen, VAC und Spalthautdeckung, sehr kurzer Femurstumpf, problematische Weichteilsituation mit tiefen Hauttaschen (Abb. 4).
Die Aufnahme zur prothetischen Erstversorgung am Weißen Hof erfolgte im November 2021. Aufgrund des kurzen Stumpfes zeigte sich eine deutliche Abduktions- und Außenrotationsstellung. Im Laufe des viermonatigen Aufenthaltes wurden von orthopädietechnischer Seite insgesamt vier verschiedene Schäfte angefertigt (Abb. 5), laufend modifiziert und mittels verschiedener Achskomponenten nachjustiert, bis der Patient Ende März 2022, von allen Gehbehelfen entwöhnt, vollbelastend mobilisiert die Rehabilitation beenden konnte.
Fazit
Die erfolgreiche prothetische Versorgung setzt sich aus einem multifaktoriellen Zusammenspiel aller beteiligten Personen zusammen. Die Basis setzt der Chirurg durch Vorausschau hinsichtlich einer möglichst optimalen Stumpfbildung. Es folgen eine zeitlich gut koordinierte Nachbehandlung im ambulanten Setting und eine bedarfsgerechte stationäre Rehabilitation in enger Zusammenarbeit von Patient und Orthopädietechniker, welche eine zufriedenstellende Mobilisierung ermöglicht.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...