©
Getty Images/iStockphoto
Aktueller Stellenwert von Arthrodese und Totalendoprothese bei Arthrose und rheumatoider Arthritis des oberen Sprunggelenkes
Jatros
Autor:
Dr. Andreas Setzer
Autor:
Prim. Univ.-Doz. Dr. Wolfgang Schneider, MSc, MBA
I. Orthopädische Abteilung, Herz-Jesu Krankenhaus Wien<br> E-Mail: wolfgang.schneider@kh-herzjesu.at
30
Min. Lesezeit
28.03.2019
Weiterempfehlen
<p class="article-intro">Die prinzipielle Indikation zur Arthrodese oder Totalendoprothese ist in jedem Fall die sogenannte „end-stage osteoarthritis“. Es bestehen jedoch gewisse Unterschiede in der Indikationsstellung. Dazu sind Kenntnisse über Vor- und Nachteile beider Verfahren sowie über mögliche Komplikationen und Langzeit-Outcome erforderlich. Im Folgenden soll der aktuelle Stellenwert von Arthrodese und Totalendoprothese analysiert werden, insbesondere auch, ob die spezielle Situation des Rheumatikers die Indikationsstellung wesentlich beeinflusst.</p>
<hr />
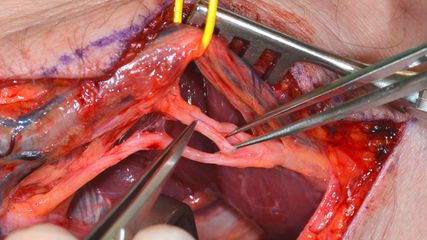
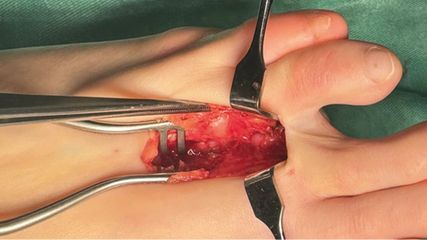
<p class="article-content"><p>Die Indikation „end-stage osteoarthritis“ verlangt, dass alternative Behandlungsverfahren, wie konservative Maßnahmen, orthopädische Schuhversorgung oder gelenkserhaltende Eingriffe, ausgeschöpft oder nicht mehr möglich sind. Zu den gelenkserhaltenden operativen Verfahren zählen insbesondere arthroskopische Eingriffe mit Entfernung von Osteophyten sowie Umstellungsosteotomien, um die biomechanische Situation und Lastverteilung zu optimieren. Ist ein Stadium erreicht, das eine endgültige Sanierung erfordert, so ist eine individuelle Indikationsstellung unter Berücksichtigung folgender Parameter durchzuführen: Alter und Gewicht des Patienten, notwendige bzw. erwünschte Belastbarkeit, Ausmaß der Arthrose bzw. der knöchernen Destruktionen, Bewegungsumfang des oberen Sprunggelenkes, mögliche Instabilitäten und Fehlstellungen, symptomatische arthrotische Veränderungen in den Nachbargelenken sowie spezielle Erfordernisse der Nachbehandlung (Möglichkeit einer postoperativen kompletten Entlastung im Falle der Arthrodese).</p> <p>Gleichzeitig wird die Indikationsstellung beeinflusst durch Kenntnis der internationalen Literatur in Bezug auf perioperative Komplikationen, postoperative Frühund Spätkomplikationen, biomechanische Unterschiede mit Einfluss auf das Gangbild sowie Überlebensraten im Langzeitverlauf. Neben Kenntnis der internationalen Literatur spielen naturgemäß auch eigene Erfahrungen mit den oben genannten Komplikationen und Problemen im Langzeitverlauf eine wesentliche Rolle in der Beratung der Patienten.</p> <h2>Perioperative Komplikationen</h2> <p>In einer Studie über perioperative Komplikationen in einem US-amerikanischen Kollektiv zwischen 2002 und 2011 konnten Jiang et al.<sup>1</sup> für die Sprunggelenks-Totalendoprothese (TEP) Unterschiede im Sinne einer geringeren Transfusionsrate, einer besseren Entlassbarkeit in häusliche Pflege und geringerer Gesamtkomplikationen im Vergleich zur Arthrodese feststellen. Zusätzlich erwies sich die TEP in der perioperativen Beurteilung im US-amerikanischen Gesundheitssystem als teurer. In einer ähnlichen Analyse (US-amerikanische Krankenhausdaten 2002 bis 2013; 3148 Patienten) konnten Odum et al.<sup>2</sup> ein höheres Risiko für „major complications“ (1,8- mal höher) und ein geringeres Risiko für „minor complications“ (29 % weniger) feststellen.<br /> Mit einer Erweiterung des Beobachtungszeitraums vom reinen Krankenhausaufenthalt auf die komplette Follow-up- Periode konnten Lawton et al.<sup>3</sup> in einem Review über 2239 Operationen zwischen 2006 und 2016 mit einem mittleren Nachuntersuchungszeitraum von 57 Monaten feststellen, dass wohl die Komplikationsrate nach Arthrodesen höher war, jedoch die Revisionsraten bei TEP höher waren. Dies führte zur Schlussfolgerung, dass die Entscheidung TEP vs. Arthrodese immer aufgrund individueller Beurteilung der präoperativen Situation erfolgen sollte.<br /> In einer Metaanalyse bestehender Vergleichsstudien mit einem relativ kurzem Follow-up von 30 Monaten nach Arthrodesen und 39 Monaten nach TEP konnten Kim et al.<sup>4</sup> ein vergleichbares klinisches Outcome (gemessen mittels SF36), signifikant höhere Revisionsraten und signifikant mehr „major complications“ nach TEP feststellen.<br /> Im umfassendsten Review von Vergleichsstudien zwischen TEP und Arthrodese zeigten Maffully et al.<sup>5</sup> bei einem mittleren Follow-up von 76 Monaten nach Arthrodese und 62 Monaten nach TEP, dass die Revisionsraten nach TEP signifikant höher waren, im Laufe der Jahre jedoch die Ergebnisse nach TEP besser wurden. Auch Mafully et al.<sup>5</sup> kommen damit zum Schluss, dass die Entscheidung TEP vs. Arthrodese immer auf Basis individueller Beurteilung getroffen werden muss und dass die TEP noch nicht als Routinemanagement der OSG-Arthrose gesehen werden kann.</p> <h2>Bedeutung des Gangbildes</h2> <p>Als Vorteil einer Versorgung mittels Endoprothese wird gemeinhin die Beibehaltung des physiologischen Gangbildes genannt. Dies muss jedoch insofern relativiert werden, als Singer et al.<sup>6</sup> mittels 3D-Gang-Analyse feststellen konnten, dass das klinische Ergebnis gemessen an PROMs bei beiden Verfahren gleich ist, aber dass weder Arthrodese noch TEP ein physiologisches Gangbild ermöglichen. Bei einer feineren Analyse konnte auch gezeigt werden, dass das „natürlichste“ Gangbild bei 3-Komponenten-Prothesen nachweisbar war.</p> <h2>Patientenbezogene Risikofaktoren für periprothetische Infektionen</h2> <p>Um die spezielle Situation bei verschiedenen Patientensubgruppen zu analysieren, erscheint die Arbeit von Althoff et al.<sup>7</sup> sehr informativ, welche die patientenbezogenen Risikofaktoren für periprothetische Infektionen nach TEP des Sprunggelenkes in 6977 Fällen analysiert haben: Hier zeigt sich ein signifikanter statistischer Zusammenhang einer erhöhten Infektionsrate nach TEP mit (in absteigender Folge): PAVK, rheumatoider Arthritis (RA), Lungenerkrankungen, Diabetes, Rauchen, niedrigem BMI und Niereninsuffizienz. Es ist jedoch davon auszugehen, dass diese Risikofaktoren in ähnlicher Weise auch bei anderen chirurgischen Eingriffen, wie einer Arthrodese, eine Rolle spielen. Alleine daraus kann deshalb keine Selektion in Bezug auf TEP oder Arthrodese gerechtfertigt werden.</p> <h2>TEP bei rheumatoider Arthritis</h2> <p>Es ist deshalb notwendig, die spezielle Situation der TEP bei Patienten mit RA zu analysieren. In einem systematischen Review haben van Heiningen et al.<sup>8</sup> Vergleichsstudien zwischen TEP und Arthrodese zwischen 1980 und 2011 inkludiert. Dabei wurden die Daten von 145 Arthrodesen mit einem durchschnittlichem Follow- up von 3,8 Jahren und von 260 TEP mit einem durchschnittlichen Follow-up von 4,5 Jahren verglichen. Beide Verfahren brachten klinische Verbesserungen im Vergleich zum präoperativen Zustand, statistisch konnte jedoch keine Überlegenheit einer Methode gegenüber der anderen in Bezug auf klinisch verwendete Scores und Komplikationen gefunden werden.<br /> In einer Multicenter-„matched pair“- Studie wurden von Pedersen et al.<sup>9</sup> 50 Patienten mit RA (Follow-up 63,8 Monate) mit 50 Patienten mit Arthrose (Follow-up 65,6 Monate) verglichen. Es zeigte sich hier, dass das klinische Outcome bei RA ähnlich war wie bei Arthrose, Pain- und Disability-Scores jedoch beim Rheumatiker postoperativ etwas schlechter waren. Da diese Scores nicht die reine Funktion des Sprunggelenkes, sondern auch die gesamtkörperliche Funktion mit Beeinträchtigung benachbarter Gelenke beurteilen, ist die Interpretation in Bezug auf das Sprunggelenk natürlich schwierig.<br /> All diese klinischen Studien zeigten, dass bei Beobachtung kurz- und mittelfristiger Verläufe keine generelle Überlegenheit der Sprunggelenksendoprothese nachweisbar ist. Studien über langfristige Verläufe sind in der Literatur nicht in ausreichender Zahl und Qualität vorhanden. Diese langjährige Erfahrung sollte sich jedoch in Fallzahlen von Zentren, welche die Indikation zur Endoprothese stellen und die Implantation vornehmen, widerspiegeln.</p> <h2>Analyse der Implantationszahlen</h2> <p>Dieser Hypothese einer zurückhaltenderen Indikationsstellung zur TEP widerspricht auf den ersten Blick eine Publikation von Stavrakis und Soohoo,<sup>10</sup> die in einer Analyse der Implantationszahlen in Kalifornien zwischen 1995 und 2010 seit 2007 einen eindeutigen Anstieg der Implantationszahlen von Sprunggelenksendoprothesen in Kalifornien zeigen konnten. Ebenso beschreiben sie in diesem Zeitraum einen Rückgang der Komplikationsraten und eine Verbesserung der klinischen Sicherheit. Bei genauerer Analyse und Kenntnis der USamerikanischen Situation ist jedoch davon auszugehen, dass dieser positive Effekt mit steigenden Implantationszahlen hauptsächlich auf die Verfügbarkeit moderner 3-Komponenten- Designs ab diesem Zeitpunkt in den Vereinigten Staaten zurückzuführen ist, während diese in Europa bereits seit zwei Jahrzehnten auf dem Markt waren. So gesehen scheint das Ergebnis dieser Analyse aus europäischer Sicht eher im Sinne eines Aufholprozesses nach Ersatz völlig veralteter Prothesendesigns durch zeitgemäße 3-Komponenten-Systeme zu sehen zu sein.</p> <p>Es ist deshalb sinnvoll, die europäische Situation getrennt zu beurteilen. Hier zeigen sich zwei Effekte: Jämsen et al.<sup>11</sup> zeigen nach einer Registeranalyse der Jahre 1995 bis 2010, dass in Finnland die TEPZahlen generell bei RA dramatisch rückläufig waren, und interpretieren dies als einen Effekt der modernen Rheumamedikation. Gleichzeitig konnte von derselben Arbeitsgruppe bei Analyse der Zahlen zwischen 1997 bis 2010 ein dramatisches Absinken der Sprunggelenks-TEP-Zahlen bei Arthrose und RA gezeigt werden.<sup>12</sup> Im selben Zeitraum blieb die Anzahl an Arthrodesen aber weitgehend gleich, was auf eine deutliche Abkehr von der Sprunggelenksendoprothese schließen lässt. Dies deckt sich auch mit Zahlen aus Deutschland und Österreich; hier beobachteten wir innerhalb der letzten 10 Jahre eine Reduktion der Implantationszahlen von Sprunggelenksendoprothesen von 30– 50 %.</p> <h2>Kritischere Beurteilung der Sprunggelenksendoprothetik</h2> <p>Diese kritischere Beurteilung der Sprunggelenksendoprothetik ergibt sich im Wesentlichen aus der Inzidenz von Revisionen, die nicht neuerlich durch Revisionsimplantate versorgt werden können, sondern Interpositionsarthrodesen notwendig machen. Diese doch schwerwiegenden Komplikationen mit sehr komplexen operationstechnischen Versorgungen (Abb. 1) finden bis dato noch keine ausreichende Abbildung in der internationalen Literatur, führen aber in Sprunggelenkszentren zu einer deutlich kritischeren Sichtweise in Bezug auf die Indikationsstellung zum Primäreingriff.<br /> Zusammenfassend kann festgehalten werden, dass kurz- und mittelfristig die klinischen Ergebnisse und die subjektive Zufriedenheit für beide Verfahren ähnlich sind. Für die Arthrodese besteht eine höhere Frühkomplikationsrate, für die Prothese eine höhere Revisionsrate, insbesondere nach längeren Verläufen. Diese Revisionen gestalten sich in der Regel als sehr aufwendig. Höhere Infektraten bei Patienten mit RA sind generell Folgen der Grunderkrankung bzw. der immunmodulierenden Therapie und sind nicht dem spezifischen Operationsverfahren anzulasten.<br /> Prinzipiell erscheint die Implantation einer Sprunggelenksprothese vor allem bei älteren, normgewichtigen Personen mit geringerer körperlicher Aktivität als ein sehr wertvolles Operationsverfahren, da insbesondere bei älteren Leuten die sofortige postoperative Belastbarkeit einer Sprunggelenksendoprothese oft den Ausschlag zur Auswahl dieses Verfahrens gibt. Trotzdem sollte die Indikation zur Sprunggelenksendoprothese in jedem Fall individuell in Absprache mit dem Patienten getroffen werden. Die Arthrodese behält als definitive Lösung der „end-stage osteoarthritis“ nach wie vor ihre führende Position.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_jatros_ortho_1902_s72_abb1.jpg" alt="" width="500" height="301" /></p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> Jiang JJ et al.: Comparison of perioperative complications and hospitalization outcomes after ankle arthrodesis versus total ankle arthroplasty from 2002 to 2011. Foot Ankle Int 2015; 36(4): 360-8 <strong>2</strong> Odum SM et al.: In-hospital complications following ankle arthrodesis versus ankle arthroplasty: a matched cohort study. J Bone Joint Surg Am 2017; 99: 1469-75 <strong>3</strong> Lawton CD et al.: Total ankle arthroplasty versus ankle arthrodesis – a comparison of outcomes over the last decade. J Orthop Surg Res 2017; 12: 76 <strong>4</strong> Kim HJ et al.: Total ankle arthroplasty versus ankle arthrodesis for the treatment of end-stage ankle arthritis: a meta-analysis of comparative studies. Int Orthop 2017; 41: 101-9 <strong>5</strong> Maffulli N et al.: Outcome of ankle arthrodesis and ankle prosthesis: a review of the current status. Br Med Bull 2017; 124(1): 91-112 <strong>6</strong> Singer S et al.: Ankle arthroplasty and ankle arthrodesis: gait analysis compared with normal controls. J Bone Joint Surg Am 2013; 95: e191(1-10) <strong>7</strong> Althoff A et al.: Patient-related risk factors for periprosthetic ankle joint infection: an analysis of 6977 total ankle arthroplasties. J Foot Ankle Surg 2018; 57(2): 269-72 <strong>8</strong> van Heiningen J et al.: The mid-term outcome of total ankle arthroplasty and ankle fusion in rheumatoid arthritis: a systematic review. BMC Musculoskelet Disord 2013; 14: 306 <strong>9</strong> Pedersen E et al.: Outcome of total ankle arthroplasty in patients with rheumatoid arthritis and noninflammatory arthritis. A multicenter cohort study comparing clinical outcome and safety. J Bone Joint Surg Am 2014; 96(21): 1768-75 <strong>10</strong> Stavrakis AI, SooHoo NF: Trends in complication rates following ankle arthrodesis and total ankle replacement. J Bone Joint Surg Am 2016; 98(17): 1453-8 <strong>11</strong> Jämsen E et al.: The decline in joint replacement surgery in rheumatoid arthritis is associated with a concomitant increase in the intensity of anti-rheumatic therapy: A nationwide register-based study from 1995 through 2010. Acta Orthop 2013; 84(4): 331-7 <strong>12</strong> Kokkonen A et al.: Incidence of rheumatoid arthritis-related ankle replacement and ankle arthrodesis: A Finnish nationwide register-based study from 1997-2010. Acta Orthop 2013; 84(4): 338-41</p>
</div>
</p>
Das könnte Sie auch interessieren:
Rekonstruktionsmöglichkeiten bei Nervenläsionen
Die Rekonstruktion peripherer Nervenläsionen bleibt eine Herausforderung – besonders bei langen Defektstrecken, verzögerter Diagnostik oder ausgeprägter Denervierung. Der Artikel ...
Nervenkompressionssyndrome an Sprunggelenk und Fuß
Nervenkompressionssyndrome im Bereich des Sprunggelenks sowie des Fußes stellen eine komplexe Herausforderung dar. Nicht selten sind sie schwer zu diagnostizieren und können bei ...
Die geburtstraumatische Plexusläsion
Sowohl bei einer Spontangeburt als auch bei einer Sectio caesarea kann es zu einem Dehnungsschaden des Armnervengeflechts kommen. Die entstehende Läsion kann unter Umständen ...