SGLT2-Inhibitoren in der Kardiologie
Autoren:
Dr. Katharina Leitner
Prim. Priv.-Doz. Dr. Hannes Alber
Klinikum Klagenfurt am Wörthersee
Abteilung für Innere Medizin und Kardiologie
E-Mail: hannes.alber@kabeg.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
SGLT2-Inhibitoren (SGLT2i) gehören seit Kurzem zu den zentralen Säulen der Behandlung von Patient*innen mit Herzinsuffizienz. Initial hochpositive Studienergebnisse bei Herzinsuffizienz mit reduzierter Linksventrikelfunktion (HFrEF) haben sich rezent auch bei Herzinsuffizienz mit mild reduzierter (HFmrEF) und erhaltener Linksventrikelfunktion (HFpEF) reproduzieren lassen, womit die Stellung der SGLT2i als moderne Kardioprotektiva untermauert ist.
Keypoints
-
SGLT2-Inhibitoren sind ein wesentlicher Teil einer modernen Herzinsuffizienztherapie.
-
Bei HFpEF und HFmrEF sind Dapagliflocinund Empagliflozin die ersten Wirkstoffe, die eine signifikante Reduktion des primären Endpunktes erzielen konnten (DELIVER und EMPEROR-Preserved).
-
Die einfache Einnahme (1x täglich, oral, 10mg), sowie die überschaubaren Nebenwirkungen (v.a. im kardiologischen Setting urogenitale Infektionen), machen diese Substanzen zu einer leicht handhabbaren Therapie auch im niedergelassenen Bereich.
-
SGLT2i werden auch als „sickdaydrugs“ bezeichnet, weshalb sie bei schweren Infektionen bzw. geplanten großen Eingriffen/Operationen pausiert werden sollten.
Natrium-Glukose-Cotransporter-2 („sodium-glucose cotransporter 2“, SGLT2) sind auch als „solute carrier family 5 member 2“ (SLC5A2) bekannt und ein vielversprechendes therapeutisches Target für die neue Medikamentenklasse der SGLT2-Inhibitoren (SGLT2i). Ihr primärer Angriffspunkt ist der renale Kortex, der auch die höchste Expression an SGLT2 aufweist. Eine rezente Bioinformationsanalyse,1 die das SGLT2-Interaktionsnetzwerk aus vorhandenen Daten zusammenfasst, zeigte jedoch auf, dass SGLT2 in vielen anderen Organen und Geweben des Körpers, unter anderem auch in den Arterien und im Herzmuskelgewebe, exprimiert wird. Deshalb ist die Hemmung von SGLT2 auch aus kardiovaskulärer Sicht von Interesse.
SGLT2-Inhibitoren bei Herzinsuffizienz
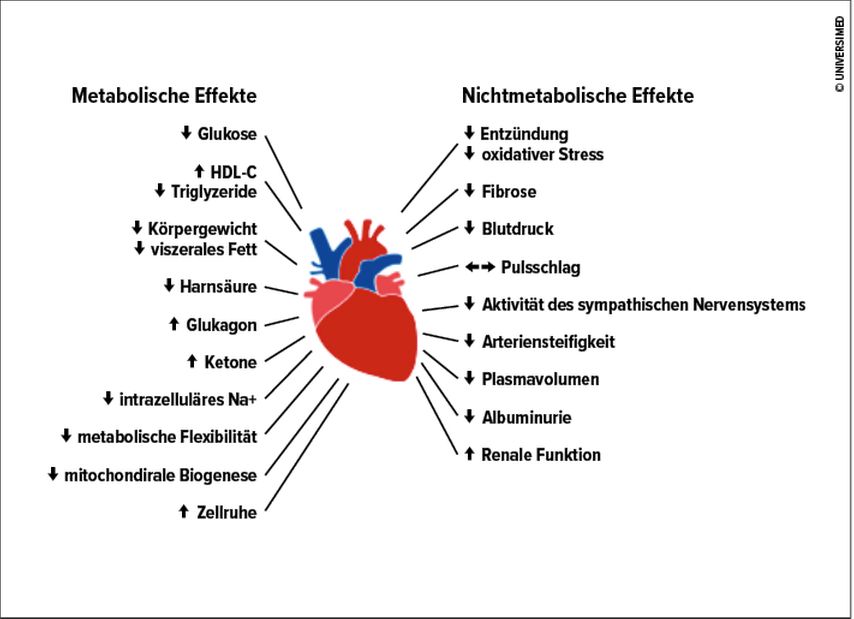
Aus bisherigen Untersuchungen zum Funktionsmechanismus der SGLT2i konnten mehrere metabolische und nichtmetabolische Effekte von SGLT2i auf das Herz-Kreislauf-System evaluiert werden. Ein finales Urteil über alle Aspekte gibt es jedoch noch nicht (Abb. 1).2Dennoch ist mittlerweile klar, dass SGLT2i aus kardiologischer Sicht in der Behandlung der Herzinsuffizienz eine neue und zentrale Rolle einnehmen. Seit der 2015 veröffentlichen EMPA-REG-Outcome-Studie,3 die in erster Linie die Sicherheit von Empagliflozin bei Menschen mit Typ-2-Diabetes (TD2) untersuchte und dabei aufzeigen konnte, dass der Wirkstoff verschiedene kardiovaskuläre und die Herzinsuffizienz-betreffende Endpunkte hochsignifikant und günstig beeinflusst, sind mehrere dezidierte Herzinsuffizienzstudien durchgeführt und vorgestellt worden.
Abb. 1: Potenzielle Mechanismen, die den Benefit von SGLT2-Inhibitoren auf kardiovaskuläre Ereignisse erklären (nach Dardano A et al. 2020)2
SGLT2-Inhibitoren bei HFrEF
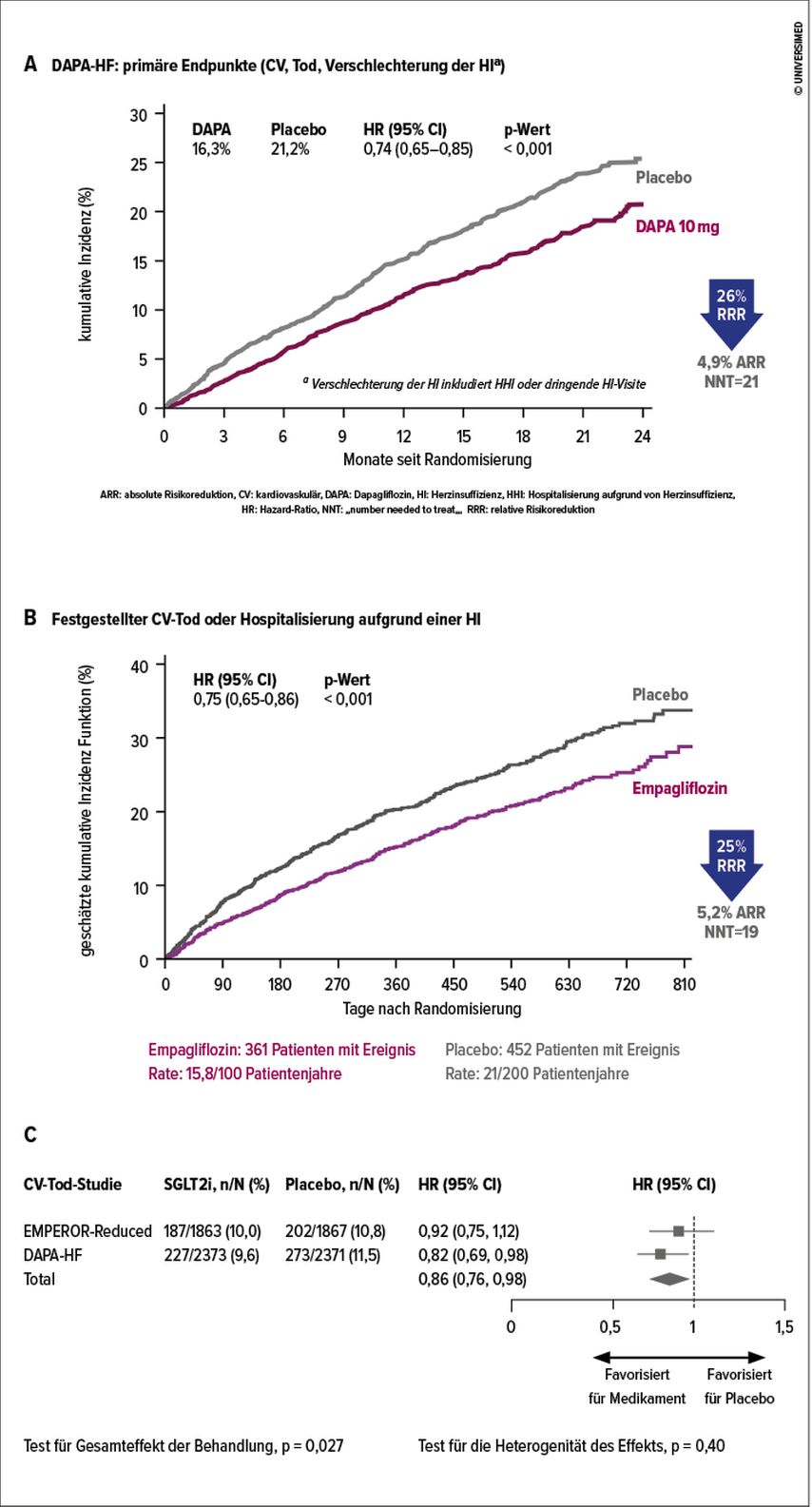
Entsprechend der Phänotypisierung der Herzinsuffizienz anhand der Auswurffraktion4 („ejection fraction“, EF) in Herzinsuffizienz mit reduzierter EF (HFrEF, EF≤40%), mild reduzierter EF (HFmrEF, EF41–49%) und erhaltener EF (HFpEF, EF≥50%) wurden zunächst mit Dapagliflozin und Empagliflozin Studien bei HFrEF durchgeführt. Mit geringen Unterschieden in den Ein- und Ausschlusskriterien dieser beiden Studien (DAPA-HF und EMPEROR-Reduced)5,6 wurden symptomatische Patient*innen der NYHA Klasse II–IVmit HFrEF eingeschlossen, bei denen die Diagnose der HFrEF schon vor einiger Zeit (zumindest 2 Monate) gestellt wurde und die unter einer stabilen optimierten Standardtherapie standen (bspw. wurden 10% bzw. 19% mit einem Angiotensin-Rezeptor-Neprilysin-Inhibitor [ARNI] behandelt). Die Randomisierung erfolgte in Placebo oder 10mg Dapagliflocin bzw. Empagliflozin einmal täglich. Der primäre Endpunkt – eine Kombination aus kardiovaskulärer Mortalität und Herzinsuffizienz-Hospitalisierungen bzw. sich verschlechternder Herzinsuffizienz – konnte in beiden Studien signifikant gesenkt werden. In einer Metaanalyse konnte gezeigt werden, dass durch die Verwendung der SGLT2i auch die kardiovaskuläre Sterblichkeit um 14% reduziert werden konnte (Abb. 2).7 Damit wurde die Behandlung aller HFrEF-Patient*innen mit den SGLT2i Dapagliflocin und Empagliflozin als vierte Säule (zusätzlich zu ACE-Hemmern/Angiotensin-Rezeptorblockern/ARNI, Betablockern und Mineralokortikoidrezeptorhemmern) zur Mortalitätssenkung mit der höchsten Empfehlungsklasse (I) und dem höchsten Evidenzniveau (A) in die Leitlinie der Europäischen Kardiologischen Gesellschaft (ESC) aufgenommen.4
Abb. 2: Effekte von Dapagliflozin (DAPA-HF-Studie, A) und Empagliflozin (EMPEROR-Reduced-Studie, B) auf den kombinierten primären Endpunkt bestehend aus kardiovaskulärer Mortalität und Herzinsuffizienz-Hospitalisierungen bzw. sich verschlechternder Herzinsuffizienz sowie das Ergebnis einer Metaanalyse dieser beiden Studien in Bezug auf die kardiovaskuläre Mortalität (C) (nach McMurray JJV et al. 2019, Packer M et al. 2020, Zannad F et al. 2020)5–7
Diese Empfehlung bei bereits behandelten Patient*innen mit HFrEF umzusetzen ist in der Regel weniger problematisch.
Jedoch ergibt sich bei Neudiagnose einer HFrEF bzw. bei therapienaiven Patient*innen aufgrund der ebenfalls neuen Klassse-I-Empfehlung, dass die evidenz-basierte orale Therapie bis zur Krankenhausentlassung zu etablieren ist, die Frage, in welcher Reihenfolge die vier Säulen einzusetzen sindbzw. mit welcher begonnen werden soll. Ein Positionspapier von Rosano und Kolleg*innen hat in diesem Zusammenhang eine Profilerstellung von HFrEF-Patient*innen als möglichen Ansatz formuliert.8 Dabei soll auf Basis der Parameter Blutdruck (<90/60, >90/60, >140/90), Herzfrequenz (<60, 60–70, >70/min), Vorhofflimmern (ja/nein), Niereninsuffizienz und/oder Hyperkaliämie (ja/nein) sowie des Vorhandenseins von Stauungszeichen eingeschätzt werden, mit welcher Substanzklasse und in welcher Dosierung die Therapie initiiert und gesteigert werden sollte. Aufgrund des sehr geringen Nebenwirkungsspektrums der SGLT2i ist dabei in den insgesamt 11 Patient*innenprofilen die neue, vierte Säule der SGTL2i stets weit vorne gereiht und somit für einen frühen Einsatz geeignet. Dies wird auch untermauert durch Studien, die entweder vorzeitig abgebrochenwurden (SOLOIST-WHF)9 oder die Surrogatparameter untersucht haben (EMMY).10 In diesen Studien hat man SGLT2i bei Entlassung nach Dekompensation bzw. innerhalb von 72 Stunden nach einer primären PCI (perkutane Koronarintervention) bei großen Myokardinfarkten eingesetzt. Die Ergebnisse dieser Untersuchungen zeigten ebenfalls einen Benefit der SGTL2i und ergaben keinen Hinweis auf andere als die bereits bekannten Nebenwirkungen (genitale Infektionen, Harnwegsinfekte und Polyurie).11
SGLT2i bei HFmrEF und HFpEF
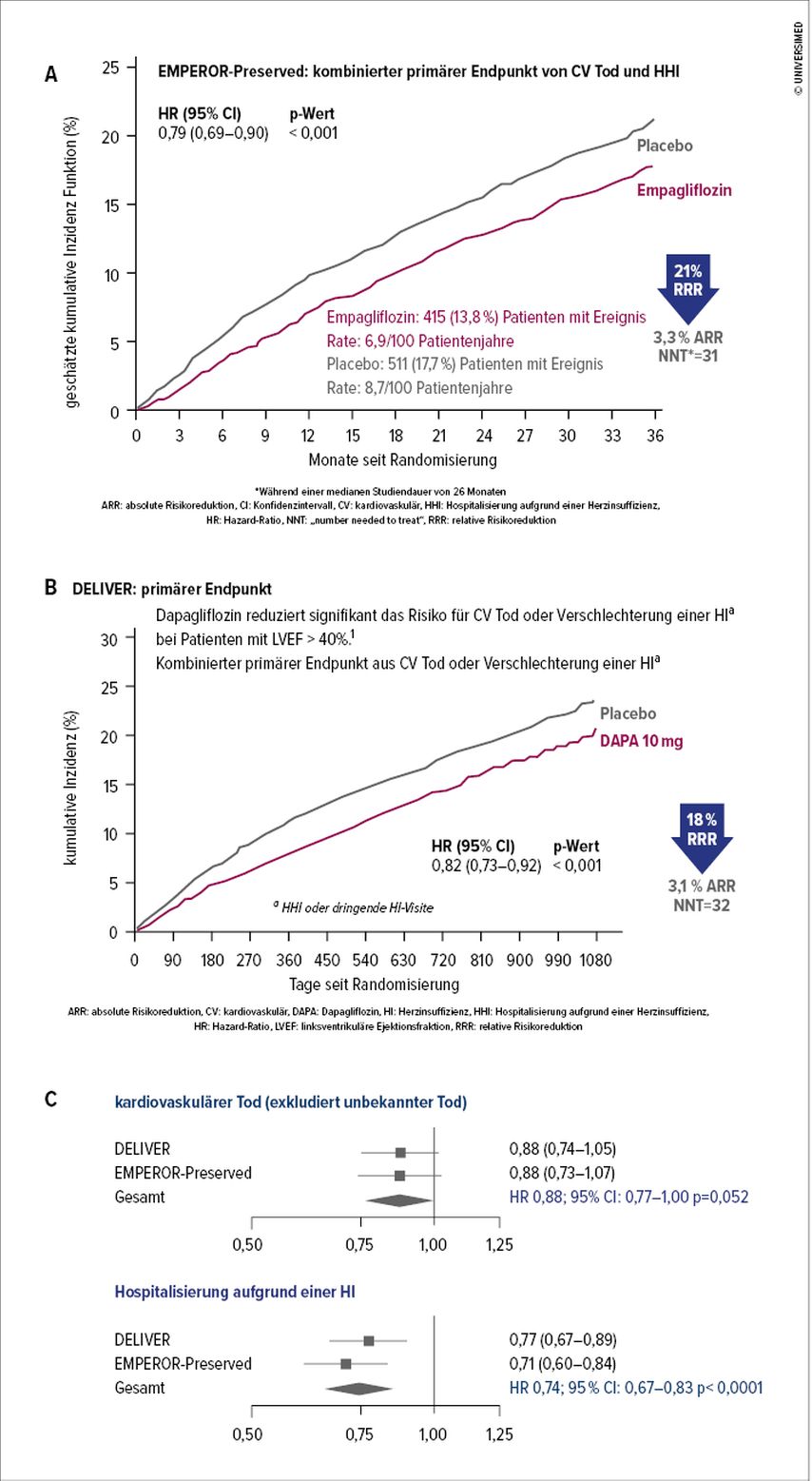
Anders als bei der HFrEF war bis vor Kurzem das therapeutische Armamentarium bei Herzinsuffizienz mit erhaltener LV-Funktion deutlich eingeschränkt. Diverse Studien zu Medikamenten, die vor allem im Bereich des Renin-Angiotensin-Aldosteron-Systems mit und ohne Neprilysin-Inhibition oder der Sympathikusaktivierung angegriffen hatten, konnten keinen signifikanten Benefit im primären Endpunkt erbringen. Dazu zählen unter anderem Candesartan (CHARM-Preserved),12 Perindopril (PEP-CHF),13 Irbesartan (I-PRESERVE),14 Nebivolol (ELANDD),15 Spironolacton (TOPCAT)16 und letztlich auch Sacubitril/Valsartan (PARAGON-HF).17 Wenngleich Nachanalysen einiger dieser Arbeiten einen potenziellen Vorteil bei speziellen Patient*innengruppen ergaben, so wurden sie zumindest in die europäischen Leitlinien zur Herzinsuffizienz mit erhaltener Auswurffraktion (HFpEF) nicht aufgenommen. Bei der Therapie der HFmrEF, die wohl phänotypisch näher bei der HFrEF als bei der HFpEF angesiedelt werden muss, sprechen sich die Leitlinien für jene Medikamente, die historisch schon lange bei der HFrEF eine Klasse-I-Empfehlung erhalten haben (ACE-Hemmer/Angiotensin-Rezeptorblocker plus minus Neprilysin-Inhibitor, Betablocker und Mineralokortikoidrezeptor), für eine Klasse-IIb-Empfehlung mit Evidenzniveau C aus. Zusammengefasst war das Diuretikum das einzige Medikament, welches bei der HFpEF und der HFmrEF mit einer Klasse-I-Empfehlung (Evidenzniveau C) empfohlen wurde. De facto zeitgleich mit der Veröffentlichung der Richtlinien der ESC (Eurpean Society of Cardiology) zur Herzinsuffizienz wurde die erste der beiden SGLT2i-Studien im Setting der HFpEF (und eigentlich auch HFmrEF) präsentiert. In der EMPEROR-Preserved-Studie wurden fast 6000 Patient*innen mit einer EF von >40% und einem erhöhten NT-proBNP in eine Placebogruppe und eine Gruppe mit 10mg Empagliflozin randomisiert.18 Erneut bestand der primäre Endpunkt aus einer Kombination aus Hospitalisierung aufgrund einer Herzinsuffizienz und kardiovaskulärem Todesfall in einer Nachbeobachtungsphase von 26,2 Monaten. Im Median lag die Ereignisrate pro 100 Patient*innenjahre unter Placebo bei 8,7 und unter SGLT2i bei 6,9. Dies entsprach einer 21%igen Reduktion des relativen und einer 3,3%igen Reduktion des absoluten Risikos (Abb. 3A). Im August 2022 folgte nun die Veröffentlichung der Daten der DELIVER-Studie zu Dapagliflozin mit sehr ähnlichen, jedoch nicht absolut deckungsgleichen Einschlusskriterien.19 Das grundsätzliche Patientenkollektiv bestand hier auch aus Patient*innen mit einer EF von >40% und erhöhten NT-proBNP-Konzentrationen und wurde in eine Placebogruppe und eine Gruppe mit 10mg Dapagliflozin einmal täglich im Median von 2,3 Jahren randomisiert. DELIVER bestätigte dabei im Wesentlichen die Resultate von EMPEROR-Preserved. Eine Metaanalyse dieser beiden SGLT2i-Studien bei HFmrEF und HFpEF von Vaduganathan et al.20 hat zusammenfassend den Benefit der SGLT2i Empagliflozin und Dapagliflozin auf den primären Endpunkt als auch auf die Lebensqualität bei unterschiedlichen Ausgangs-EF-Werten (41–49%, 50–59% und ≥60%) bestätigt (Abb.3C).20 Somit sind Dapagliflozin und Empagliflozin bei verschiedenen Herzinsuffizienzkollektiven die am besten untersuchten SGLT2i. Sie sind, durch Studienergebnisse bestätigt, bei jeder Auswurffraktion wirksam, was sehr wahrscheinlich zukünftig berücksichtigt werdenmuss.
Abb. 3: Effekte von Empagliflozin (EMPEROR-Preserved-Studie, A) und Dapagliflozin (DELIVER-Studie, B) auf einen kombinierten primären Endpunkt bestehend aus kardiovaskulärer Mortalität und Herzinsuffizienz-Hospitalisierungen bzw. sich verschlechternder Herzinsuffizienz sowie das Ergebnis einer Metaanalyse dieser beiden Studien auf die kardiovaskuläre Mortalität (C, oben) und Herzinsuffizienz-Hospitalisierungen (C, unten) separat (nach Anker S et al. 2021, Solomon SD et al. 2022, Vaduganathan M et al. 2022)18–20
Zusammenfassung
Die Forschung zum Einsatz von SGLT2i in der Kardiologie hat seit der Publikation der unerwartet positiven Resultate der initialen Sicherheitsstudie zu Empagliflozin bei Menschen mit T2D im Jahr 2015 sowohl im Grundlagenbereich als auch bei klinischen Endpunktstudien aufgezeigt, dass diese Substanzklasse durchaus eine Art Revolution in der Behandlung von herzinsuffizienten Patient*innen darstellt. Betont werden sollte, dass aus kardiologischer Sicht Dapaglilozin und Empagliflozin die mit Abstand am besten untersuchten SGLT2i sind. Im Unterschied zu den bisherigen, gut etablierten therapeutischen Optionen, auf deren Initiation und Dosissteigerung im Speziellen bei HFrEF keinesfalls vergessen werden darf (!), ist entsprechend den vorgestellten Studienergebnissen der Einsatz unabhängig von der linksventrikulären Auswurffraktion mit einem nachgewiesenen Benefit verbunden. Gerade diese Tatsache sowie die einfache Einnahme (oral, einmal täglich) macht diese Substanzklasse im klinischen Alltag für Kardiolog*innen und Nichtkardiolog*innen interessant.
Literatur:
1 Wicik Z et al.: Characterization of the SGLT2 interaction network and its regulation by SGLT2 inhibitors: A bioinformatic analysis front. Pharmacol 2022; 13: 901340 2 Dardano A et al.: Invited review. Series: Implications of the recent CVOTs in type 2 diabetes: Which patients for GLP-1RA or SGLT-2 inhibitor? Diabetes Res Clin Pract 2020; 162 :108112 3 Zinman B et al.: Empagliflozin, cardiovascular outcomes and mortality in type 2 diabetes. N Engl J Med 2015; 373(22): 2117-28 4 McDonagh TA et al.: 2021 ESC guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42(36): 3599-726 5 McMurray JJV et al.: Dapagliflozin in patients with heart failure and reduced ejection fraction. NEJM 2019; 381: 1995-2008 6 Packer M et al.: Cardiovascular and renal outcomes with Empagliflozin in heart failure. NEJM 2020; 383(15): 1413-24 7 Zannad F et al.: SGLT2 inhibitors in patients with heart failure with reduced ejection fraction: A meta-analysis of the EMPEROR-Reduced and DAPA-HF trials. Lancet 2020; 396(10254): 819-29 8 Rosano GMC et al.: Patient profiling in heart failure for tailoring medical therapy. A consensus document of the Heart Failure Association of the European Society of Cardiology. EJHF 2021; 23:(6): 872-81 9 Bhatt DL et al.: Sotagliflozin in patients with diabetes and recent worsening heart failure. N Engl J Med 2021; 384(2): 117-128 10 Von Lewinski D et al.: Empagliflozin in acute myocardial infarction: the EMMY trial. Eur Heart J 2022; 43(41): 4421-32 11 Fachinformation Empagliflozin.Stand 09/2022 12 Salim Y et al.: Effects of Candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: The CHARM-Preserved trial. Lancet 2003; 362(9386): 777-81 13 Cleland JGF et al.: The Perindopril in Eelderly People with Chronic Heart Failure (PEP-CHF) study. Eur Heart J 2006; 27(19): 2338-45 14 Massie BM et al.: Irbesartan in patients with heart failure and preserved ejection fraction. N Engl J Med 2008; 359(23): 2456-67 15 Conraads VM et al.: Effects of the long-term administration of Nebivolol on the clinical symptoms, exercise capacity, and left ventricular function of patients with diastolic dysfunction: results of the ELANDD study. Eur J Heart Fail 2012; 14(2): 219-25 16 Pitt B et al.: Spironolactone for heart failure with preserved ejection fraction. N Engl J Med 2014; 370(15): 1383-92 17 Solomon SD et al.: Angiotensin-neprilysin inhibition in heart failure with preserved ejection fraction. N Engl J Med 2019; 381(17): 1609-20 18 Anker SD et al.: Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med 2021; 385(16): 1451-61 19 Solomon SD et al.: Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med 2022; 387(12): 1089-98 20 Vaduganathan M et al.: SGLT-2 inhibitors in patients with heart failure: A comprehensive meta-analysis of five randomised controlled trials. Lancet 2022; 400(10354): 757-67
Das könnte Sie auch interessieren:
Funktionsstörung des Myokards: wenn die Entspannung des Herzens gestört ist
Die hypertropheobstruktive Kardiomyopathie (HOCM) ist dadurch charakterisiert, dass die Entspannung des Myokards funktionsgestört ist. Die Folge ist eine zunehmende Verdickung der ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...