Nuklearkardiologie 2020 – was gibt es Neues bei der KHK-Abklärung?
Univ.-Klinik für Innere Medizin II<br> Abteilung für Kardiologie<br> Medizinische Universität Wien
Univ.-Klinik für Innere Medizin II<br> Abteilung für Kardiologie<br> Medizinische Universität Wien<br> E-Mail: senta.graf@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Myokardperfusionsszintigrafie zur Abklärung der koronaren Herzkrankheit (KHK) ist und bleibt die Basisuntersuchung der Nuklearkardiologie. Jedoch hat sich im letzten Jahr durch die neuen Leitlinien der ESC (European Society of Cardiology) der Stellenwert der Nuklearmedizin bei der KHK-Abklärung im Verhältnis zu den anderen zur Verfügung stehenden Methoden etwas geändert. Dies soll im Folgenden erläutert werden.
Keypoints
-
Die Bestimmung des Kalziumscores mittels CT wird zur Evaluierung der klinischen KHK-Vortestwahrscheinlichkeit eingesetzt.
-
Die CT-Angiografie wird bei niedriger klinischer Vortestwahrscheinlichkeit zum KHK-Ausschluss empfohlen.
-
Der Ischämietest (Myokardszintigrafie, Stress-MR oder Stress-Echo) wird bei höherer klinischer Vortestwahrscheinlichkeit zur KHK-Abklärung empfohlen.
-
Die Vitalitätsdiagnostik kann nuklearmedizinisch mittels F-18-FDG-PET oder mittels SPECT vorzugsweise mit
Thallium-201 erfolgen.
Über die Abklärung der koronaren Herzkrankheit (KHK) hinausgehend, sind andere wichtige kardiologische Fragestellungen hinzugekommen: So hat die Nuklearmedizin in der Abklärung der Verdachtsdiagnose Endokarditis durch die überarbeiteten Endokarditis-Leitlinien der ESC an Bedeutung gewonnen. Ebenso ist z.B. die Knochenszintigrafie ein wichtiger diagnostischer Baustein im Rahmen der Abklärung eines Amyloidoseverdachts geworden. Der zweite Teil dieser Übersicht, verfasst von Prof. Tatjana Traub-Weidinger und Dr. Tim Wollenweber, den Sie im Anschluss an unseren Artikel lesen können, widmet sich diesen spannenden und vielfältigen kardiologischen Aspekten aus der Perspektive der Nuklearmedizin.
Stellenwert der Myokardszintigrafie bei koronarer Herzkrankheit
Mit den 2019 veröffentlichten neuen ESC-Leitlinien zum Management der stabilen koronaren Herzkrankheit oder, wie sie neu benannt wurde, des chronischen Koronarsyndroms, hat sich auch der Stellenwert der Myokardszintigrafie im Rahmen der KHK-Abklärung geändert.1 Dies ist vor allem der wachsenden Bedeutung und letztlich auch der besseren Verfügbarkeit der Computertomografie (CT) zuzuschreiben. Nicht weil die CT die Szintigrafie verdrängt hätte – diese falschen Schlüsse könnten beim schnellen Lesen der Leitlinien gezogen werden –, im Gegenteil, die beiden Methoden sind noch mehr als bisher als komplementär anzusehen. Im Konkreten wird bei Verdacht auf KHK empfohlen, die klinische Vortestwahrscheinlichkeit hinsichtlich einer KHK zu erheben. Hierbei hat die CT primär durch die sehr einfache und prognostisch sehr aussagekräftige Bestimmung des Kalziumscores, wie unter anderen durch die SCOT-HEART-Studie und die PROMISE-Studie belegt werden konnte, an Bedeutung gewonnen.2–4 Die CT zur Bestimmung des Kalziumsscores wird nun bereits in einem sehr frühen Stadium der KHK-Stufendiagnostik eingesetzt, um die individuelle klinische Vortestwahrscheinlichkeit zu definieren (Abb. 1).

Abb. 1: Empfohlenes Vorgehen bei der nicht invasiven Abklärung bei Verdacht auf KHK und stabilen Symptomen. Ausgehend von der Vortestwahrscheinlichkeit (VTW) wird unter Einbezug der unten stehenden Kriterien die klinische VTW erhoben. Je nach Ergebnis soll dann die Strategie (CT oder Ischämietest) gewählt werden, wobei bei sehr hoher VTW auch der Weg direkt zur Koronarangiografie in Betracht gezogen werden kann (hier nicht abgebildet). In Anlehnung an die Leitlinien der ESC 20191
Welche weiteren diagnostischen Schritte wählen?
In einem zweiten Schritt stellt sich in Abhängigkeit von der erhobenen klinischen Vortestwahrscheinlichkeit die grundsätzliche Frage: Koronar-CT-Angiografie (bei niedriger Vortestwahrscheinlichkeit: Ziel KHK-Ausschluss) oder nicht invasive Ischämiediagnostik (vorzugsweise bei höherer Vortestwahrscheinlichkeit).
Hier ist die Myokardszintigrafie neben dem Stress-Echo und dem Stress-MRT zur Evaluierung des Ischämieausmaßes gleichwertig, wobei die Wahl der genannten Methoden laut ESC-Leitlinien in erster Linie von der Verfügbarkeit und der Expertise in der jeweiligen Institution abhängen soll. Alle genannten Methoden basieren auf dem Prinzip, durch einen Stresstest Ischämie zu induzieren. Der Ischämietest ist bereits als Vorbereitung auf die möglichen nächsten Schritte zu sehen, nämlich die Fragen von Ischämielokalisation und Ischämieausmaß zu klären. Zum Teil kann auch die Frage der erhaltenen Myokardvitalität mitbeantwortet werden.
Die PROMISE-Studie4 konnte zeigen, dass beide Strategien prinzipiell zur Beantwortung der KHK-Abklärung (CT vs. funktioneller Imaging-Test) gleich gut sind, wiewohl die Anzahl der Herzkatheter nach Koronar-CT signifikant höher war als nach Ischämietest.
Warum ist das Wissen um das Ischämieausmaß so wichtig?
Mehrere Studien konnten zeigen, dass erst eine Ischämieausdehnung von circa 10% des Gesamtmyokards prognostisch relevant ist, also einer koronaren Intervention in Hinblick auf eine Prognoseverbesserung (hinsichtlich Myokardinfarkt/Tod) bedarf.5 Die COURAGE-Studie verglich die Strategie optimale medikamentöse Therapie (OMT) versus OMT + Revaskularisation und fand nach 7 Jahren Nachbeobachtungszeit keinen signifikanten Unterschied in Hinblick auf das Überleben oder auf die Rate an kardiovaskulären Ereignissen zwischen den beiden Therapiestrategien.6 Die Schlussfolgerung aus der COURAGE-Studie war, dass bei vielen der koronaren Interventionen vermutlich nicht signifikante Läsionen behandelt werden.
SPECT oder PET – welches System wann einsetzen?
Die Streitfrage unter den Nuklearmediziner lautet SPECT oder PET: Letztlich ist die Positronen-Emissions-Tomografie (PET) der Goldstandard für die Beurteilung der Myokardperfusion, da durch diese die Perfusion im Myokard quantifiziert werden kann und die Bilder nahezu artefaktfrei sind. Außerdem konnte gezeigt werden, dass die visuelle Beurteilung der PET-Bilder und die Quantifizierung der myokardialen Durchblutung einschließlich der Mikrovaskulatur durch Bestimmung der koronaren Flussreserve zwei unabhängige Prädiktoren für kardiale Ereignisse darstellen.7 Die Quantifizierung der myokardialen Durchblutung, die in dieser Genauigkeit derzeit nur durch PET möglich ist, wird außerdem zur Diagnostik der mikrovaskulären KHK eingesetzt. Diese wiederum ist besonders bei Frauen mit blanden Koronarien und typischen Angina-pectoris-Beschwerden ein häufiges Krankheitsbild, das ebenfalls prognostisch bedeutsam ist.8
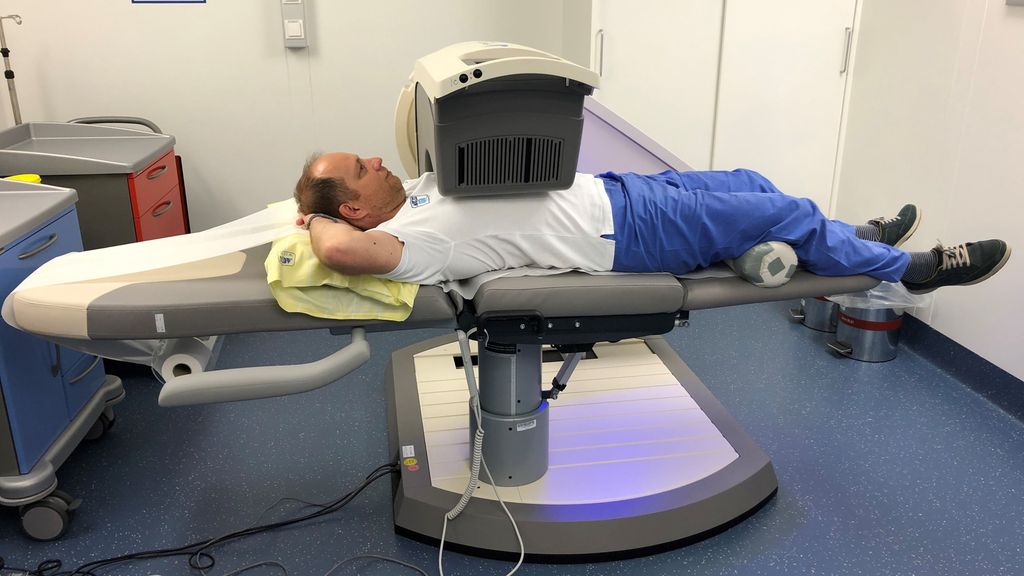
Die Verfügbarkeit der PET ist allerdings weltweit eingeschränkt, da die Untersuchung sehr zeitaufwendig und teuer ist und der Druck der onkologischen PET-Untersuchungen so groß ist, dass man meist auf die schnelleren neuen CZT-SPECT-Systeme ausweicht (CZT = Cadmium-Zinc-Telluride; SPECT = Single-Photon-Emissions-Computer-Tomografie), zumal diese bereits erste Ansätze einer verwertbaren Quantifizierung zeigen. Die bessere Verfügbarkeit und kurze Untersuchungszeit machen die neuen Kameras daher für den Alltag attraktiv und sehr gut einsetzbar. Die Bildaufnahmen können je nach Protokoll auf eine Zeit von circa 3 bis 5 Minuten reduziert werden und im Sitzen wie auch im Liegen durchgeführt werden (Abb.2), was die CZT-SPECT-Untersuchung auch im Vergleich zum schnellen CT konkurrenzfähig macht.
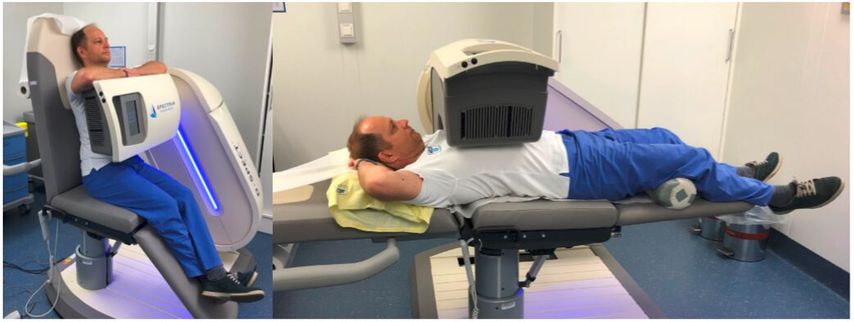
Abb. 2: CZT-Kamera im AKH Wien, Nuklearmedizin, die im Sitzen wie auch im Liegen die Aufnahmen durchführen kann. Die Aufnahmezeit kann je nach Protokoll auf 3–5 Minuten reduziert werden. Diese Fotos wurden mit freundlicher Zustimmung der Universitätsklinik für Radiologie und Nuklearmedizin, Medizinische Universität Wien, aufgenommen.
Warum ist das Wissen um die Vitaliät so relevant?
Die Vitalitätsdiagnostik ist vor Wiedereröffnung eines Gefäßes, das verschlossen ist und ein akinetisches Areal versorgt, unerlässlich, da nur signifikant erhaltene Myokardvitalität eine Voraussetzung für die Verbesserung der systolischen Linksventrikelfunktion nach Revaskularisation ist.9–11 Zur Beurteilung der Vitalität ist Fluordeoxyglucose (F-18-FDG)-PET neben dem MRT und der Stressechokardiografie der Goldstandard. Alternativ ist bei fehlender Verfügbarkeit unter den SPECT-Tracern das Thallium-201 den Technetium-99m markierten Radionukliden vorzuziehen, da es eine höhere Sensitivität bei dieser Fragestellung aufweist.12 Nicht zu vergessen ist allerdings die höhere Strahlenbelastung durch Thallium.
Literatur:
1 Knuuti J et al.: 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020; 41(3): 407-77 2 Budoff MJ et al.: Long-term prognosis associated with coronary calcification. observations from a registry of 25,253 patients. J Am Coll Cardiol 2007 3 Newby DE et al.: Coronary CT angiography and 5-year risk of myocardial infarction. N Engl J Med 2018; 49(18): 1860-70 4 Douglas PS et al.: Outcomes of anatomical versus functional testing for coronary artery disease. N Engl J Med 2015; 372(14): 1291-300 5 Hachamovitch R et al.: Impact of ischaemia and scar on the therapeutic benefit derived from myocardial revascularization vs. medical therapy among patients undergoing stress-rest myocardial perfusion scintigraphy. Eur Heart J 2011; 32(8): 1012-24
6 Boden WE et al.: Optimal medical therapy with orwithout PCI for stable coronary disease. N Engl J Med 2007 Apr; 356(15): 1503-16 7 Herzog BA et al.: Long-term prognostic value of 13N-ammonia myocardial perfusion positron emission tomography added value of coronary flow reserve. J Am Coll Cardiol 2009; 54(2): 150-6 8 Taqueti VR et al.: Excess cardiovascular risk in women relative to men referred for coronary angiography is associated with severely impaired coronary flow reserve, not obstructive disease. Circulation 2017; 135(6): 566-77 9 Tillisch J et al.: Reversibility of cardiac wall-motion abnormalities predicted by positron tomography. N Engl J Med 1986; 314(14): 884-8 10 Allman KC et al.: Myocardial viability testing and impact of revascularization on prognosis in patients with coronary artery disease and left ventricular dysfunction: A meta-analysis. J Am Coll Cardiol 2002; 39(7): 1151-8 11 Bax JJ et al.: Prediction of improvement of contractile function in patients with ischemic ventricular dysfunction after revascularization by fluorine-18 fluorodeoxyglucose single-photon emission computed tomography. J Am Coll Cardiol 1997; 30(2): 377-83 12 Bax JJ et al.: Accuracy of currently available techniques for prediction of functional recovery after revascularization in patients with left ventricular dysfunction due to chronic coronary artery disease: Comparison of pooled data. J Am Coll Cardiol 1997; 30(6): 1451-60
Das könnte Sie auch interessieren:
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
Immunsuppression und Infektion: Durchimpfen so gut wie möglich
Autoimmunerkrankungen sind mit erhöhtem Infektionsrisiko verbunden, das durch immunsupprimierende Therapien weiter verstärkt wird. Impfungen sind also in der betroffenen Patient: ...