Grenzen der Versorgung mit konventionellen Hörgeräten
Autor:
Prim. Dr. Thomas Keintzel
Abteilung für Hals-, Nasen- und Ohrenkrankheiten
Klinikum Wels-Grieskirchen
E-Mail: thomas.keintzel@klinikum-wegr.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hörgeräte und implantierbare Hörhilfen sind wesentlicher Bestandteil von Rehabilitationskonzepten bei Hörstörungen. Durch die technische Weiterentwicklung der apparativen Versorgung sind die Indikationsgrenzen der verschiedenen Systeme in ständigem Fluss. Individualisierte Therapiekonzepte beinhalten eine Optimierung der Hörsysteme und der Hörverarbeitungsstrategien.
Keypoints
-
Eine Indikation für implantierbare Hörgeräte kann aus medizinischen (z.B. Atresie) oder audiologischen Gründen gegeben sein.
-
Hörimplantate sind eine wertvolle Ergänzung zu konventionellen Hörgeräten.
-
Neben audiologischen sollten auch individuelle Kriterien für oder gegen ein CI entscheiden.
-
Die Entscheidung für ein CI bei Kindern wird multidisziplinär und gemeinsam mit den Eltern getroffen.
Schlecht zu hören stellt ein Defizit dar, welches in Abhängigkeit von der Ausprägung der Störung von leichten bis hin zu gravierenden Veränderungen im sozialen Leben eines Betroffenen reichen kann. Schätzungsweise besteht bei ca. 19% der Bevölkerung über 14 Jahre eine Beeinträchtigung des Hörvermögens, die eine zusätzliche Unterstützung notwendig macht.1
Goldstandard in der Behandlung der Schwerhörigkeit ist nach wie vor die Hörgeräteversorgung. Die letzten Jahre und Jahrzehnte zeigten einen enormen Fortschritt in der technischen Entwicklung moderner Hörgeräte. Als wesentlicher Faktor einer erfolgreichen Hörrehabilitation hat sich neben dem apparativen Support das Training der Hörverarbeitung etabliert. Dennoch gibt es Menschen, die trotz optimaler apparativer Versorgung und Hörtraining für ihre Kommunikation im Alltag nach Alternativen suchen.
In den letzten 30 Jahren wurde eine Reihe an alternativen Schall- und damitInformationsübertragungswegen entwickelt, welche Menschen in ihrer audio-verbalen Kommunikation unterstützen, wenn dies durch ein konventionelles Hörgerät nicht mehr möglich ist.
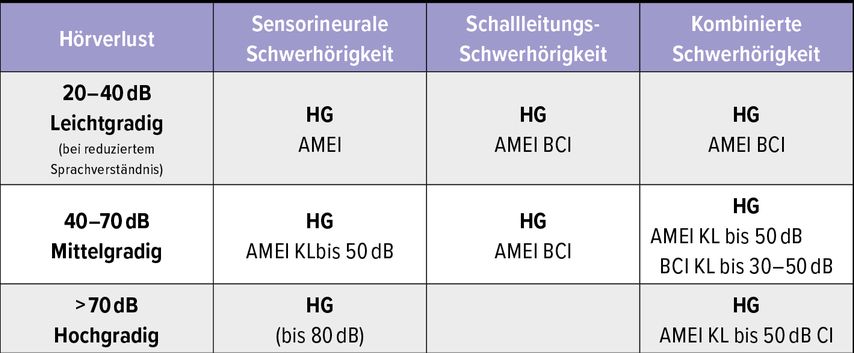
Es gibt spezifische Indikationsbereiche, wann konventionelle Hörgeräte und implantierbare Hörhilfen eingesetzt werden (Tab.1).
Tab. 1: Indikationsbereich von konventionellen Hörgeräten und implantierbaren Hörhilfen (CI = Cochleaimplantat; AMEI = „active middle-ear implant“; BCI = „bone conduction implant“)
Konventionelle vs. implantierbare Hörhilfen
Der Einsatz implantierbarer Hörhilfen kann aus zwei Gründen indiziert sein. Einerseits als medizinische Indikation, wenn eine Hörgeräteversorgung z.B. bei Atresien des Gehörgangs oder wiederholten Gehörgangsentzündungen nicht möglich ist. Hier hat sich die Verwendung von Knochenleitungs- und aktiven Mittelohrimplantaten als wertvolle Alternative zur konventionellen Hörgeräteversorgung etabliert.
Andererseits gibt es audiologische Indikationen, beidenen mit konventionellen Hörgeräten nicht mehr ausreichend unterstützt werden kann. Wenn die Schädigung der Haarzellen bereits so weit fortgeschritten ist, dass eine konventionelle Hörgeräteversorgung zu wenig Benefit für das Sprachverstehen ermöglicht, kann mit einer direkten elektrischen Stimulation der Spiralganglienzellen durch ein Cochleaimplantat (CI) eine Verbesserung des Sprachverstehens angestrebt werden.
Wann ist es sinnvoll, über eine CI-Versorgung nachzudenken bzw. welcher Benefit ist zu erwarten?
Im Vergleich zu konventionellen Hörgeräten lässt sich mit einem CI eine fast beliebig effektive Verstärkung in Form der Verschiebung der Hörschwelle bewirken. Allerdings sind die Wiedergabequalität und Informationsübertragungskapazität eingeschränkt, da die Schallinformation in komprimierter Form als elektrischer Reiz weitergeleitet wird. Wesentliches Entscheidungskriterium, ob durch eine CI-Versorgung eine Verbesserung des Sprachverstehens zu erwarten ist, kann die Überprüfung des Sprachverstehens mit dem Hörgerät in Ruhe und (bei nutzbarem Restgehör) im Störlärm sein. Hierbei sollte das monaurale Einsilberverstehen im freien Schallfeld bei einem Sprachpegel von 65dB Schalldruckpegel (SPL) nicht wesentlich vom maximalen Einsilberverstehen (mEV) abweichen. Liegt eine Abweichung vor, muss die Hörgeräteeinstellung überprüft werden bzw. untersucht werden, welche anderen Ursachen für das schlechte Sprachverstehen verantwortlich sein könnten.2
Aus audiologischer Sicht kann die Indikation für eine CI-Versorgung für ein Ohr in Erwägung gezogen werden, wenn das gemessene monaurale Einsilberverstehen (Freiburger Sprachverständlichkeitsstest) im freien Schallfeld bei einem Sprachpegel von 65dB SPL ≤60% beträgt.2
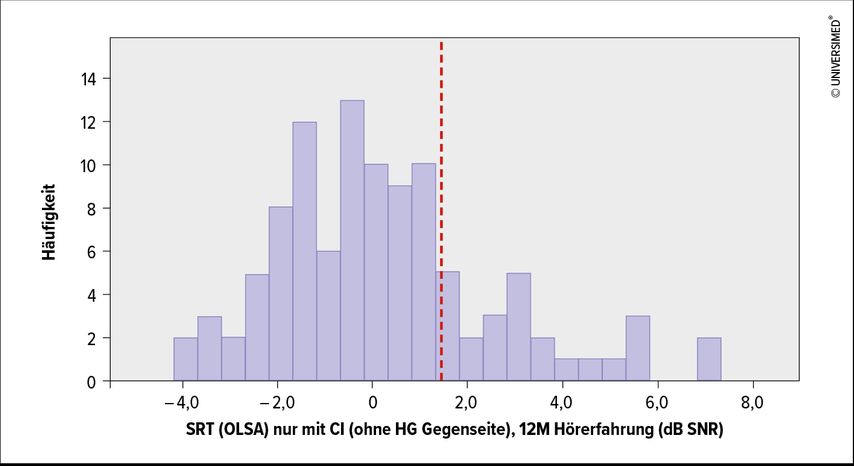
Alternativ wird die Indikation für eine einseitige CI-Versorgung auch mit dem Oldenburger Satztest (OLSA) evaluiert. Die Indikation für eine einseitige CI-Versorgung ist gegeben, wenn die mit dem OLSA bestimmte Sprachverständlichkeitsschwelle bei optimaler Hörgeräteversorgung und seitgetrennter Messung bei 65dB Sprach-/Störschallpegel≥+1,5dB SNR (Signal-Rauschabstand) beträgt. Daten aus einer Arbeit von Reichelt aus dem Jahr 2015 belegen, das 75% der untersuchten CI-Nutzer eine Sprachverständlichkeitsschwelle (SRT)von +1,3dB SNR („signal noise ratio“) oder geringer nach Abschluss der Rehabilitation nach 12 Monaten erzielen konnten (Abb.1).3
Abb. 1: Sprachverständlichkeitsschwelle (SRT = „speech reception threshold“) bei 75% der CI-Nutzer >1,3dB SNR (=„signal noise ratio“) nach 12 Monaten Rehabilitation (modifiziert nach Kießling J et al. 2015)3
Dies entspricht ungefähr der mittleren SRT, die Schwerhörige bei einem mittleren Hörverlust von 50dB unversorgt im Durchschnitt bei einem Pegel von 65dB erreichen. Durch eine CI-Versorgung kann also ein Sprachinformationsverlust erwartet werden, der nicht größer ist als bei einer mittelgradigen Schwerhörigkeit.
Bei der Entscheidungsfindung für oder gegen eine CI sollte neben den audiologischen Kriterien aber auch die Tatsache in Betracht gezogen werden, dass der Benefit von einem CI wesentlich vom vorhandenen Resthörvermögen bzw. von der Deprivationsdauer eines Ohres beeinflusst wird.6
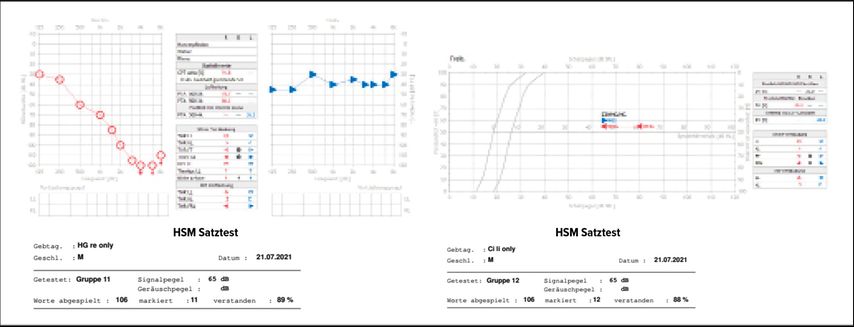
Eine bimodale Versorgung (ein Ohr mit einem Hörgerät versorgt, das andere mit einem Cochleaimplantat) kann beibehalten werden, solange bei optimaler bimodaler Nutzung die erzielte SRT bei 65dB um zumindest 1dB höher ist als bei alleiniger Nutzung des Cochleaimplantats (Abb. 2).
Abb. 2: Audiologische Testergebnisse bei bimodaler Versorgung (rechts Hörgerät, links CI); im Klinikum erhobene Daten
CI-Indikation bei Kindern
Die Einführung eines Neugeborenen-Hörscreenings und Tracking-Systems hat einen ganz wesentlichen Beitrag dazu geleistet, Hörstörungen bereits sehr frühzeitig zu entdecken und einer Therapie zuzuführen. Entsprechend der etablierten „1-3-6-Regel“ sollte nach dem Hörscreening bis zum dritten Lebensmonat die Diagnose gestellt sowie bis zum sechsten Monat eine Hörgeräteversorgung und Frühintervention erfolgen. Wenn trotz optimaler Hörgeräteversorgung und Frühförderung bei einem acht bis zehn Monate alten Säugling die Reaktionsschwelle mit beiden Hörgeräten unter 50% liegt, ist davon auszugehen, dass durch eine CI-Versorgung eine bessere Hör-/Sprachentwicklung zu erreichen ist. Die Indikation zu einer CI-Versorgung bei prälingual ertaubten oder taub geborenen Kindern ist immer eine interdisziplinäre und muss neben dem Entwicklungsstand des Kindes und kommunikativen Kompetenzen auch soziofamiliäre Aspekte berücksichtigen.2
Peri- und postlingual ertaubte bzw. hochgradig schwerhörige Kinder sind in aller Regel bereits hörgeräteversorgt. Bei einer Progredienz der Schwerhörigkeit kann dieseVersorgung unzureichend werden und damit kann die Indikation zu einem CI gegeben sein, wobei Indikationskriterien wie bei Erwachsenen gelten.
Bei einseitig taub geborenen oder einseitig hochgradig schwerhörigen Kindern ist die Entscheidung schwieriger, ob überhaupt und wenn ja, welche Versorgungsform (CROS) gewählt werden soll, da bei diesen Kindern die Sprachentwicklung annähernd uneingeschränkt erfolgt. Die Eltern sollten über die Limitationen monauralen Hörens (mit fehlendem Richtungshören, reduziertem Sprachverstehen in geräuschvoller Umgebung) und das sensible Zeitfenster des Spracherwerbs für eine adäquate kortikale Repräsentanz von Sprache jedoch informiert werden.2,4,5
Zusammenfassung
Die Behandlungsoptionen für Patienten mit Hörstörungen haben sich in den letzten Jahren deutlich weiterentwickelt. Neben der ständigen technischen Verbesserung sowohl der Hörgeräte als auch der implantierbaren Hörhilfen haben sich auch die Indikationsgrenzen verschoben. Die Erfahrungen der letzten Jahre haben gezeigt, dass eine frühzeitige CI zu kürzeren Rehabilitationszeiten führt und mit einer besseren Performance einhergeht sowie mit einer deutlichen Verbesserung der Lebensqualität verbunden ist.
Literatur:
1 Deutscher Schwerhörigenbund e.V.: www.schwerhoerigen-netz.de; zuletzt aufgerufen am 10.1.2022 2 Aschendorff A et al. (Hrsg. DGHNO-KHC):S2k-Leitlinie Cochlea-Implantat Versorgung. www.schwerhoerigen-netz.de/fileadmin/user_upload/dsb/Dokumente/Information/Politik_Recht/CI-Versorgung/Deutschland/Leitlinie_CI-Versorgung_2020-1.pdf ; zuletzt aufgerufen am 16.12.2021 3 Kießling J et al.: Versorgung mit Hörgeräten und Hörimplantaten. Stuttgart: Thieme Verlag 2018 4 Gordon K et al.: Asymmetric hearing during development: The aural preference syndrome and treatment options. Pediatrics 2015; 136(1): 141-53 5 Polonenko MJ et al.: Delayed access to bilateral input alters cortical organization in children with asymmetric hearing. Neuroimage Clin 2018; 17:415-25 6 Dowell RC: The case for earlier cochlear implantation in postlingually deaf adults. Int J Audiol. 2016; 55(2): 51-6 7 Lailach S et al.: [Update cochlear-implantation: indications and surgical aspects]. Larynorhinoothologie 2021; 100(8): 652-72 8 Lenarz T: Cochlear implant – state of the art. GMS Curr Top Otorhinolaryngol Head Neck Surg. 2017; 16: Doc04
Das könnte Sie auch interessieren:
Wie Coaching den Fachärztemangel an medizinischen Abteilungen angehen kann
Hohe Arbeitsbelastung, Stress, schlechte Stimmung: An vielen Spitalskliniken ist das die tägliche Realität. Es ist daher nicht verwunderlich, dass viele Fachärzt:innen den Weg in die ...
„Ein wichtiges Projekt ist die bedingungslose Unterstützung des HPV-Impfprogrammes“
Wir sprachen mit Prim. Univ.-Prof. Dr. Martin Burian, Abteilungsleitung HNO, Kopf- und Halschirurgie im Ordensklinikum Linz, über seine Ziele als Präsident der HNO-Gesellschaft, aktuelle ...
Kognitiv-verhaltenstherapeutisches Vorgehen bei chronischem Tinnitus
Für Tinnitusbetroffene, die sich durch das Ohrgeräusch psychisch belastet und in ihrer Lebensqualität eingeschränkt fühlen, hat sich die kognitive Verhaltenstherapie (KVT) als wirksamer ...