Chirurgische Aspekte der OSA-Therapie
Autorin:
Dr. Birte Bender
Universitätsklinik für Hals-, Nasen- und Ohrenheilkunde
Medizinische Universität Innsbruck
E-Mail: birte.bender@tirol-kliniken.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Schlafbezogene Atmungsstörungen treten vor allem im Schlaf auf und stören die Erholung. Bei Kindern ist guter Tiefschlaf wichtig für die Lernfähigkeit, während bei Erwachsenen nicht erholsamer Schlaf die Tagesmüdigkeit erhöht, Unfälle begünstigt und das Risiko für kardiovaskuläre Erkrankungen steigert.
Keypoints
-
Die Prävalenz der milden OSA liegt bei etwa 20%, während die mittel- bis hochgradige OSA etwa 6–7% der Erwachsenen betrifft.
-
Der Goldstandard zur Behandlung der mittel- bis hochgradigen OSA ist die CPAP-Therapie, sie ist bei guter Compliance und Therapieadhärenz erfolgreich.
-
Im Gegensatz zur CPAP-Therapie bietet die chirurgische Behandlung eine 100%igeTherapieadhärenz und kommt in schweren Fällen zum Einsatz.
-
Für die Behandlung von Schnarchen sowie gering- bis mittelgradiger OSA stehen verschiedene chirurgische Verfahren zur Verfügung.
-
Eine gründliche präoperative Diagnostik ist Voraussetzung für die chirurgische Therapie.
-
Bei schwerer OSA sollten operative Maßnahmen nur zur Optimierung der Beatmungstherapie oder bei CPAP-Intoleranz bzw. unzureichender Adhärenz erwogen werden.
Schlafapnoe erhöht die Morbidität und Mortalität.1 Etwa 20% der Erwachsenen haben eine milde, 6–7% eine mittel- bis hochgradige obstruktive Schlafapnoe (OSA), während Schnarchen bei älteren Männern und postmenopausalen Frauen häufiger auftritt (ca. 50–60%). Die OSA kann langfristige Auswirkungen auf das Herz-Kreislauf-System und das Unfallrisiko haben.
Dank internationaler Standards in der Schlafmedizin ist diese inzwischen ein fester Bestandteil der medizinischen Versorgung. Für eine korrekte Therapie sind grundlegende Kenntnisse der Schlafmedizin erforderlich, insbesondere in Bezug auf OSA. HNO-Ärzte sind häufig für die Diagnose und Therapie dieser Störungen zuständig und arbeiten interdisziplinär mit anderen Fachrichtungen zusammen.
Schnarchen und obstruktive Schlafapnoe
Es gibt noch keine eindeutige Definition des Schnarchens (Rhonchopathie). Schnarchen beschreibt inspiratorische Atemgeräusche, die durch den reduzierten Muskeltonus im Bereich der oberen Atemwege entstehen, ohne dass sie zwangsläufig mit Schlafstörungen oder erhöhtem kardiovaskulärem Risiko verbunden sind. Reines Schnarchen hat in der Regel keine gesundheitlichen Folgen, kann jedoch soziale Probleme verursachen.
Die OSA zeichnet sich durch wiederholte Atemwegsobstruktionen während des Schlafs aus, die zu Apnoen oder Hypopnoen führen, wobei der Apnoe-Hypopnoe-Index (AHI) zur Schweregradbestimmung dient.
Die Hauptbehandlung der OSA ist die nächtliche CPAP-Beatmung, jedoch kann deren Akzeptanz und Wirksamkeit eingeschränkt sein.2 Alternativen umfassen intraorale Schienen und chirurgische Eingriffe, die den Vorteil einer sehr guten Adhärenz bieten. Die chirurgische Therapie ist jedoch nicht immer die erste Wahl und zeigt nur bei gut selektionierten Patienten erfolgreiche Ergebnisse.
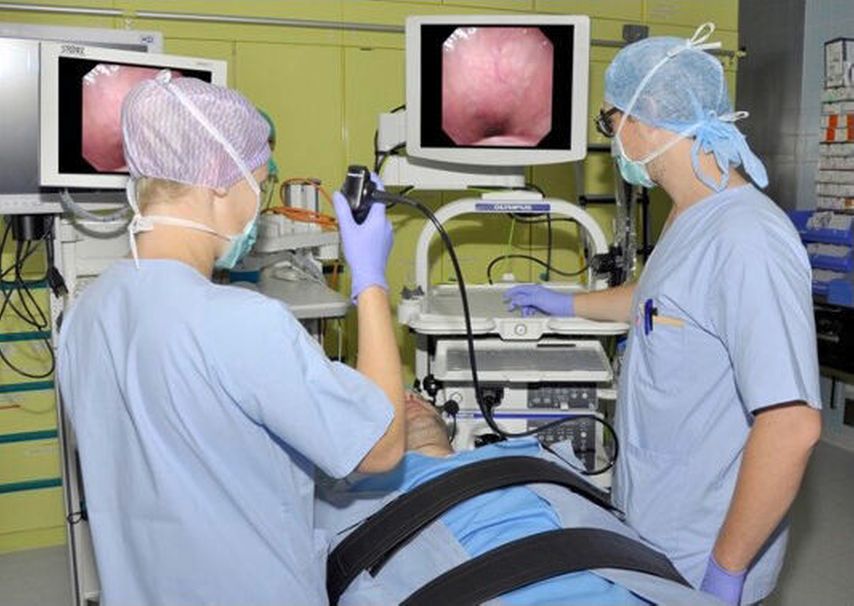
Schlafvideoendoskopie
Die Untersuchung der oberen Atemwege im Wachzustand liefert nur begrenzte Informationen, da sie keine Rückschlüsse auf Veränderungen im Schlaf zulässt. Im Schlaf verändert sich der Muskeltonus, was zu unterschiedlichen Kollapsorten, -mustern und -graden führen kann. Diese Veränderungen können mittels Schlafvideoendoskopie („drug-induced sleep endoscopy“; DISE) untersucht und dokumentiert werden, sie sind bei der Therapieplanung für ausgewählte Patienten entscheidend (Abb. 1).3,4
Operative Therapien bei Schnarchen und obstruktiver Schlafapnoe
In der aktuellen S3-Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen“, Kapitel „Schlafbezogene Atemstörungen bei Erwachsenen“, und in der S2e-Leitlinie „HNO-spezifische Therapie der obstruktiven Schlafapnoe bei Erwachsenen“ wird zwischen verschiedenen chirurgischen Verfahren unterschieden.1,5 Diese werden nach invasiven und minimalinvasiven Techniken kategorisiert. Minimalinvasive Eingriffe, die unter Lokalanästhesie und ambulant durchgeführt werden, sind mit geringer Morbidität und einer niedrigen Komplikationsrate vebunden. Sie sind eine Option bei fehlendem Erfolg der CPAP-Therapie oder als unterstützende Maßnahmen. Eine Nasenoperation zur Verbesserung der Nasenatmung hat keine signifikante Wirkung auf den AHI, kann aber die CPAP-Compliance verbessern. Bei mildem Schnarchen oder OSA kommen minimalinvasive Verfahren wie Radiofrequenztherapie und Weichgaumenimplantate zum Einsatz. Diese Methoden zielen darauf ab, die Gewebestruktur im Gaumen oder Zungengrund zu festigen und die Symptome zu lindern.
Invasive Verfahren wie die Uvulopalatopharyngoplastik (UPPP) erweitern den Atemweg. Die UPPP, besonders mit Tonsillektomie (TE), hat sich als effektiv erwiesen und wird bei geeigneten anatomischen Befunden empfohlen. Sie führt zu einer signifikanten Reduktion des AHI und somit zur Verbesserung der Schlafqualität. Langfristig können jedoch die Ergebnisse nachlassen.6,7 Eine Tracheotomie, die als letzte Option in schweren Fällen eingesetzt wird, hat eine sehr hohe Erfolgsrate, wird jedoch aufgrund der Lebensqualitätseinschränkungen nur selektiv angewendet.
Hypoglossusnervstimulation (HNS)
Die Stimulation der oberen Atemwege mit den HNS-Systemen ist zur Behandlung von mittelschwerer bis schwerer OSA mit einem AHI von 15–65/h geeignet. Diese Therapie kommt nur für Patienten infrage, die eine nächtliche CPAP-Therapie nicht vertragen bzw. ablehnen und die für herkömmliche chirurgische Therapieverfahren ungeeignet erscheinen. Die Systeme sind derzeit ausschließlich bei Erwachsenen zugelassen, eine Altersbeschränkung nach oben gibt es nicht. Vorteilhaft für den Therapieerfolg ist ein BMI <35kg/m2.
Inspire®-System
Obligater Teil des Screenings ist die Schlafvideoendoskopie im medikamentös induzierten Schlaf bei geplanter Behandlung mit dem Inspire®-System. Ein konzentrischer Pharynxverschluss ist eine absolute Kontraindikation für das Inspire®-System. Eine überwiegend zentrale Schlafapnoe (>25%) schließt eine Hypoglossusnervstimulation aus.
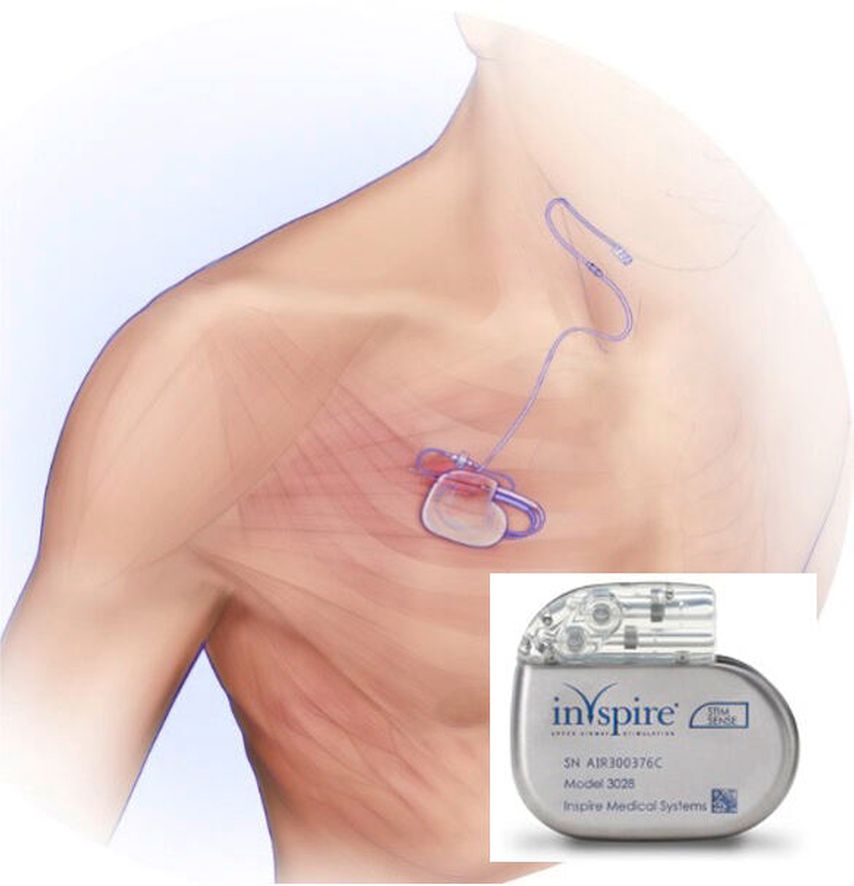
Das Inspire®-System nutzt eine selektive, atmungsgesteuerte Stimulation des Nervus hypoglossus, um den Atemweg während des Schlafs offen zu halten. Ein Sensor erfasst den Atemrhythmus des Patienten. Die Stimulation wird während der Exspiration ausgelöst, wodurch die Zunge nach vorne geschoben wird und somit den Atemweg öffnet (Abb. 2).
Abb. 2: Schematische Darstellung des Inspire®-Systems mit Atemsensor, Schrittmacheraggregat und Stimulationselektrode
Nach der Implantation ist eine schlafmedizinische Kontrolle erforderlich, um die Wirksamkeit zu überprüfen. Studien zeigen eine signifikante Reduktion des AHI, mit einer Verbesserung von 68% nach 12 Monaten und einer beständigen Reduktion auch nach 30 und 60 Monaten. Die Therapieadhärenz liegt bei 86%.8,9 Seit Juli 2024 besitzt das Implantat eine vollständige MRT-Zulassung (1,5 Tesla).
In der Entwicklung befindet sich eine Sleep-App für Patienten, die über Bluetooth Daten der Fernbedienung empfangen und über Schlafprotokolle dem Patienten eine bessere Übersicht über seine Therapie geben soll. Diese Daten können dann in das Inspire-Webportal eingespeist werden, wodurch eine kontinuierliche Kontrolle der Patientenparameter ermöglicht wird.
Genio®-System
Das Genio®-System unterscheidet sich von der selektiven atemabhängigen Stimulation durch das Fehlen des Atemsensors. Außerdem erfolgt eine beidseitige anstatt einer einseitigen selektiven Stimulation des Nervus hypoglossus.10 Das Genio®-System hat keine implantierbaren Batterien oder Kabel, sondern wird von einem externen auf der Haut aufgebrachten Aktivierungs-Chip mit Energie versorgt (Abb. 3). Dafür muss jede Nacht vor dem Zubettgehen der Aktivierungs-Chip mithilfe eines Einwegpflasters unterhalb des Kinns befestigt werden. Das Genio®-System wird im Rahmen eines operativen Eingriffs unter dem Kinn implantiert. Die Elektroden des Stimulators werden so platziert, dass sie Kontakt mit beiden Ästen des Nervus hypoglossus (rechts und links) haben und diese somit von beiden Seiten stimulieren. Auch für das Genio®-System befindet sich aktuell eine Smartphone-App in Entwicklung, die es den Patienten erlaubt, die Steuerung und Feineinstellung ihrer Therapie individuell zu regeln. Bisher funktioniert dies nur von extern über ein Computerprogramm.
Abb. 3: Das Genio®System: Ein kleiner, batteriefreier implantierbarer Stimulator wird im Kinnbereich eingesetzt. Aktivierungs-Chip mit eigener Batterie und Einwegpflaster
Fazit
Schlafbezogene Atmungsstörungen, insbesondere die OSA, sind heute von großer klinischer und sozialer Bedeutung. Die Diagnostik und Behandlung der OSA fokussieren sich auf die Reduktion von kardiovaskulären Risiken, Vigilanzstörungen und deren Folgen und werden von verschiedenen Fachdisziplinen unterstützt. Während im Kindesalter die chirurgische Behandlung dominiert, erfordert die Therapie der OSA im Erwachsenenalter eine individuellere und differenziertere Herangehensweise, die von der Ursache, Lokalisation und Prognose der Obstruktion abhängt.
Die primäre Therapie bei OSA ist umstritten. Die Beatmungstherapie, insbesondere CPAP, zeigt in Studien eine hohe Erfolgsquote und gilt als vorteilhaft gegenüber chirurgischen Verfahren. Allerdings ist die Akzeptanz der CPAP-Therapie, besonders bei milder bis moderater OSA ohne ausgeprägte Symptome, oft gering. Daher ist die operative Therapie für diese Patienten häufig eine bevorzugte Option. Positive Prädiktoren für den Erfolg einer Operation sind ein niedriger AHI, ein geringer BMI und eine geringe Tagessymptomatik. Bei weniger schwerer OSA ist die Operation weniger invasiv, was die peri- und postoperative Morbidität und Komplikationsrate verringert.
Zusammenfassend ist festzustellen, dass die Beatmungstherapie der Goldstandard bei der Behandlung von mittelgradiger bis schwerer OSA bleibt. Chirurgische Therapieoptionen bieten jedoch nach sorgfältiger Diagnostik und in ausgewählten Fällen oder bei CPAP-Intoleranz eine effektive Alternative zur CPAP-Therapie.
Literatur:
1 Stuck BA et al.: Teil-Aktualisierung S3-Leitlinie Schlafbezogene Atmungsstörungen bei Erwachsenen. Somnologie 2020; 24: 176-208 2 Stuck BA et al.: Effects of continuous positive airway pressure on apnea-hypopnea index in obstructive sleep apnea based on long-term compliance. Sleep Breath 2010; 16: 467-71 3 De Vita A et al.: European position paper on drug-induced sleep endoscopy: 2017 Update. Clin Otolaryngol 2018; 43: 1541-52 4 Kezirian EJ et al.: Drug-induced sleep endoscopy: the VOTE classification. Eur Arch Otorhinolaryngol 2011; 268: 1233-36 5 Verse et al.: ArGe Schlafmedizin der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. S2e-Leitlinie: HNO-spezifische Therapie der obstruktiven Schlafapnoe bei Erwachsenen. HNO 09/2015 6 Sher AE et al:: The efficacy of surgical modifications of the upper airway in adults with obstructive sleep apnea syndrome. Sleep 1996; 19: 156-77 7 Sommer JU et al.: Tonsillectomy with uvulopalatopharyngoplasty in obstructive sleep apnoe--a two-center randomized controlled trial. Dtsch Arztebl Int 2016; 113: 1-8 8 Heiser C, Hofauer B: Hypoglossusnervstimulation bei CPAP-Versagen. HNO 2017; 65: 99-106 9 Heiser C et al.: Post-approval upper airway stimulation predictors of treatment effectiveness in the ADHERE registry. Eur Respir J 2019; 53: 1801405 10 Eastwood PE et al.: Bilateral hypoglossal nerve stimulation for treatment of adult obstructive sleep apnoea. Eur Respir J 2020; 55(1): 1901320
Das könnte Sie auch interessieren:
Das Pollenjahr 2025
Die Pollen fliegen wieder – und Allergiker:innen spüren das zurzeit massiv. Wertvolle Informationen zu Pollenflug, Pollenallergien und auch dem Einfluss von Luftschadstoffen auf ...
Gewebeschädigung: Proteasen bahnen der Allergie den Weg
Warum entwickeln manche Menschen Allergien und andere nicht? Viele Aspekte dieser Frage sind nach wie vor ungeklärt. Auf der klinischen Seite zeigt sich zunehmend, dass die Behandlung ...