Fettleber: auf der Suche nach spezifischen Therapien
Bericht:
Reno Barth
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die nichtalkoholische Fettlebererkrankung wird mit Adipositas in Verbindung gebracht und betrifft eine enorm hohe Anzahl an Menschen in den Industrieländern. Die wirksamste Therapie liegt in der Gewichtsreduktion. Eine zugelassene medikamentöse Therapieoption gibt es nicht, doch einige Substanzen aus der Diabetologie zeigen günstige Wirkungen auf die Leber.
Genetische Disposition,qualitative Ernährungsfehler, Mangel an Bewegung und kalorischer Überschussführen zu systemischen Komplikationen, die unter anderem die Leber betreffen, die darauf mit einem zunehmendem Fettgehalt reagiert. Neben Veränderungen des Kohlenhydrat- und Lipidstoffwechsels und neben der Insulinresistenz spielt dabei auchdie systemische Inflammation eine entscheidende Rolle. Obwohl es sich um ein systemisches Problem handelt, steht das Fettgewebe im Zentrum des Geschehens. Konkret führt eine Überladung des subkutanen Fettgewebes zu einer Reihe von Komplikationen. Man spricht von „limited adipose tissue expandability“, so Ao. Univ.-Prof. Dr. Elmar Aigner vom Landeskrankenhaus Salzburg. Wird die individuell unterschiedliche Aufnahmefähigkeit des Unterhautfettgewebes überschritten, kommt es zu metabolischen Auffälligkeiten und zur Einlagerung von ektopem Fett in innere Organe – allen voran die Leber. Für dieses bislang als nichtalkoholische Fettlebererkrankung (NAFLD) bzw. nichtalkoholische Fettleberhepatitis (NASH) bezeichnete Zustandsbild wurde kürzlich die neue Bezeichnung „metabolic-associated fatty liver disease“ (MAFLD) vorgeschlagen.1
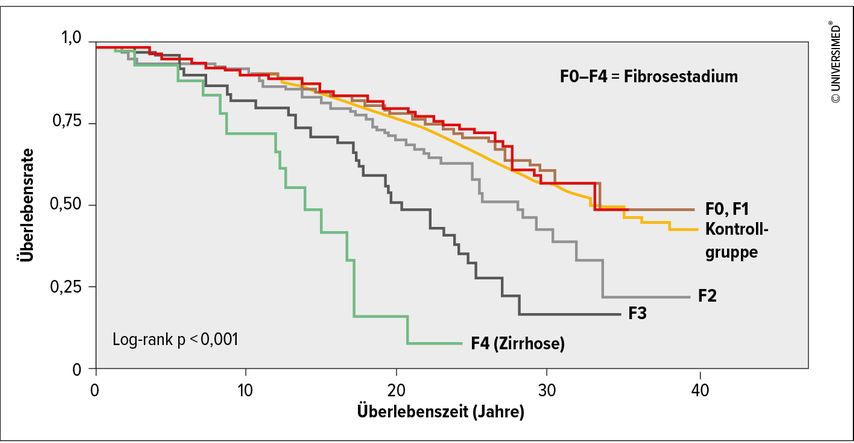
Diese ist extrem häufig. In Österreich dürften, so Aigner, geschätzte 25% der Gesamtbevölkerung eine Art von Fettleber aufweisen. Unter einer NASH leiden vermutlich 2 bis 5% und zwischen 0,3 und 1% entwickeln Komplikationen wie eine Zirrhose, Leberversagen und/oder ein Leberkarzinom. Während die reine Steatose auf das langfristige Outcome allenfalls geringe Auswirkungen haben dürfte, steigt mit zunehmendem Fibrosegrad das Mortalitätsrisiko. Ohne Fibrosierung bedeutet auch eine NASH kein erhöhtes Mortalitätsrisiko, während beispielsweise bei Fibrosegrad 3 rund die Hälfte der Betroffenen innerhalb der nächsten 20 Jahre versterben wird (Abb.1) und leberbezogene Ereignisse davon einen großen Teil ausmachen.2 Aus hepatologischer Sicht hat man es mit einer relativ kleinen Gruppe von Patienten zu tun, die jedoch unter einer sehr ernsten Erkrankung leiden.2
Abb. 1: Retrospektive Überlebenswahrscheinlichkeit bei NAFLD-Patienten in verschiedenen Fibrosestadien vs. Kontrollgruppe (modifiziert nach Hagström J et al. 2017)2
Die Identifikation dieser Patienten ist daher von zentraler Bedeutung. Empfehlungen dazu wurden im vergangenen Jahr im Rahmen einer österreichischen Expertenkonferenz in Form eines Algorithmus erstellt. In einem ersten Diagnoseschritt müssen andere (beispielsweise hereditäre oder virale) Lebererkrankungen ausgeschlossen werden. Im zweiten Schritt folgt eine Feststellung des Stadiums der Lebererkrankung und im dritten Schritt wird ein Managementplan ausgearbeitet. Der Konsensus betont nicht zuletzt, dass der Schweregrad der Erkrankung im niedergelassenen Bereich anhand des Fibrosis-4-Scores (FIB4-Score) bestimmt werden soll. Dieser eigne sich, so Aigner, sehr gut zum Ausschluss schwerer Lebererkrankungen. Bleibt der FIB4-Score unter 1,3, kann mit hoher Sicherheit eine schwere Fibrose ausgeschlossen werden. Die Bewertung soll alle ein bis zwei Jahre wiederholt werden. Ist der FIB4-Score höher als 1,3, wird angeraten, den Patienten in einer Spezialambulanz vorzustellen, um mittels Fibroscan oder Biopsie den tatsächlichen Fibrosegrad zu ermitteln und weitere Maßnahmen, wie zum Beispiel ein regelmäßiges Screening auf ein hepatozelluläres Karzinom, einzuleiten. Patienten mit niedrigem FIB4-Score oder einer reinen Steatose können hingegen im niedergelassenen Bereich sicher weiter betreut werden und benötigen kein spezialisertes Zentrum.3
Therapeutische Optionen aus der Diabetologie
Ungeachtet der Häufigkeit der Erkrankung gibt es für die NAFLD bislang keine zugelassene medikamentöse Therapie. Für Patienten mit schwerer Erkrankung stellt daher die Möglichkeit des Einschlusses in eine der zahlreichen laufenden Studien eine wichtige Option dar. Aigner rechnet mit der Zulassung mehrerer neuer Substanzen mit unterschiedlichen Wirkmechanismen in den kommenden Jahren. Dabei dürften Substanzen, die beispielsweise beim Fett- oder Zuckerstoffwechsel ansetzen, die größere Rolle spielen. In Entwicklung befinden sich unter anderen neue GLP1-Analoga, PPAR-Agonisten oder Thyroidhormonrezeptor-Agonisten. Bei mehreren Medikamentenkandidaten mit leberspezifischen Wirkmechanismen musste die Entwicklung jedoch wegen Toxizität oder mangelnder Wirksamkeit gestoppt werden.
Da die Erkrankung in engem Zusammenhang mit dem metabolischen Syndrom und Diabetes mellitus Typ2 steht, wurde in zahlreichen Studien die Wirkung antidiabetischer Therapien auf die Fettleber untersucht – mit zum Teil sehr guten Ergebnissen. Es beginnt, so Dr. Peter Wolf von der Wiener Universitätsklinik für Innere Medizin III, schon mit einer Gewichtsreduktion. So konnte in der britischen DiRECT-Studie nicht nur demonstriert werden, dass übergewichtige Patienten mit neu diagnostiziertem Typ-2-Diabetes eine Remission ihres Diabetes erreichen können, wenn sie 15kg oder mehr abnehmen, sondern auch, dass es dabei auch zur Regression einer allfälligen NAFLD kommt. Der Effekt auf die Leber war unabhängig von der Diabetesremission.4
Auch das Diabetes-Standard-Medikament Metformin dürfte eine günstige Wirkung auf die Leber haben, wobei bislang Daten aus kontrollierten Studien fehlen. Weiters bestehen Hinweise darauf, dass Metformin das Risiko, an einem Leberkarzinom zu erkranken, dosisabhängig reduziert.5 Voraussetzung für den Einsatz von Metformin ist allerdings eine intakte Nierenfunktion. Es ist bei einer eGFR unter 30 kontraindiziert. Laut Fachinformation soll Metformin auch bei eingeschränkter Leberfunktion vermieden werden. Wolf betont dennoch, dass der Einsatz von Metformin bei Patienten mit Lebererkrankungen im Rahmen einer individualiserten Therapie und nach entsprechender Aufklärung des Patienten durchaus eine Option sein könnte.
Besser dokumentiert ist die Wirksamkeit von GLP1-Analoga bei NAFLD/NASH. So zeigt eine Biopsiestudie nach Therapie mit Liraglutid bei 40% der Patienten eine Abheilung einer NASH. Dies ging einher mit der Verbesserung der Transaminasewerte, einer Gewichtsreduktion und verbesserter glykämischer Kontrolle.6 Ein ähnliches Ergebnis mit einer dosisabhängigen NASH-Abheilung bei bis zu 59% der Patienten konnte auch mit Semaglutid erreicht werden.7
Auch für die SGLT2-Inhibitoren Empagliflozin und Dapagliflozin konnte in Studien eine in der Bildgebung nachgewiesene Reduktion des Leberfetts gezeigt werden. Diesstand ebenfalls mit einer Abnahme von Körperfett und dem Rückgang der Transaminasen in Verbindung, jedoch fehlen Biopsiestudien. Bei Patienten mit Hypothyreose führteine Substitutionstherapie mit Levothyroxinzumindest dem Trend nach zu einer Reduktion des Leberfetts sowie zu einer signifikanten Abnahme von Fett im Herzmuskel.8
Bariatrische Chirurgie zum Vorteil der Leber
Eine Methode, die für eine Reduktion des Leberfetts so wichtige Gewichtsreduktion zu erreichen, ist die bariatrische Chirurgie. Univ.-Doz. Dr. Gerhard Prager von der Medizinischen Universität Wien weist darauf hin, dass die NASH mittlerweile in den USA die häufigste Indikation Lebertransplantation darstellt. Ein wichtiger Grund dafür ist das schlechte Outcome konservativer Maßnahmen zur Gewichtsreduktion. In Studien nehmen rund 70% der Patienten langfristig das abgenommene Gewicht wieder zu. Viele nehmen mangels Compliance erst gar nicht ab.9
Daher kann eine Fettlebererkrankung, ebenso wie ein Typ-2-Diabetes, eine Indikation für eine metabolische Chirurgie sein. Im Unterschied zur bariatrischen Chirurgie, die primär auf Gewichtsreduktion abzielt, ist die Zielsetzung der metabolischen Chirurgie eine Verbesserung der Stoffwechselsituation, so Prager. In derSchweiz werden die Kosten dieser Therapien bei Patienten mit Typ-2-Diabetes bereits ab einem BMI von 30 von den Versicherungen übernommen. In Österreich sieht man aktuell ab einem BMI von 40 eine Indikation für einen bariatrischen Eingriff. Bei entsprechender Stoffwechselerkrankung können metabolisch-bariatrische Operationen jedoch bereits ab einem BMI von 35 oder sogar 30 indiziert sein. Die Indikationsstellung nach dem BMI ist mittlerweile umstritten und Scores, die auch die metabolische Situation des Patienten berücksichtigen, wurden publiziert.10
Vieles spricht für einen Nutzen der metabolisch-bariatrischen Chirurgie bei NAFLD/NASH. Randomisierte Studien fehlen bislang, doch eine rezente Netzwerk-Metaanalyse zeigte für den Y-Roux-Magenbypass einen ausgeprägten und mit Pioglitazon vergleichbaren Effekt auf NASH.11
Eine qualitativ hochwertige Kohorten-Studie mit NASH-Patienten, in deren Rahmen auch Leberbiopsien durchgeführt wurden, stellte bei 85% der Patienten ein Jahr nach Y-Roux-Magenbypass eine Remission der NASH fest.12Fünf Jahre nach Operation zeigte sich bei 84% der Patienten eine unveränderte Komplettremission der NASH und bei 72,2% der Patienten eine Verbesserung der Fibrose.13 Eine randomisierte Studie wird derzeit in Frankreich durchgeführt. Solche Studien werden benötigt, um die metabolische Chirurgie in der Behandlung von NAFLD/NASH zu etablieren.
Quelle:
„Fettleber – Behandlungsperspektiven“: „Endokrinologische Perspektive“, Vortrag von Dr. Peter Wolf, Wien;„Chirurgische Perspektive“, Vortrag von Univ.-Doz. Dr. Gerhard Prager, Wien;„Hepatologische Perspektive“, Vortrag von Ao.Univ.-Prof. Dr. Elmar Aigner, Salzburg, im Rahmendes „liVeline GastroHepatology“ am 20. April 2021
Literatur:
1 Eslam M et al.: Gastroenterology 2020; 158(7): 1999-2014 2 Hagström J et al.: J Hepatol 2017; 67(6): 1265-73 3 Munda P et al.: zuletzte aufgerufen unter: https://update.europe.at/experten-statement-diagnostisches-management-der-nicht-alkoholischen-steatohepatitis-nash/ am 26.05.2021 4 Lean ME et al.: Lancet 2018; 391(10120): 541-51 5 Chen HP: Gut 2013; 62(4): 606-15 6 Armstrong MJ et al.: Lancet 2016; 387(10019): 679-90 7 Newsome PS et al.: N Engl J Med 2021; 384(12): 1113-24 8 Scherer T et al.: J Clin Endocrinol Metab 2014; 99(11): E2341-6 9 Bray GA et al.: Obes Rev 2017; 18(7): 715-23 10 Di Lorenzo N et al.: Surg Endosc 2020; 34(6): 2332-58 11 Panunzi S et al.: Diabetes Obes Metab 2021; 23(4): 980-90 12 Lassailly G et al.: Gastroenterology 2015; 149(2): 379-88 13 Lassailly G et al.: Gastroenterology 2020; 159(4): 1290-1301
Das könnte Sie auch interessieren:
Hepatitis-A-Ausbrüche in den USA
Zwischen 2016 und 2022 kam es in den USA zu einer unerwarteten Häufung von Hepatitis-A-Ausbrüchen. Besonders betroffen waren sozioökonomisch benachteiligte Bevölkerungsgruppen mit ...
Neues aus der Welt der Hepatologie
Kürzlich wurden Arbeiten zu den Risiken nach TIPS-Implantation veröffentlicht und eine neue S3-Leitlinie zu autoimmunen Lebererkrankungen steht nun zur Verfügung. Aktuelles gibt es aber ...
Top-Papers Hepatologie
Ganz im Sinne des Titels der Veranstaltung wurden auch beim diesjährigen Update Gastroenterologie-Stoffwechsel vom 14. bis 16. November 2024 in Innsbruck aktuelle Themen der ...