Geburtstraumata-assoziierte Kurz- und Langzeitfolgen
Bericht:
Mag. Dr. Anita Schreiberhuber
Das Thema „Schwangerschaft & Geburt: Kontinenz erhalten und Inkontinenz behandeln“, über das Univ.-Prof. Dr. Engelbert Hanzal im Rahmen der Welt-Kontinenz-Woche referierte, umfasst nicht nur Inkontinenz als mögliche Geburtstrauma-assoziierte Folgeerscheinung: Hanzal behandelte sämtliche mit einem Dammriss oder einer Avulsion des Musculus levator ani assoziierte Folgekomplikationen, die zu einer massiven Beeinträchtigung der Lebensqualität der betroffenen Frauen führen können.
Die Inzidenz von Harninkontinenz bei Frauen wird in der Literatur mit 15% (7–32%), die von Stuhlinkontinenz mit 9% (3–32%) und die von Gebärmutter- und Scheidensenkung mit 3% (3–4%) angegeben, wobei Alter, Zahl der Geburten und Übergewicht als Risikofaktoren mit einfließen.1
Dammriss
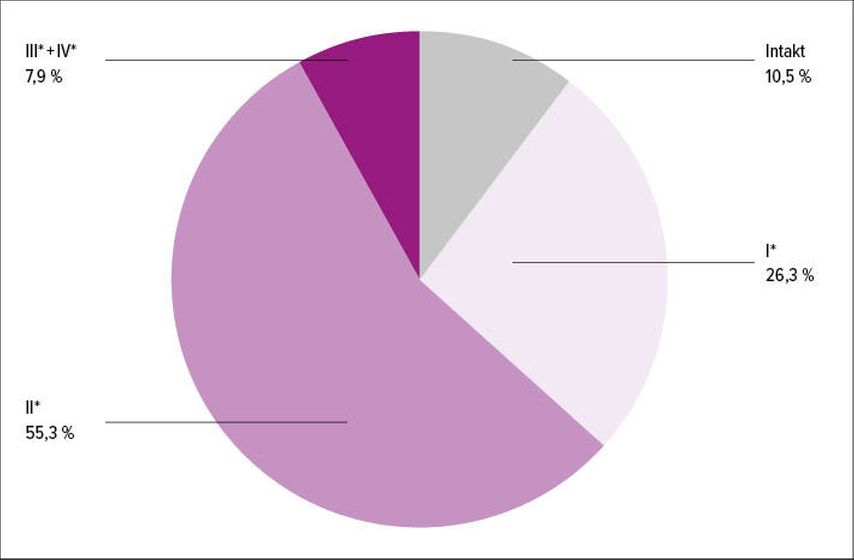
„Der aufrechte Gang des Homo sapiens bringt es mit sich, dass der Beckenboden durch die Schwerkraft besonders belastet ist. Für eine vaginale Geburt ist eine maximale Dehnung der Beckenbodenmuskulatur erforderlich – wenn das Becken der Schwangeren zu klein und/oder der Kopf des Babys zu groß ist, ist eine vaginale Geburt nicht möglich“, erklärt Univ.-Prof. Dr. Engelbert Hanzal, Universitätsklinik für Frauenheilkunde, Koordinator des Kontinenz- und Beckenbodenzentrums, Medizinische Universität Wien. Wenn die Beckenbodenmuskulatur nicht elastisch genug ist, kann es zu einem Dammriss kommen. Dass dieser bei Erstgebärenden nicht selten auftritt, geht aus einer Observationsstudie hervor, wonach nur 10,5% der Erstgebärenden von einem Dammriss verschont bleiben. Ein Dammriss ersten Grades tritt bei 26,3%, einer zweiten Grades bei 55,3% und Dammrisse des dritten und vierten Grades treten bei 7,9% der Erstgebärenden auf (Abb.1).2
Dammrisse ersten Grades sind oberflächliche Verletzungen der Vaginalmukosa, die die perineale Haut umfassen können. Dammrisse zweiten Grades reichen darüber hinaus maximal bis zum Musculus sphincter ani externus.3 „Bei Dammrissen des dritten und vierten Schweregrades ist der Analsphinkter, beim Darmriss vierten Grades sogar die rektale Mukosa involviert. Dabei handelt es sich um sehr ausgeprägte Formen von Darmrissen, die Gott sei Dank selten auftreten“, erläuterte Hanzal.
Präventive Maßnahmen
Die digitale perineale Dammmassage kann ab der 34. Schwangerschaftswoche durchgeführt werden: Durch Dehnung des Damms nach hinten wird das Gewebe auf die Vaginalgeburt vorbereitet. Aus einer gepoolten Analyse von kontrollierten Studien zum Vergleich der Durchführung dieser Massage für mindestens 4 Wochen vs. Kontrollen geht hervor, dass Frauen, die die Dammmassage praktiziert haben, definitiv einen Benefit generiert haben: Die Inzidenz von perinealen Traumata, die chirurgisch mit einer Naht versorgt werden mussten, nahm insgesamt ab (RR: 0,91). Die NNTB („number needed to treat to benefit“) betrug 15. Ebenso wurden in dieser Gruppe seltener Episiotomien durchgeführt als im Kontrollarm (RR: 0,84; NNTB: 21).4
Auch für die Anwendung von heißen Tüchern am Damm während der Geburt zur Prophylaxe von Traumata liegen Daten vor, aus denen hervorgeht, dass sie zu einer Reduktion der Zahl von Darmrissen und einer Reduktion des Risikos für eine Episiotomie führen.5
„Früher ist man davon ausgegangen, dass bei Durchführung eines Dammschnitts während der Geburt schwere Folgen von Dammverletzungen vermieden werden können. Heute weiß man, dass dies nicht auf alle Gebärenden zutrifft, und man ist diesbezüglich etwas zurückhaltender. Für die individuelle Entscheidung ist sehr viel Erfahrung seitens der betreuenden Hebamme und der Ärzte erforderlich“, informierte Hanzal.
Das Beckenbodentraining ist ebenfalls eine wichtige Methode, um Dammverletzungen vorzubeugen. Es soll aber auch postpartal fortgeführt werden, um negativen Folgen der vaginalen Entbindung entgegenzuwirken.6
Folgen von Dammverletzungen
Bei den Folgen werden unmittelbare Folgen von Langzeitfolgen unterschieden. Unter den unmittelbaren Folgen sind allem voran Schmerzen zu erwähnen, die – sollte auch noch eine Wundnaht erforderlich sein – zu einer verzögerten Mutter-Kind-Bindung führen können. Schmerzen in Form von chronischen Beckenbodenschmerzen können sich auch als Langzeitkomplikationen manifestieren. Zu den weiteren möglichen Langzeitkomplikationen zählen Harn- und Stuhlinkontinenz, Gebärmutter- und Scheidensenkung und Probleme beim Geschlechtsverkehr aufgrund von Dyspareunie. All diese Langzeitkonsequenzen können zu einer massiven Beeinträchtigung der Lebensqualität führen.3 „Wenn ein Dammriss schlecht abheilt, kann sich das auch negativ auf die Sexualität in der Partnerschaft auswirken“, gab Hanzal zu bedenken. In Bezug auf die Chronifizierung der Beckenbodenschmerzen betonte Hanzal: „Chronische Schmerzen müssen nicht unbedingt ein organisches Korrelat haben: Jede Wunde kann dazu führen, dass das Nervensystem Schmerzen chronifiziert – diese Chronifizierung ist auch seitens der Ärzte ein Problem, das häufig unterschätzt wird.“ Er appellierte an die Gynäkologen, diese Schmerzschilderungen ernst zu nehmen.
Avulsion des Musculus levator ani
Der Musculus (M.) levator ani besteht aus drei Faserzügen (M. puborectalis, M. pubococcygeus und M. iliococcygeus), die jeweils einen unterschiedlichen Ursprung haben. Eine Avulsion des M. levator ani tritt bei bis zu einem Drittel der Erstgebärenden auf, die eine Vaginalgeburt haben.7 Meist ist der Abriss rechtsseitig lokalisiert. Konkret ist der M. puborectalis betroffen, wobei die perianalen Muskelfasern retrahiert sind.8 Die Folgen eines Abrisses dieses Muskels sind mannigfaltig – sie können sich als Harn- und Stuhlinkontinenz, Reizblase und/oderBeckenbodenprolaps manifestieren.7,8 „Das Problem ist, dass es bislang keine Möglichkeit gibt, den gerissenen Muskel chirurgisch zu reparieren. Eine Avulsion des M. levator ani ist zwar keine lebensbedrohliche, jedoch eine chronische Erkrankung, die sich auf die Lebensqualität der betroffenen Patientinnen auswirkt“, erläuterte Hanzal.
Die Diagnose erfolgt meist als Ausschlussdiagose: Mögliche andere Probleme, welche die unter „Levator-ani-Syndrom“ (LAS) subsumierten Symptome verursachen könnten, müssen abgeklärt werden.
Bei der Therapie ist das Beckenbodentraining als konservative Maßnahme das A & O.9 „Das Beckenbodentraining kann man als First-Line-Therapie für alle Beckenboden- und Kontinenzprobleme empfehlen“, betonte Hanzal. Aus klinischen Studien geht hervor, dass Biofeedback eine effektive Therapie beim Levator-ani-Syndrom darstellt. Auch für elektrogalvanische Stimulation (EGS) konnte eine gewisse Wirksamkeit nachgewiesen werden.10 In einer prospektiven Studie mit 107 LAS-Patienten konnte gezeigt werden, dass Biofeedback der EGS und der digitalen Massage überlegen war: Die Responseraten betrugen 87 bzw. 45 bzw. 22%.11
Quelle:
„Schwangerschaft & Geburt: Kontinenz erhalten und Inkontinenz behandeln“, Vortrag im Rahmen der Welt-Kontinenz-Woche, 19. Juni 2020, online
Literatur:
1 Nygaard I et al.: JAMA 2008; 300: 1311-6 2 Smith LA et al.: BMC Pregnancy and Childbirth 2013; 13: 59 3 Ramar CN, Grimes WR: StatPearls Publishing, Treasure Island (FL) 2020 4 Beckmann MM, Stock OM: Cochrane Database Syst Rev 2013; (4): CD005123 5 Magoga G et al.: Eur J Obstet Gynecol Reprod Biol 2019; 240: 93-8 6 Woodley SJ et al.: Cochrane Database Syst Rev 2017; (12): CD007471 7 Schwertner-Tiepelmann N et al.: Ultrasound Obstet Gynecol 2012; 8 Dietz HP et al.: Expert Rev Obstet Gynecol 2010; 5: 47992 9 https://www.healthline.com/health/levator-ani-syndrome#home-treatment (Zugriff: 28. September 2020) 10 Chiarioni G: Recenti Prog Med 2011; 102: 196-201 11 Chiarioni G: Gastroenterology 2010; 138: 1321
Das könnte Sie auch interessieren:
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...
Webinar „OPIDS – Operieren in der Schwangerschaft“
Zwischen Ausbildung und Mutterschutz: DDr. Nadja Taumberger, Präsidentin der Jungen Gyn, informiert chirurgisch tätige Ärzt:innen in diesem Webinar über die neuesten Entwicklungen und ...