Liebe mit bleibenden Erinnerungen
Autoren:
Univ.-Prof. Dr. Stefan Winkler1
Dr. Florian Winkler2
Univ.-Prof. Dr. Georg Endler, MSc, MBA3
1 Stv. Leiter der Klinischen Abteilung für Infektionen und Tropenmedizin, Universitätsklinik für Innere Medizin, Medizinische Universität Wien2 Universitätsklinik für Dermatologie, Medizinische Universität Wien3 Gruppenpraxis Labors.at Wien; Zentrum für Anatomie und Molekulare Medizin, Sigmund Freud Privatuniversität Wien
E-Mail: g.endler@labors.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Fallzahlen von Gonorrhö und Syphilis nehmen europaweit zu. Auch wenn in den letzten Jahren weniger Chlamydieninfektionen verzeichnet wurden, bleiben sie doch die am häufigsten gemeldete bakterielle STI in Europa. Entscheidend in der klinischen Praxis sind gezielte Screenings bei Risikogruppen und ein klein wenig Umdenken in der Diagnostik. Auch asymptomatische Verläufe und komplexe Mehrfachinfektionen, vor allem bei Männern, die Sex mit Männern haben, sind immer wieder Teil des klinischen Alltags.
Keypoints
In der Labordiagnostik sind zwei Neuerungen besonders hervorzuheben:
-
Mit HIV-Tests der vierten Generation lassen sich 90 Prozent der Infektionen bereits zwei Wochen nach dem Risikokontakt detektieren, nach vier Wochen sind es über 99 Prozent.
-
Von jeglicher Chlamydienserologie ist abzusehen, da viel zu oft unspezifische Antikörper gemessen werden. Die moderne Chlamydiendiagnostik erfolgt mittels Erststrahlharn.
In diesem Artikel wollen wir anhand von Fallbeispielen der Medizinischen Universität Wien die Vielfalt und das häufige Auftreten von sexuell übertragbaren Infektionen (STI) demonstrieren. Gerade bei Männern, die Sex mit Männern haben (MSM), zeigen sich in regelmäßigen Abständen kombinierte Infektionen wie bei jenem Patienten, der über einen längeren Zeitraum immer wieder bei uns in Behandlung war.
Wir beginnen mit seinem letzten Besuch: Bei diesem berichtet der Patient von weiß-gelblichem Ausfluss und Halsschmerzen sowie von einem Brennen beim Urinieren. Der Patient hatte am vorangegangenen Wochenende ungeschützten Oralverkehr mit einem Mann. Es folgen eine Harnuntersuchung und ein Rachenabstrich auf Gonorrhö und Chlamydia trachomatis. Die Mikrobiologie zeigt eine Infektion mit Neisseria gonorrhoeae, der Chlamydien-Befund ist negativ. Die Standardtherapie der Gonorrhö besteht aus 1g Ceftriaxon intravenös. Da in Österreich bis dato keine Resistenzen gegen Ceftriaxon vorliegen, ist die Therapie auch in dieser Dosierung ausreichend.
Einen Monat zuvor war der Patient bereits in der Ambulanz vorstellig: Der Patient berichtet über Diarrhö. In der Polymerasekettenreaktion (PCR) identifizieren wir Campylobacter spp. und Giardia lamblia, beides Pathogene, die in der MSM-Community häufiger vorkommen. Die Infektion mit Campylobacter ist selbstlimitierend und bedarf keiner Therapie. Giardiasis dagegen wird mit 500mg Metronidazol dreimal täglich für fünf bis sieben Tage behandelt.
Da der Patient zudem Fieber hat, nehmen wir Blut ab, und es zeigt sich im Differenzialblutbild ein erhöhter Wert bei den atypischen Lymphozyten. Überdies hat er deutlich erhöhte Transaminasen, eine erhöhte Laktatdehydrogenase (LDH), ebenso ist der Lymphozyten-Aktivierungsmarker Beta-2-Mikroglobulin erhöht. Das Blutbild passt perfekt zu einer Infektion mit Viren aus der Herpesfamilie: Hier handelt es sich um eine Zytomegalievirus-Primärinfektion. Auch bei diesem Erreger ist keine spezifische Therapie notwendig, da auch diese Infektion selbstlimitierend ist.
Syphilis: Nachweis, Stadien, Therapie
Allerdings ist der Patient kein Unbekannter. Sechs Monate zuvor war seine Syphilisserologie positiv. Im Befund sehen wir vier Werte: Treponema-pallidum-Antikörper qualitativ, Treponema-pallidum-Hämagglutinations(TPHA)-Test (qualitativ), Veneral-Disease-Research-Laboratory(VDRL)-Test (qualitativ) und IgM gegen Treponema pallidum (Abb. 1). Wir benötigen alle vier Werte, um eine aktive Syphilisinfektion von einer bereits behandelten zu unterscheiden.
Abb. 1: Syphilisserologie nach erfolgter Therapie. Der TPHA-Test bleibt in der Regel auch nach der Therapie lebenslang positiv
Die ersten beiden Tests bestätigen das Vorhandensein von Treponema-pallidum-spezifischen Antikörpern. Sind diese Werte positiv, bedeutet dies, dass zu irgendeinem Zeitpunkt eine Syphilisinfektion bestand. Auch nach der Therapie bleiben diese Antikörperwerte positiv.
Aufschluss über die aktuelle Krankheitsaktivität geben uns die beiden letzten Werte: Der VDRL-Test zeigt einen Titer an, der nach einer Infektion rasch ansteigt und im Anschluss an die Behandlung in der Regel zügig sinkt. Bei ausbleibender Behandlung bleibt der VDRL-Test entsprechend der Krankheitsaktivität positiv, er kann jedoch in der Spätlatenz auch ohne Therapie negativ werden. Ist der TPHA-Test positiv und der VDRL-Test negativ, ist dies somit noch kein Beweis für eine erfolgte Therapie. Wir erheben die einschlägige Anamnese und erfahren, dass der Patient sechs Monate vor seinem Besuch eine Syphilistherapie erhalten hat. Wir haben aktuell lediglich eine „Serumnarbe“ entdeckt. Neben der traditionellen Einteilung in 3 Stadien hat sich eine neue Einteilung in Früh- und Spätsyphilis durchgesetzt. Die Grenze wurde mit 1 Jahr (gemäß Centers for Disease Control and Prevention; CDC) oder 2 Jahren (gemäß WHO) nach erfolgter Infektion festgesetzt. Die Frühsyphilis umfasst somit Primär- und Sekundärstadium sowie die Frühlatenz, die Spätsyphilis entsprechend das Tertiärstadium sowie die Spätlatenz. Die Therapie der Frühsyphilis besteht aus einer intramuskulären Gabe von Benzathin-Benzylpenicillin 2,4 Mio. IE als Einzeldosis.
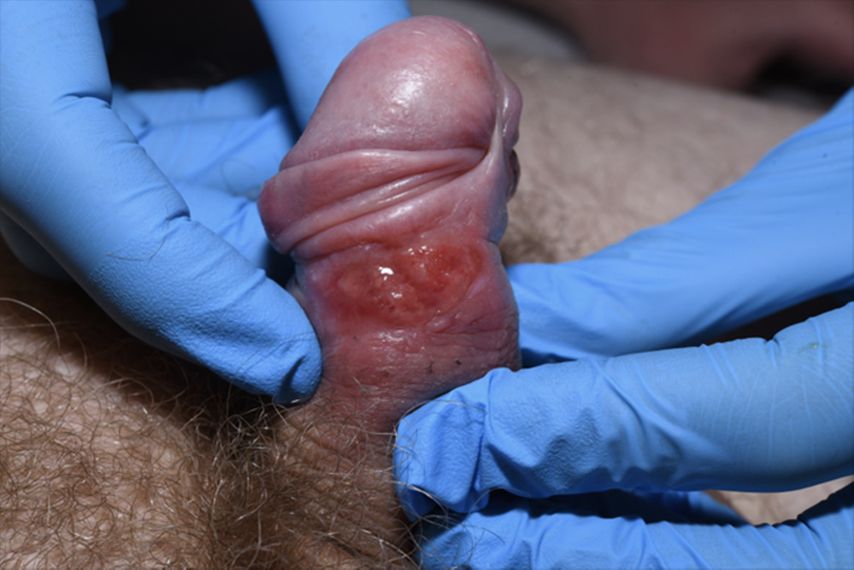
Das Primärstadium wird durch das Ulcus durum gekennzeichnet. Es ist scharf begrenzt, derb, tritt meist solitär auf und verursacht in der Regel keine Schmerzen (Abb. 2).
Chlamydien: schwerer Verlauf bei Serovaren L1 bis L3
Die Serovare L1 bis L3 verursachen das Lymphogranuloma venereum. Abbildung 3 zeigt beidseitige, schmerzhafte Lymphknotenschwellungen bei einem 39-jährigen Patienten. Die Infektion zeigt sich initial häufig durch eine genitale Läsion, die einem Herpes-simplex-Bläschen ähnelt, alternativ jedoch auch als Papel oder Pustel imponieren kann. Die Primärläsion exulzeriert und heilt im Verlauf narbenlos ab. Danach entwickeln sich die klassischen, schmerzhaften Lymphknotenschwellungen, entsprechend dem Sekundärstadium. Eine Infektion mit Chlamydien der Serovare L1 bis L3 verläuft gelegentlich auch asymptomatisch, was die Diagnose erschwert. Eine Behandlung ist jedoch unabdingbar, denn Jahre später können Spätfolgen im Sinne eines genitoanorektalen Symptomkomplexes entstehen. Hierbei können sich infolge einer granulomatösen Entzündung im Bereich des Rektums, der Analgegend sowie der äußeren Geschlechtsorgane Abszesse, Fisteln, destruierende Ulzera sowie eine Elephantiasis des Genitals ausbilden. Die Therapie besteht aus 100mg Doxycyclin 1-0-1 für 21 Tage. Wichtig zu erwähnen ist, dass die moderne Chlamydiendiagnostik mittels Erststrahlharn erfolgt, die Serologie ist nicht mehr State of the Art.
Interessanter Fall eines Kaposi-Sarkoms
Abb. 4: Die verschiedenen Formen des Kaposi-Sarkoms, inkl. des kürzlich beschriebenen „nonepidemic KS“
Schwierig kann auch die Diagnose eines Kaposi-Sarkoms (KS) sein. Zu uns kommt ein 50-jähriger Patient. Er berichtete initial über Schmerzen im Bereich des linken Auges sowie von Blitzen und schwarzen Punkten im Gesichtsfeld. Wir diagnostizieren eine Neuroretinitis im Rahmen einer bestehenden Syphilis. Der Patient wird stationär aufgenommen und erhält die Standardtherapie laut Neurosyphilisschema: Penicillin G 6x4 Mio. IE intravenös, täglich für 14 Tage. An seinen Extremitäten fallen dunkel-livide Läsionen auf, die etwas erhaben sind. Eine Biopsie mit entsprechender Färbung auf humanes Herpesvirus (HHV) 8 bestätigt schließlich den Verdacht auf ein Kaposi-Sarkom. Eine Testung auf das humane Immundefizienz-Virus (HIV) ergab einen negativen Befund. Das Kaposi-Sarkom kann in unterschiedliche Subtypen unterteilt werden (Abb. 4). In Zusammenschau der klinischen Befunde, der Anamnese sowie des negativen HIV-Tests gehen wir hier von einem sogenannten „nonepidemic KS“ aus, welches vor Kurzem bei HIV-negativen MSM beschrieben wurde. In der Klinik ähnelt es am ehesten dem klassischen Typus (Abb. 4).
Fazit
Sexuell übertragbare Infektionen begegnen uns in der Praxis häufig in unerwarteter Konstellation und mit teils ungewöhnlichen Verläufen. Umso wichtiger sind fundiertes Wissen über Diagnostik und Therapie sowie ein wachsames klinisches Auge.
Das könnte Sie auch interessieren:
Eine systematische Analyse zum Einfluss von Nerven auf die Wundheilung
Periphere Nerven beeinflussen massgeblich die Wundheilung der Haut. Eine systematische Analyse von 89 Studien zeigt: Während Denervation, Diabetes und Alter die Heilung verschlechtern, ...
Aminosäuren – Booster für die Wundheilung?
Für den Wundheilungsprozess ist je nach Heilungsprozess die richtige Kombination aus Kohlenhydraten, Fetten und Proteinen sowie aus Mineralien, Spurenelementen und Vitaminen essenziell. ...
Ein haariger Fall mit irreversiblen Folgen
Bestimmte Formen von Alopezie scheinen in jüngster Zeit explosionsartig zuzunehmen, wobei die genauen Ursachen bislang noch nicht vollständig geklärt sind. Handelt es sich dabei um eine ...