„Häufige“ Finger- und Nagelerkrankungen im Kindesalter
Autorin:
PD Dr. Barbara Binder
Universitätsklinik für Dermatologie undVenerologie
Medizinische Universität Graz
E-Mail: barbara.binder@medunigraz.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Muss alles behandelt werden? Welche therapeutischen Maßnahmen sind möglich bzw. notwendig? Wer leidet mehr – Kinder oder Eltern? Voraussetzungen für die Entscheidung bezüglich des weiteren Prozederes sind das Erkennen des Krankheitsbildes und das Wissen um dessen Therapiemöglichkeiten und Prognose. Bedeutend ist, ob die Veränderungen bereits bei der Geburt vorliegen oder erst im späteren Verlauf auftreten. Im Folgenden soll ein Überblick über die wichtigsten Krankheitsbilder gegeben werden.
Physiologisch/transient
Die Koilonychie („Löffelnagel“) ist gekennzeichnet durch eine konkave Dellung der Nageloberfläche. Bei Säuglingen ist dies ein physiologischer Übergangszustand, bedingt durch die Weichheit des Nagels, und heilt von selbst aus. Im späteren Lebensalter kann diese Veränderung ein Hinweis auf Trichothiodystrophie, Eisenmangel oder Hämochromatose sein.
Ebenfalls eine transitorische Nagelveränderung beim Säugling ist der physiologische Unguis incarnatus bzw. die kongenitale Hypertrophie des seitlichen Nagelwalles. Aufgrund der Weichheit des Nagels kommt es zu einem Einwachsen des Großzehennagels, meist am medialen Nagelwall, mit Bildung eines akralen Weichteilwulstes, da der Nagel während des Wachstums die Weichteile nicht „überwinden“ kann. Wichtig ist, hier keine chirurgische Intervention zu initiieren, da es im ersten Lebensjahr zu einer Spontanremission kommt.
Beau-Linien sind transversale weißliche Linien, die der Kurvatur der Lunula folgen. Diese können bei Säuglingen transient beziehungsweise 6 bis 8 Wochen nach hochfieberhaften Infekten (z.B. nach Hand-Fuß-Mund-Krankheit) auftreten. Auch diese Veränderungen wachsen ohne Therapie aus. Gerade verlaufende Beau-Linien können nach Traumata auftreten.
Ein beeindruckendes Bild stellt das Yellow-Nail-Syndrom dar. Wenige Tage nach der Geburt sind wenige bis alle Finger- und Zehennägel gelb verfärbt. Dies entsteht durch Einlagerung von Bilirubin bzw. später durch Karotin. Mit Abbau der Substanzen kommt wieder die normale Färbung zurück. Im späteren Leben kann eine solche Verfärbung unter anderem bei Lymphödemen oder schweren Atemwegserkrankungen beobachtet werden.
Kongenital
Abb. 1: Kong. Achsendeviation der Großzehennägel
Einige Erkrankungen sind bereits bei der Geburt evident oder entwickeln sich später, aber die Genese ist kongenital. Die kongenitale Achsendeviation der Großzehennägel zeigt eine Abweichung der Längsachse des Großzehennagels nach lateral (Abb. 1). Diese tritt bei 1–2% der Säuglinge und Kleinkinder auf und es kommt zu Querfurchenbildung, Verdickung der Nagelplatte und gelblicher Verfärbung – klinisch leicht mit einer Onychomykose zu verwechseln! Ein spontanes Realignment tritt bei bis zu 50% der Patient:innen auf, sodass vorerst nur eine symptomatische Therapie (keratolytisch, mechanische Verdünnung der Nagelplatte) durchgeführt werden sollte. Erst danach sollte eine operative Sanierung angedacht werden. Ein fehlender oder eingeschränkt angelegter Nagel zeigt sich klinisch in einer Anonychie beziehungsweise Hyponychie. Es können alle Nägel fehlen oder nur teilweise vorhanden sein. Eine mögliche Assoziation besteht zu verschiedenen Syndromen wie z.B. Cook- oder DOOR-Syndrom. Sekundäre Anonychien können nach schweren Entzündungsprozessen an den Nägeln und Fingerspitzen (z.B. bei Epidermolysis bullosa) auftreten. Das Nagel-Patella-Syndrom ist eine Erkrankung der Fingernägel und der Knochen. Der Erbgang ist autosomal-dominant und es kommt zu Nagelveränderungen unterschiedlicher Ausprägung vom Daumen bis zum Kleinfinger abnehmend. Charakteristisch sind eine dreieckige Lunula und das Fehlen der dorsalen Fingerfalte über der Endphalanx. Die ossäre Beteiligung beinhaltet Aplasie oder Hypoplasie der Patella und Exostosen der Crista iliaca. Von Bedeutung sind oft auftretende schwere Nephropathien, welche bis zum Nierenversagen führen können, sowie Glaukome – daher sind diesbezüglich regelmäßige Kontrollen dringend notwendig. Eine weitere autosomal-dominant vererbte Erkrankung (Mutationen der Keratin-Gene) ist die Pachyonychia congenita. Hier kommt es bereits ab dem ersten Lebensjahr zu einer progressiven Nagelverdickung mit subungualen Keratosen. Weiters entstehen palmoplantare und orale Keratosen. Die Therapie beschränkt sich auf symptomatische Maßnahmen. Unterschiedliche Nagelveränderungen können auf Genodermatosen hinweisen; das betrifft unter anderem Incontinentia pigmenti, Acrodermatitis enteropathica, tuberöse Sklerose oder die Epidermolysis-bullosa-Gruppe.
Infektionen
Zu den häufigsten Infektionen zählen die Verrucae vulgares, welche an allen Körperregionen einzeln oder beetartig auftreten können. Diese meist hautfarbenen, zum Teil hyperkeratotischen Papeln sind meist symptomlos, können aber auch Schmerzen bereiten.Oft stellen sie ein kosmetisches Problem dar. An sich sind Viruswarzen eine selbstlimitierende Erkrankung, sodass eine Therapieindikation eher eng gestellt werden sollte. Dafür stehen verschiedene Möglichkeiten zur Verfügung, wie unter anderem Warzentinkturen, Kryotherapie, Imiquimod, Farbstofflasertherapie, Excochleation oder Kauterisation. Obsolet ist auf jeden Fall die Exzision.
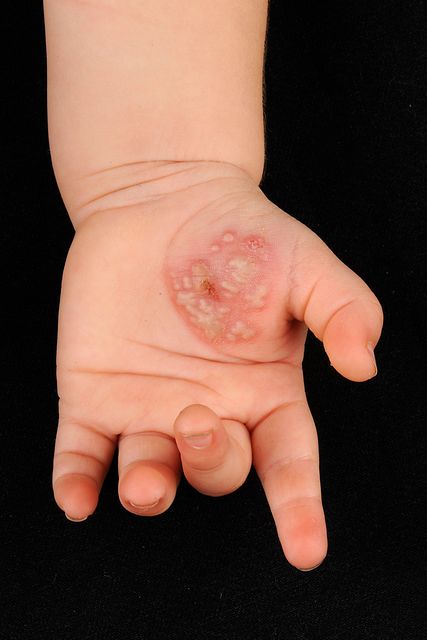
Abb. 2: Herpes-simplex-Infektion
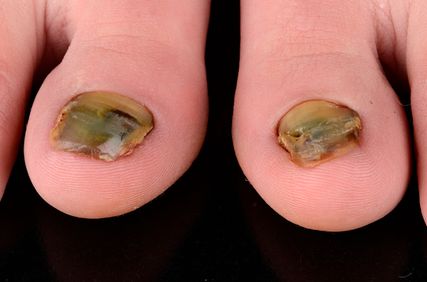
Abb. 3: Onychomykose
Bei Kleinkindern und auch Jugendlichen kann es immer wieder einmal zu einer Herpes-simplex-Infektion kommen; meist handelt es sich um eine Inokulation (Abb. 2). Es finden sich gruppierte Bläschen auf gerötetem Grund, welche rasch gelblich eintrüben. Die Therapie besteht in antiseptischen Umschlägen und austrocknender lokaler Behandlung.
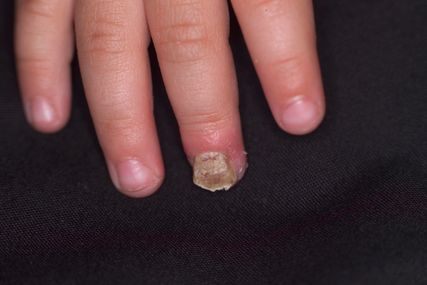
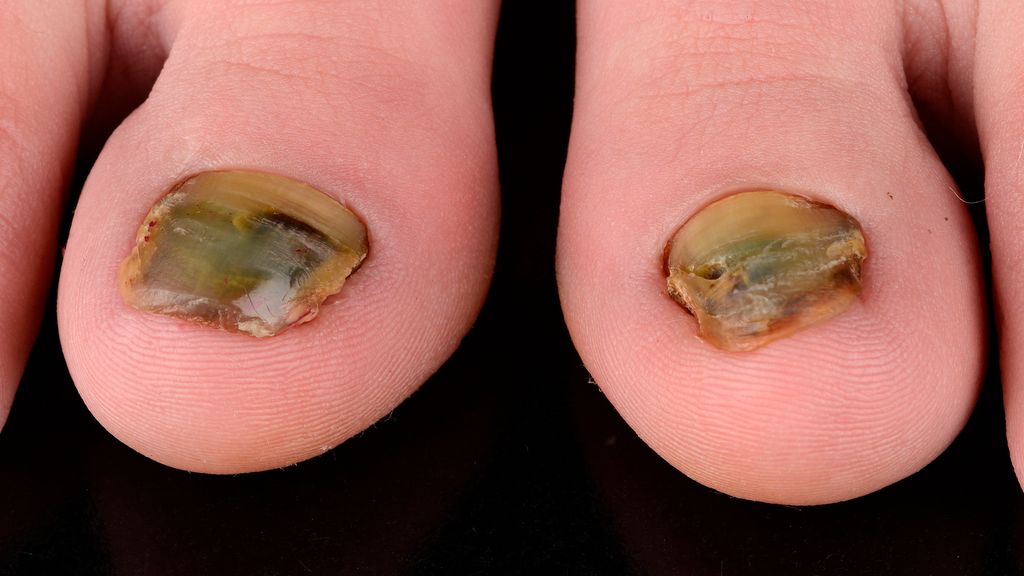
Eine immer häufiger auftretende Erkrankung stellt der Pilzbefall der Finger- und/oder Zehennägel dar –die Onychomykose, meist verursacht durch Trichophyton rubrum (Abb. 3). Die Diagnose wird mittels Nativ-, PCR- und/oder Kulturbefund gestellt. Eine keratolytische Lokaltherapie kombiniert mit antimykotischem Nagellack ist ausreichend, solange weniger als 50% der Nagelplatte befallen sind. Ansonsten ist eine systemische Therapie indiziert. Die Therapie mit Terbinafin oder Itraconazol gewichtsadaptiert sollte bei Fingernagelbefall mindestens 6 Wochen, bei Zehennagelbefall mindestens 12 Wochen betragen; trotz dieser Empfehlungen muss öfters individuell entschieden werden.
Die Paronychie ist eine Entzündung des Nagelwalles. Diese kann bakteriell bedingt sein, aber auch durch Candida albicans verursacht werden. Meist reicht eine dementsprechende antiseptische/antibakterielle oder antimykotische Lokaltherapie aus. Eine systemische Antibiose sollte nur sehr gezielt eingesetzt werden.
Entzündliche Dermatosen
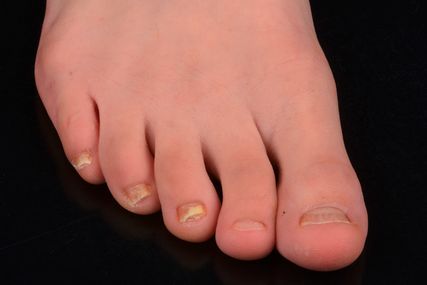
Abb. 4: Trachyonychie
Chronisch-entzündliche Dermatosen wie beispielsweise die Psoriasis vulgaris, der Lichen planus oder die atopische Dermatitis können in bis zu 90% auch die Nägel in verschiedenster Weise befallen. Als Beispiel wird hier die Trachyonychie angeführt (Abb. 4). Es kommt zu einer Aufrauung der Nageloberfläche sowie durch die Entzündung zu einer Störung des Nagelwachstums. In 35% tritt sie idiopathisch auf und kann alle Nägel betreffen (Twenty-Nail-Dystrophie). Oft findet man diese Veränderung bei der atopischen Dermatitis, der Psoriasis vulgaris, dem Lichen planus, der Alopecia areata oder bei Ichthyosen. Als weitere Nagelmanifestationen bei diesen Erkrankungen können Tüpfelnägel (Pitting Nails) oder Onycholysen auftreten. Daher sollte bei solchen Nagelveränderungen immer das gesamte Integument inspiziert werden. Die Therapie richtet sich einerseits nach der zugrundeliegenden Erkrankung, andererseits können gute Therapieerfolge bei der Trachyonychie erzielt werden, indem 6 Wochen lang topische Glukokortikoide am proximalen Nagelwall einmassiert werden.
Dyschromien und Tumoren
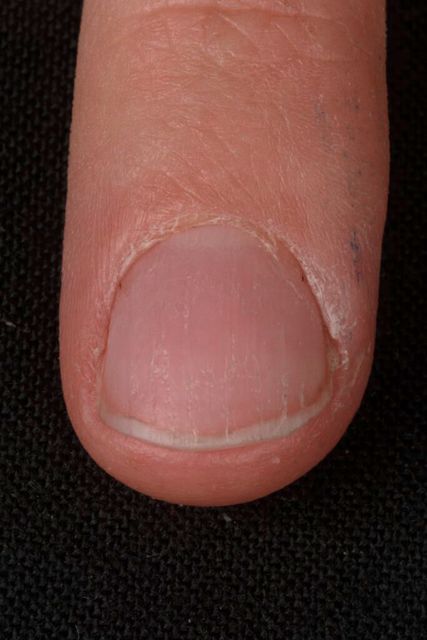
Abb. 5: Onychodystrophie
Farbveränderungen der Nägel können immer wieder irritierend sein – das Spektrum umfasst Weiß, Gelb, Blau, Grün, Rot oder Rotviolett, Schwarz oder Braun. Die Ursachen sind vielfältig: hereditär, Traumafolgen, Systemerkrankungen, Infektionen, Medikamente oder subunguale Tumoren (wie subunguale Exostosen, Granuloma pyogenicum, Glomustumor oder melanozytäre Nävi). Bei schwarzer oder brauner Verfärbung – ausgehend vom Nagelbett – ist an einen kongenitalen Nävuszellnävus, eine Melanonychia striata oder ein Melanom zu denken, wobei Letzteres im Kindesalter nur in Einzelfällen in der Literatur beschrieben ist. Differenzialdiagnostisch ist bei dunkler Verfärbung auch an ein subunguales Hämatom zu denken, welches auflichtmikroskopisch einfach zu diagnostizieren ist.
Eine therapeutische Herausforderung stellt die Onychodystrophie dar (Abb. 5). Sie kann nach chronischer Irritation oder posttraumatisch, aber auch idiopathisch auftreten. Man kann leider nur mit symptomatischer Therapie – z.B. keratolytisch, Mani-/Pediküre – eine Verbesserung des klinischen Bildes erzielen.
Fibromatosen
An den Fingern können auch immer wieder umschriebene Fibromatosen auftreten, die alle an sich benigne sind. An den Fingerknöcheln auftretende Verdickungen sieht man als sogenannte „knuckle pads“ oder eine Verdickung der Finger im Sinne einer Pachydermodaktylie (benigne digitale umschriebene Fibromatose). An sich verursachen diese Veränderungen keine Beschwerden, sondern werden als störend und „unschön“ empfunden. Bei Therapiewunsch kann man an intraläsionelle Steroidinjektionen denken oder eine chirurgische Intervention überlegen.
Zusammenfassung
Finger- und Nagelerkrankungen im Kindesalter treten immer wieder auf, häufig oder selten. Oft lohnt es sich, eine abwartende Haltung einzunehmen, denn es stellt sich immer wieder die Frage: Muss ALLES behandelt werden? Auf jeden Fall sind in vielen Fällen Therapiemöglichkeiten vorhanden bzw. sollte/muss auch behandelt werden (z.B. Infektionen, Tumoren).
Nicht zu vernachlässigen ist die Tatsache, dass Nagelveränderungen Hinweise auf Genodermatosen, Syndrome, Systemerkrankungen inkl. Dermatosen darstellen können. Aus diesem Grund sollte bei der Erstvorstellung immer eine Ganzkörperuntersuchung erfolgen und eine ausführliche Anamnese durchgeführt werden, damit auch eine weitere Abklärung und eventuell notwendige Verlaufskontrollen oder Therapien eingeleitet werden können.
Literatur:
● Höger P: Kinderdermatologie – Differenzialdiagnostik und Therapie bei Kindern und Jugendlichen.4. Auflage. Thieme (Stuttgart), 2021 ● Gresset-Kaliebe K et al.: Differenzialdiagnose häufiger Nagelveränderungen im Kindesalter. Hautarzt 2021; 72(3): 225-31 ● Balakirski G, Löser CR: Häufige Nagelerkrankungen im Kindes- und Jugendalter: Erkennen, Beraten, Behandeln. Dermatologie (Heidelb) 2023; 74(3): 199-212 ● Richert B, André J: Nail disorders in children: diagnosis and management. Am J Clin Dermatol 2011; 12(2): 101-12 ● Smith RJ, Rubin AI: Pediatric nail disorders: a review. Curr Opin Pediatr 2020; 32(4): 506-15 ● Bellet JS: Pediatric nail disorders. Dermatol Clin 2021; 39(2): 231-43 ● Vestergaard-Jensen S et al.: Systematic review of the prevalence of onychomycosis in children. Pediatr Dermatol 2022; 39(6): 855-65 ● Dallos T et al.: Pachydermodactyly: a review. Curr Rheumatol Rep 2014; 16(9): 442 ● Shah KN, Rubin AI: Nail disorders as signs of pediatric systemic disease. Curr Probl Pediatr Adolesc Health Care 2012; 42(8): 204-11 ● Nenoff P et al.: Kapitel 3.19 Onychomykose im Kindesalter. In: Nenoff P et al.: S1-Leitlinie Onychomykose (AWMF-Register-Nr. 013-003). Verfügbar unter https://www.awmf.org/leitlinien/detail/ll/013-003.html
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Juveniles Polymyositis/Sklerodermie-Overlap-Syndrom
Die Komplexität von Kollagenosen und Autoimmunerkrankungen stellt oft eine diagnostische und therapeutische Herausforderung dar, da viele Patient:innen nicht nur einer einzigen Entität ...
Funktionalisierung bakterieller Nanocellulose
Chronische Wunden unterschiedlicher Ätiologie, etwa bei arterieller und venöser Insuffizienz oder Diabetes mellitus, prägen die tägliche Wundversorgung.Neben chronischen Wunden verlangen ...