Der Behandlungspfad beim Lymphödem
Autor:
Prim. Dr. Christian Ure
Facharzt für Innere Medizin und Angiologie
LKH Wolfsberg
E-Mail: christian.ure@kabeg.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das Lymphödem kann einerseits im Frühstadium als einfaches unspektakuläres, andererseits aber im Spätstadium als kompliziertes Krankheitsbild in Erscheinung treten. Es darf daher auch im Frühstadium nicht unterschätzt werden. Nach früher Diagnose ist die Therapie immer effektiv und kann Spätschäden verhindern. In den letzten Jahren haben sich die Möglichkeiten dafür von Präventivmaßnahmen über die konservative Therapie bis zur Supermikrochirurgie entwickelt.
Keypoints
-
Die frühzeitige Diagnose und konsequente Therapie mittels komplexer physikalischer Entstauungstherapie können das Fortschreiten der Erkrankung in ein höheres Stadium verhindern.
-
Diese Therapie sollte bei bestimmten Komorbiditäten unter stationärer Observanz erfolgen.
-
Eine chirurgische Therapieoption muss immer im Einzelfall geprüft werden.
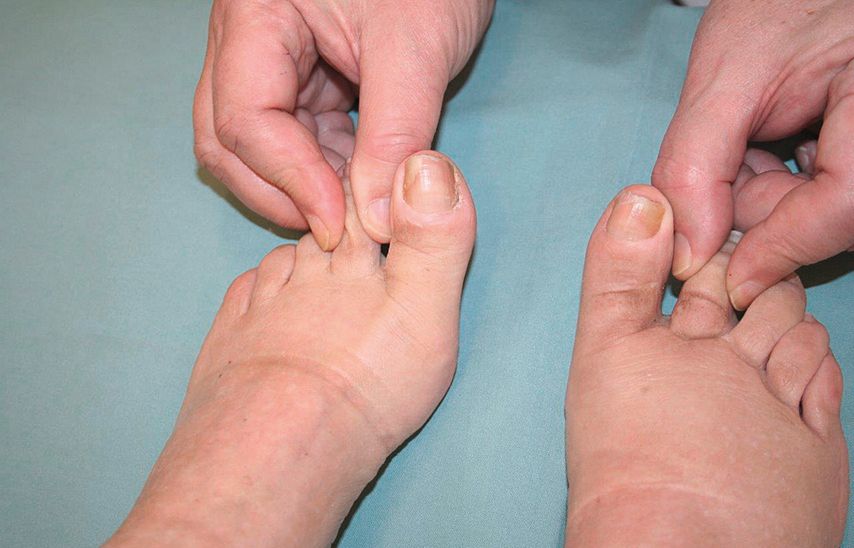
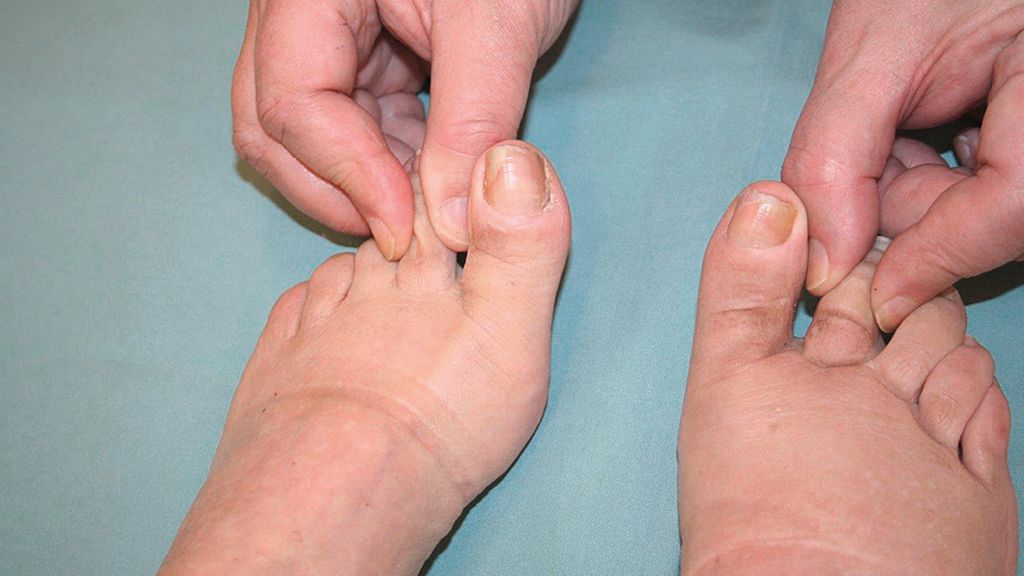
Das Lymphödem ist eine eigenständige chronische Erkrankung als Folge einer primären oder sekundären Schädigung des Lymphdrainagesystems (Lymphkapillaren/Sinus, Lymphkollektoren, Lymphknoten, Lymphstämme) mit konsekutiver Zunahme der interstitiellen Gewebsflüssigkeit. Im weiteren Verlauf kommt es zur Alteration des Interstitiums mit interstitieller Zellzunahme sowie Vermehrung extrazellulärer Matrix-Substanzen und Bindegewebsfasern – ein typisches diagnostisches Kriterium ist das Kaposi-Stemmer-Zeichen (Abb. 1). Somit ist das Lymphödem nicht zu verwechseln mit dem Ödem, einem Symptom verschiedener Erkrankungen. Das klinische Bild des Lymphödems kann durch zahlreiche weitere Erkrankungen modifiziert werden, die die Permeabilität der Blutkapillaren erhöhen oder das Bindegewebe dadurch zusätzlich alterieren. Die Formen der lymphovaskulären und lymphonodulären Erkrankungen finden sich in Tabelle 1. Diagnostische Maßnahmen bei Lymphödemen dienen zum einen für den Nachweis der Schädigung des Lymphdrainagesystems, zum anderen für die Erfassung von ödemaggravierenden Komorbiditäten.
Abb. 1: Das Kaposi-Stemmer-Zeichen ist positiv, wenn die Haut der Zehen nicht abgehoben werden kann
Stadiengerechte Therapie des Lymphödems als Voraussetzung für den Therapieerfolg
Die Therapiemaßnahmen umfassen in erster Linie die konservative komplexe physikalische Entstauungstherapie (KPE), im Einzelfall auch die mikrochirurgische Rekonstruktion der Lymphgefäße, lymphovenöse Anastomosen (LVA) sowie die autologe Lymphknotentransplantation. Mit einer adäquaten Vorgehensweise, eventuell auch mit der Kombination verschiedener therapeutischer Mittel, kann eine Symptomfreiheit (ödemfreier Zustand trotz eingeschränkter Transportkapazität) oder mindestens die Vermeidung der Progression und der Komplikationen des Lymphödems erreicht werden. Die Stadien des Lymphödems werden wie folgt eingeteilt:
Stadium 0: keine Schwellung (aber pathologische Funktionslymphszintigrafie)
Stadium I: Ödem von weicher Konsistenz, Hochlagern reduziert die Schwellung (spontan reversibel)
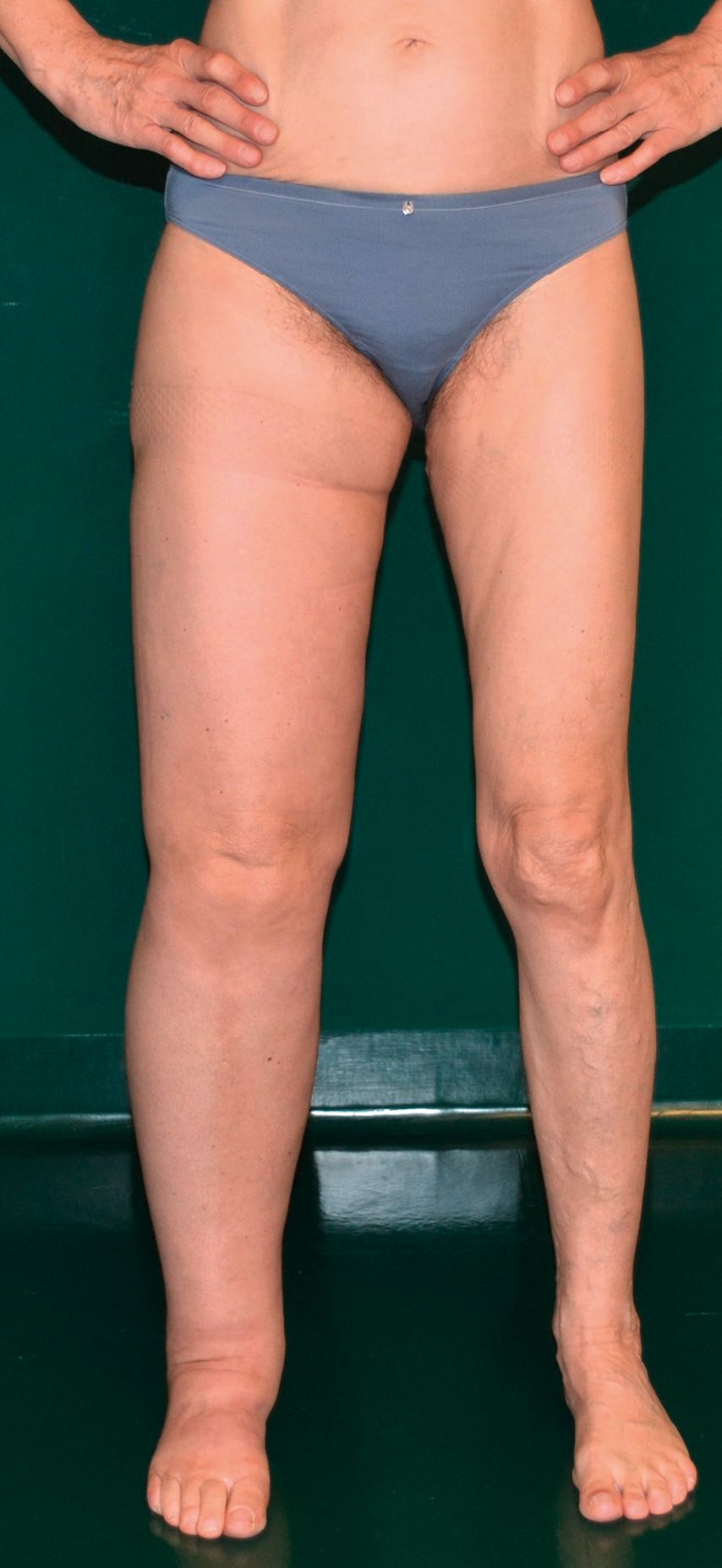
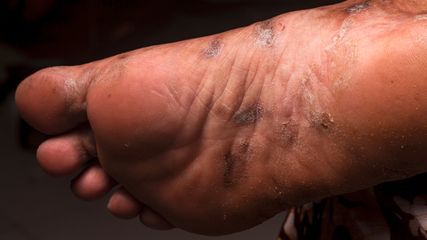
Stadium II: Ödem mit sekundären Gewebeveränderungen, Hochlagern ohne Wirkung (spontan irreversibel) (Abb. 2)
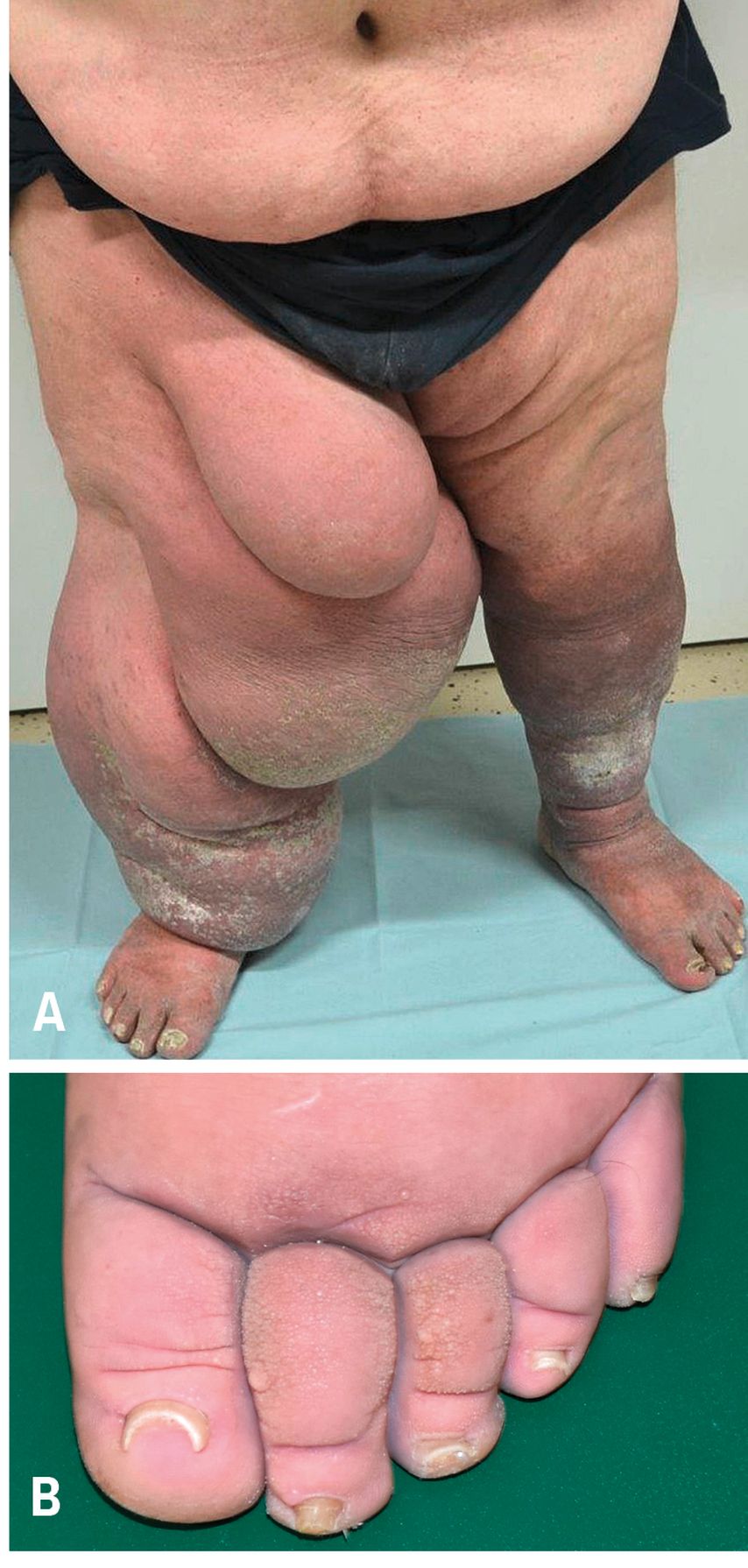
Stadium III: deformierendes Stadium mit harter Schwellung, häufig lobuläre Form mit typischen warzenartigen Hautveränderungen, sog. Papillomatosis cutis lymphostatica (Abb. 3)
Das Ziel der Therapie der Lymphödeme ist es, die Krankheit im Idealfall in das Latenzstadium oder zumindest in ein niedrigeres Stadium zurückzuführen. Die Therapiemaßnahmen bezwecken eine Verbesserung des Lymphabflusses, die Erweichung fibrosklerotischer Gewebsveränderungen, eine Reduktion der Bindegewebsvermehrung sowie die Aufhebung oder Verbesserung der Funktionsdefizite der Gliedmaßen, um die Wirksamkeit der Muskel- und Gelenkspumpe zu erhöhen.
Komplexe physikalische Entstauungstherapie (KPE)
Der Goldstandard der Lymphödembehandlung ist die KPE, bestehend aus den 5 Säulen Hautpflege/Hautsanierung, manuelle Lymphdrainage, spezielle Kompressionsbandagierung/Kompressionsstrümpfe, entstauende Bewegungstherapie und Schulung in Selbstbehandlung.
Die KPE ist eine 2-Phasen-Therapie. Die Phase I der KPE (,,Entstauungsphase“) bezweckt die Mobilisierung der gestauten eiweißreichen Ödemflüssigkeit mit Ödemreduktion und Fibroselockerung. Die anschließende Phase II der KPE ist die „Erhaltungs- und Optimierungsphase“, in der der Maßstrumpf getragen wird und die erlernten Entstauungsübungen und ambulanten Therapien weitergeführt werden.
Modifizierung der KPE
Liegt das Lymphödem in Kombination mit anderen Erkrankungen vor, so ist häufig eine Modifizierung der einzelnen physikalischen Maßnahmen erforderlich, unter Umständen auch unter stationärer Überwachung. Die wichtigsten Erkrankungen, bei denen die Anwendung auf den Zustand des Patienten individuell abgestimmt werden muss, sind:
-
arterielle Hypertonie, koronare Herzerkrankung und/oder Herzinsuffizienz;
-
Diabetes mellitus, insbesondere in Kombination mit diabetischer Neuropathie und Mikro- und Makroangiopathie;
-
chronisch-venöse Insuffizienz ab Stadium CEAP C3 (Ödem, Dermatoliposklerose, Ulcus cruris);
-
maligne Erkrankungen (bei Krebsrezidiven als palliative Maßnahme).
Kontraindikationen
Die wichtigsten Kontraindikationen der KPE sind das akute Erysipel, die akute Thrombophlebitis/Phlebothrombose, die dekompensierte Herzinsuffizienz und die hochgradige arterielle Verschlusskrankheit (art. Verschlussdruck <60mmHg).
Erweiterte Therapiemaßnahmen
Additive Physiotherapie
Je nach klinischem Befund können zusätzliche Maßnahmen der physikalischen Medizin, z.B. zur Verbesserung der Gelenksmobilität, der Muskelpumpaktivität usw., erforderlich sein.
Apparative intermittierende Kompression (AIK, IPK)
Die intermittierende pneumatische Kompression sollte nur zusätzlich zur KPE und wegen der potenziellen zentralen Ödematisierung unter ärztlicher Überwachung eingesetzt werden. Diese additive apparative Therapie kann beispielsweise bei immobilisierten Patienten sinnvoll sein.
Chirurgische Maßnahmen
Bei einer lokalen Lymphbahnunterbrechung kommt unter bestimmten Voraussetzungen eine operative Maßnahme in Betracht. Dafür stehen zum Beispiel die mikrochirurgische Rekonstruktion der Lymphgefäße durch autologe Lymphgefäßtransplantation, die mikrochirurgische lymphovenöse Anastomosierung oder der vaskularisierte Lymphknotentransfer zur Verfügung. Die jeweilige OP-Möglichkeit muss immer im Einzelfall geprüft werden.
Hinsichtlich einer Reduktionsplastik kommen Hautresektionen nach erfolgter KPE in Betracht, wenn überschüssiges Gewebe und leere Hautsäcke abgetragen werden sollen, um eine vernünftige Kompressionsversorgung zu ermöglichen.
Medikamentöse Therapie
Eine medikamentöse Therapie des Lymphödems existiert nicht. Zwei Medikamentengruppen sind in diesem Zusammenhang dennoch hervorzuheben, Diuretika und Antibiotika. Diuretika sind zur regelmäßigen Behandlung bei Lymphödemen nicht indiziert. Wenn allerdings das Lymphödem mit einer Begleiterkrankung kombiniert ist, die eine Behandlung mit Diuretika erforderlich macht, so müssen diese eingesetzt werden. Bei malignen Lymphödemen kann die Verabreichung unter Umständen ebenfalls erforderlich sein.
Antibiotika kommen bei akutem Erysipel in therapeutischer Dosierung oder niedrig dosiert als Antibiotikaprophylaxe bei rezidivierendem Erysipel zum Einsatz.
Weitere Details zu Diagnose und Therapie von Lymphödemen sind in der derzeit aktualisierten S2k-Leitlinie der AWMF im Internet abrufbar (unter www.awmf.org/leitlinien/detail/ll/058-001.html ). Hier finden sich auch die umfangreichen Literaturhinweise.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Exzision nur bei Melanomverdacht – nicht prophylaktisch?
Wenn sich dysplastische Nävi nicht einfach klassifizieren lassen, kann dies nicht nur bei Betroffenen Besorgnis auslösen, sondern ebenso bei Ärztinnen und Ärzten. In einer Pro-Contra- ...
Update atopische Dermatitis
Die Forschung zur atopischen Dermatitis läuft weiterhin auf Hochtouren. So wurde im vergangenen Jahr wieder eine Vielzahl an Studien zu verschiedenen Aspekten der chronisch-entzündlichen ...
Skin of Color im Praxisalltag
Viele klassische Blickdiagnosen in der Dermatologie präsentieren sich bei unterschiedlichen Hautfarben mit teils variablem Erscheinungsbild, eine Herausforderung für den Kliniker. Die ...