Unterschätzte Schmerzen bei neuromotorischen Erkrankungen
Autor:
Prof. h.c. Dr. Walter Michael Strobl, MBA
Universitätsklinik für Orthopädie und Traumatologie, Salzburg
Department Gesundheitswissenschaften, Medizin und Forschung, Donau-Universität Krems
MOTIO Fortbildungsinstitut für Kinder- und Neuroorthopädie, Wien
E-Mail: walter.strobl@motio.org
Verursachen bei chronischen peripher und zentral bedingten Bewegungsstörungen und neuromuskulären Erkrankungen nur strukturelle Muskel-Skelett-Veränderungen Schmerzen? Oder bereits die veränderte Bewegungsfunktion? Zahlreiche rezente Studien zeigen, dass Schmerzen bereits in frühen Stadien auftreten und systematisch unterschätzt werden.
Keypoints
-
Alle angeborenen und erworbenen Schädigungen und Erkrankungen des Gehirns, des Rückenmarks, der Nerven und Muskeln verursachen –je nach Dauer der Störung –reversible und/oder irreversible Veränderungen der Bewegungsfunktion und der Makro- sowie Mikrostrukturen der Bewegungsorgane, die biomechanischen Gesetzmäßigkeiten folgen.
-
Diese sekundären Muskel-Skelett-Veränderungen führen sehr häufig bereits in Frühstadien der neuromotorischen Grunderkrankungen zu unterschätzten Schmerzen, Immobilität, mangelnder sozialer Teilhabe und damit zu einer massiven Einschränkung der Lebensqualität.
-
Den wichtigsten Stellenwert in der Frühdiagnostik bilden das rechtzeitige Erkennen von Kräfteungleichgewichten an Gelenken, von veränderten Hebelarmen der Muskulatur, von chronischen Schmerzen als Zeichen einer reaktiven Überlastung und von beginnenden Bewegungseinschränkungen.
-
Je früher Prävention und Behandlung dieser neuroorthopädischen Probleme durch Screeningprogramme bei chronischen neuromotorischen Erkrankungen in jeder Altersgruppe beginnen, umso erfolgreicher können Fehlentwicklungen sowie irreversible sekundäre Schäden, strukturelle Veränderungen, Fehlstellungen, Kontrakturen, (Sub-)Luxationen, Funktionsverlust, Immobilität und Behinderungen vermieden werden.
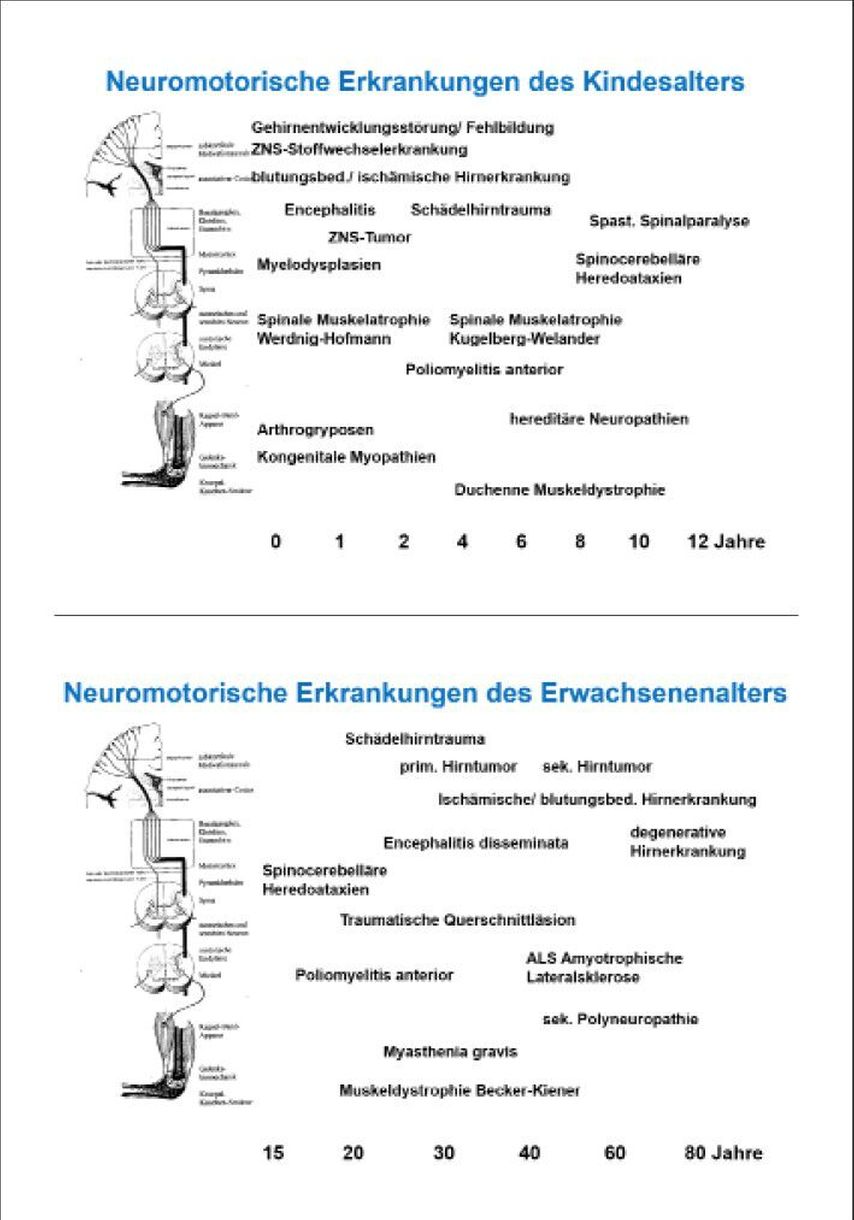
Abb. 1: Erkrankungen, die im Kindes- und Erwachsenenalter zu charakteristischen neuroorthopädisch relevanten Muskel-Skelett-Veränderungen führen
Bis vor kurzer Zeit wurde davon ausgegangen, dass bei Patienten mit neuromotorischen Bewegungsstörungen aufgrund von chronischen Schäden bzw. Erkrankungen der Nerven und Muskeln vor allem die eingeschränkte Funktion, Spastik oder schlaffe Lähmung zur Beeinträchtigung der Lebensqualität sowie der sozialen Aktivitäten führen. Das Auftreten von Schmerzen wurde meist mit der Entwicklung von strukturellen Muskel-Skelett-Veränderungen in Zusammenhang gebracht und vor allem bei fortgeschrittenen Krankheitsstadien beschrieben.
Bereits in den vergangenen zwei Jahrzehnten wurde das Hauptaugenmerk zunehmend auf neuroinflammatorische Veränderungen, chronische Überlastung und Ermüdbarkeit der Muskulatur gelegt. Entsprechende muskuloskelettale Schmerzen konnten als die Ursache für die Einschränkung der Lebensqualität und den Mangel an sozialer Teilhabe identifiziert werden. Und nun gerieten auch frühe Stadien ohne strukturelle Veränderungen allmählich in den Fokus der Untersuchungen. Bei allen chronischen zerebralen Bewegungsstörungen und neuromuskulären Erkrankungen scheinen entzündliche Prozesse ätiologisch eine Rolle zu spielen.
Dass Patienten mit neuromotorischen Erkrankungen bereits ab der Frührehabilitation und Kinder ab dem Kleinkindalter regelmäßig unter muskuloskelettalen Schmerzen leiden, wurde erst in einigen rezenten Studien der vergangenen zwei Jahre publiziert. Die chronischen Schmerzen treten in jeder Altersgruppe auf und beeinträchtigen den Rehabilitationsprozess, die Teilhabe sowie die Lebensqualität und bei Kindern die sensomotorische Entwicklung. Sowohl von Behandlern als auch von Betreuern der Patienten werden diese, teils intensiven, Schmerzzustände systematisch unterschätzt. Im Kindesalter kommt die aktuell im „Journal of Pediatric Rehabilitation Medicine“ publizierte Multicenterstudie mit einer Metaanalyse „Spasticity-related pain in children/adolescents with cerebral palsy“ zu ähnlichen Ergebnissen (Heinen et al. 2022).
Sämtliche Studienergebnisse scheinen jahrzehntelange Beobachtungen in neuroorthopädischen Sprechstunden zu bestätigen. Daher wurde versucht, die konkrete Pathophysiologie zu ergründen, die bei chronischen neuromotorischen Erkrankungen zu schmerzhaften Muskel-Skelett-Veränderungen führt. Veränderungen der Sensorik und Motorik sowie der Haltung und Bewegung können bei allen angeborenen und erworbenen Erkrankungen des Gehirns, des Rückenmarks, der Nerven und Muskeln beobachtet werden. Je nach Dauer der Störung entwickeln sich zunächst reversible und/oder zunehmend irreversible Veränderungen der Bewegungsfunktion und Form der Bewegungsorgane, die biomechanischen Gesetzmäßigkeiten folgen. Diese Muskel-Skelett-Veränderungen führen sehr häufig zu unterschätzten Schmerzen, Immobilität, mangelnder sozialer Teilhabe und damit zu einer massiven Einschränkung der Lebensqualität. Die Kenntnis der Gesetzmäßigkeiten ihrer Entwicklung und detailliertes Wissen zur funktionellen Anatomie sind eine wichtige Basis zur erfolgreichen Vorbeugung und Behandlung.
In diesem Beitrag gehen wir der Frage nach, wie Schmerzen und inzipiente Muskel-Skelett-Veränderungen bei neuromotorischen Erkrankungen rechtzeitig erkannt und behandelt werden können.
Chronische neuromotorische Erkrankungen führen zu irreversiblen Sekundärschäden des Bewegungssystems
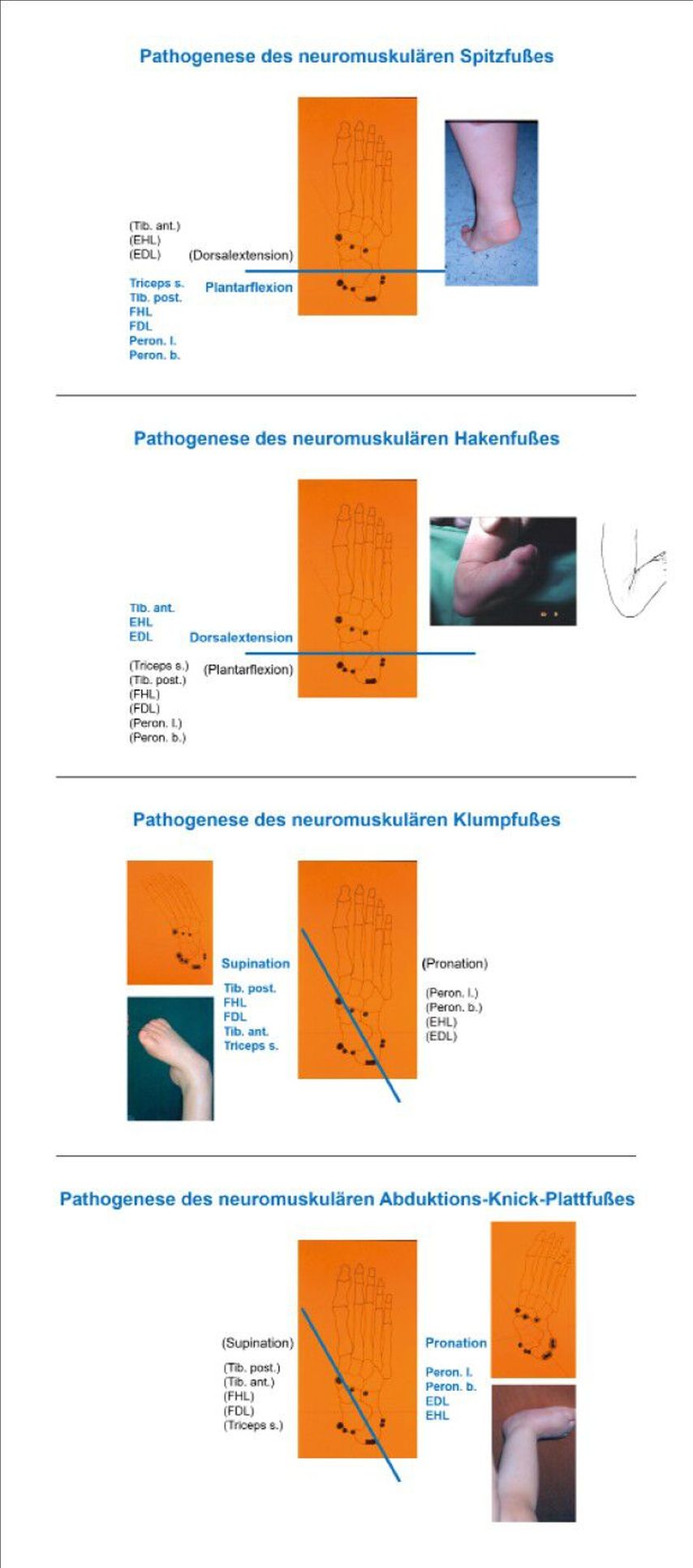
Abb. 2: Störungen des Kräftegleichgewichts und Hebelarmveränderungen verursachen charakteristische Fehlstellungen – Beispiel Fuß
Alle angeborenen Schäden und erworbenen chronisch verlaufenden Erkrankungen des Gehirns, Rückenmarks, der Nerven und Muskeln führen zu Veränderungen der Körperhaltung und Bewegung (Abb.1).
Je nach Schwere der neuromotorischen Grunderkrankungen entwickeln sich Störungen der Sensorik und/oder Motorik, die als Koordinationsstörung, Muskelschwäche und teilweise oder komplette Lähmungen in Erscheinung treten.
Komplette Ausfälle zentraler und peripherer Nerven sowie von Muskeln verursachen komplette Lähmungen. Diese Plegien sind selten.
Teilweise Ausfälle zentraler und peripherer Nerven sowie von Muskeln verursachen Störungen des Kräftegleichgewichtes an Gelenken zwischen Agonisten und Antagonisten. Diese Paresen sind häufig (Strobl 2021).
Je nach Dauer der neuromotorischen Grunderkrankungen entwickeln sich in weiterer Folge reversible und/oder irreversible Veränderungen der Bewegungsfunktion und der Form der Bewegungsorgane. Diese Funktions- und Formveränderungen des Bewegungssystems bei Nerven- und Muskelerkrankungen können als neuroorthopädische Krankheitsbilder diagnostiziert werden. Ihr Auftreten und ihre weitere Entwicklung folgen klar definierbaren Gesetzmäßigkeiten.
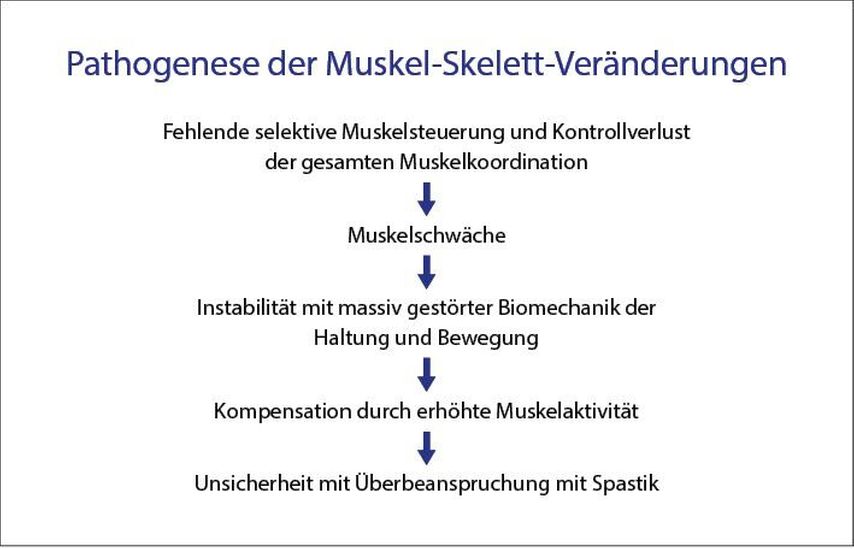
Neuroorthopädische Krankheitsbilder sind Fehlhaltungen und Fehlstellungen infolge eines Kräfteungleichgewichts an Gelenken, kompensatorischer Muskelhartspann oder Muskelüberaktivität, oft als „Spastik“ eingeschätzt, Abnahme der Kontraktilität durch strukturelle Veränderung des Skelettmuskels, Kontrakturen von Gelenkkapseln, Instabilität und Luxationen von Gelenken, Fehlbelastungen und Verformungen von Gelenkknorpel und Skelettabschnitten. All diese neuroorthopädischen Krankheitsbilder führen in den meisten Fällen zu allmählich zunehmenden Überlastungssyndromen, chronischen Schmerzen, Immobilität, mangelnder sozialer Teilhabe und damit zu einer massiven Einschränkung der Lebensqualität.
Muskel-Skelett-Veränderungen folgen biomechanischen Gesetzmäßigkeiten
Zwischen den Bestandteilen des Bewegungssystems bestehen komplexe Autoregulationsmechanismen, die die Entwicklung von irreversiblen Muskel-Skelett-Deformitäten im Sinne eines Circulus vitiosus verstärken können.
Unterschiedliche neuromotorische Erkrankungen mit einem ähnlichen Lähmungsmuster führen zu ähnlichen Störungen des Bewegungssystems. Bei Patienten mit derselben neuromotorischen Erkrankung und unterschiedlichem Lähmungsmuster finden sich unterschiedliche Veränderungen der Bewegungsorgane.
Die Abbildung 2 soll die Entstehung von Fehlstellungen und Muskel-Skelett-Veränderungen aufgrund der lähmungsbedingten Störung des Kräftegleichgewichtes veranschaulichen. Am Beispiel der an der Gelenkachse des oberen (links) und unteren (rechts) Sprunggelenkes pathologisch-asymmetrisch wirkenden Muskelkräfte kann die logische Entwicklung der typischen neuromuskulären Fußfehlstellungen Spitzfuß, Hackenfuß, Klumpfuß und Knickplattfuß nachvollzogen werden.
Muskeln, die nahe an der Gelenkachse ansetzen, können dabei ihre physiologische Funktion und ihren Hebelarm verändern. Beispielsweise wird bei einem beginnenden neuromuskulären Klumpfuß der M. tibialis anterior von einem Fußheber zu einem Supinator. Diese Funktionsänderung beginnt zunächst unbemerkt und nimmt im Laufe der Zeit exponentiell zu, sodass ein sehr geringes Kräfteungleichgewicht sehr rasch zu einer schweren irreversiblen Fehlstellung führen kann.
Die gleiche Funktionsänderung vollzieht der Wadenmuskel beim neuromuskulären Knickplattfuß, indem er von einem Plantarflektor zu einem Pronator des Fußes wird.
Wie an den Sprunggelenken beispielhaft erklärt, finden sich bei neuromotorischen Erkrankungen veränderte Kräfteverhältnisse an zahlreichen anderen Gelenken des Körpers: Wirbelsäule, Schulter-, Ellbogen-, Hand-, Finger-, Hüft- und Kniegelenken (Abb.3). Dies führt zu den häufigen neuroorthopädischen Krankheitsbildern Wirbelsäuleninstabilität, wie Skoliose, Hyperkyphose und Hyperlordose, Hüftinstabilität mit Subluxation und Luxation, Gangstörungen, wie Zehenballengang, Innenrotationsgang, Kauergang und Stiff-Knee Gait.
All diese Funktions- und Formveränderungen können auf charakteristische Änderungen der funktionellen Anatomie von Muskeln bzw. Muskelgruppen und deren Hebelarmen zurückgeführt werden.
Abb. 3: Sensomotorischer Kontrollverlust führt zu Muskelschwäche und Gelenkinstabilitäten, die eine erhöhte Muskelaktivität autoregulativ zu kompensieren versucht
Neuroorthopädische Frühdiagnostik und Frühbehandlung können Sekundärschäden vermeiden
Die Entwicklung dieser Muskel-Skelett-Veränderungen ist abhängig von:
der Schädigung des neuromotorischen Systems
-
Lokalisation: zerebral, spinal, peripherer Nerv, Muskel
-
Ausmaß: Schwäche, Parese, Plegie
-
Dauer: reversibel, irreversibel
der Prävention und Behandlung:
-
Dehnung: Kontraktilität, Verkürzung
-
Bewegungstherapie: Mobilität, Kontraktur
-
Stabilisierung: Vertikalisation, Dekompensation
Lagerung: Druckverteilung, Verformung durch Schwerkraft
Die beschriebenen Funktionsveränderungen entwickeln sich, wie oben beschrieben, zu Beginn schleichend und sind zunächst kaum merklich progredient. Erst mit zunehmender Veränderung von Hebelarmen der betroffenen Muskulatur entwickeln sich dann immer schneller Fehlstellungen. Durch exponentielle Zunahme kann der Eindruck einer „plötzlichen“ Fehlstellung auftreten.
Ziel der Frühdiagnostik und Frühbehandlung ist es daher, abgeschwächte Muskelkraft und Kräfteungleichgewichte sowie veränderte Hebelarme einzelner Muskeln oder Muskelgruppen bereits in einem Frühstadium zu erkennen (Abb.3). Konservative Maßnahmen zur Verbesserung der Kraft, wie therapeutisches Training, oder der Hebelarme, wie Orthesen, können ebenso wie operative Maßnahmen effektiv gegenwirken. Muskelverkürzungen verbessern die Kraft; Sehnentransfers und gelenkstabilisierende Operationen können die korrekten Hebelarme wiederherstellen.
Damit sind die Normalisierung der funktionellen anatomischen Verhältnisse und eine bessere Bewegungsfunktion erreichbar. In der Folge reduziert sich eine kompensatorische Muskelüberaktivität, „Spastik“ und Schmerz werden vermindert. Darüber hinaus kann eine verbesserte Vaskularisierung der Gewebe beobachtet werden, die ebenso zur Schmerzreduktion beiträgt. Als Langzeitfolge bleiben die Kontraktilität und mikroanatomische Struktur der Muskulatur und der Gelenke erhalten. Progrediente Atrophie und Formveränderungen sowie Sekundärschäden können reduziert werden.
Frühestmögliche Interventionen mit dem Ziel einer (Wieder-)Herstellung des Muskelkraftgleichgewichtes zwischen Agonisten und Antagonisten verhindern die Entwicklung von Fehlhaltungen und Fehlstellungen und – im Wachstum – von Fehlformen (Abb.4).
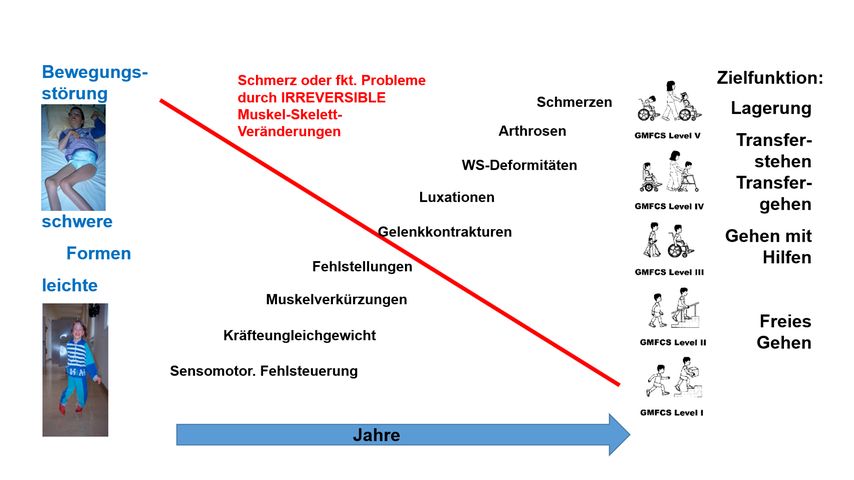
Abb. 4: Reversible und irreversible Muskel-Skelett-Veränderungen beginnen bei schweren Erkrankungsverläufen früher als bei leichten Erkrankungsverläufen
Kompensationsmechanismen, sekundäre Schäden, Arthrosen, Druckstellen und Schmerzen, beispielsweise bei Fuß-, Handfehlstellungen, Beinachsenfehlformen, Kyphoskoliosen, Hüft-, Patella-, Schulterluxationen, sollen vermieden werden.
Bei irreversiblen Muskel-Skelett-Deformitäten mit veränderten Hebelarmen der Muskulatur ist eine (Wieder-)Herstellung der korrekten Hebelarme für einen effizienten Krafteinsatz der Muskeln erforderlich (Strobl 2021).
Je früher Prävention und Behandlung von neuroorthopädischen Problemen bei chronischen neuromotorischen Erkrankungen in jeder Altersgruppe beginnen, umso erfolgreicher kann Fehlentwicklungen sowie sekundären Schäden und Behinderungen begegnet werden (Strobl 2021, Abb.5).
Ein gezieltes Screening scheint daher der geeignete Weg, um lähmungsbedingte Fehlentwicklungen früh zu entdecken und zu behandeln und um progredienten neuroorthopädischen Erkrankungen, wie Muskel-, Sehnen-, Gelenk- und Knochenschäden, vorzubeugen. Eigene Daten zeigen, dass Personen mit konsequenter medizinisch-therapeutischer Dauerbetreuung in ambulanten Einrichtungen deutlich seltener Sekundärschäden aufweisen als Personen ohne diese Möglichkeiten.
Für die meisten neuromotorischen Erkrankungen existieren bisher keine Präventionsprogramme, um Kontrakturen, (Sub-)Luxationen, Gliedmaßen- und Wirbelsäulendeformitäten und andere Muskel-Skelett-Veränderungen rechtzeitig erkennen, vorbeugen und behandeln zu können.
Auf Basis dieses Wissens und der in unserem Gesundheitssystem gegebenen Möglichkeiten sehen wir dringenden Bedarf an einem einfachen Werkzeug für die Praxis, um die Entwicklung schmerzhafter Muskel-Skelett-Veränderungen so früh wie möglich zu erkennen. Allein die Steigerung der Aufmerksamkeit und Betreuer-Edukation können erste hilfreiche Ansätze darstellen. Um die Wirksamkeit der Prävention zu verbessern, ist die Einbeziehung sämtlicher Berufsgruppen des Behandlungsteams, die in der Langzeitbetreuung von Personen mit neuromotorischen Erkrankungen tätig sind, sinnvoll.
Aufgabe der Neuroorthopädie ist es daher, im Behandlungsteam mit spezialisierten Ärztinnen und Ärzten, Therapeutinnen und Therapeuten, Orthopädietechnikerinnen und Orthopädietechnikern und anderen Berufsgruppen gut abgestimmt zusammenzuarbeiten. Eine gemeinsame Wissensbasis ist dafür Voraussetzung, weshalb wir vom Österreichischen Arbeitskreis Neuroorthopädie 2008 den ersten Universitätslehrgang für Neuroorthopädie – Disability Management mit der Donau-Universität Krems entwickelt haben, den mittlerweile über 150 Spezialisten aus Österreich, Deutschland, der Schweiz, den Niederlanden, Italien, Ungarn und Israel absolviert haben.
Die Vortragenden des Lehrgangs, 60 Experten aus dem deutschsprachigen Raum, publizierten kürzlich mit dem Springer-Verlag das erste umfassende Lehrbuch für „Neuroorthopädie – Disability Management“ (Abb.6). Die Absolventen gründeten 2015 die Internationale Vereinigung für Neuroorthopädie, die auch heuer wieder ein internationales Symposium veranstaltet, das von 22.–24.9.2022 zum Thema „Der unterschätzte Schmerz bei neuromotorischen Erkrankungen“ in Krems stattfinden wird (Abb.7).
Abb. 6: Die ersten Lehrbücher der Neuroorthopädie beschreiben umfassend die diagnostischen und therapeutischen Möglichkeiten
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...