Nächster Halt: Krankheitsmodifikation?
Bericht: Martha-Luise Storre
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Galten vor einigen Jahren Therapieziele wie Psoriasis Area and Severity Index (PASI) 100 oder Dermatology Life Quality Index (DLQI) 0/1 noch als schwer erreichbar, sind sie bei der Psoriasis vulgaris heute durchaus realistisch. Grund dafür sind ein stetig wachsendes Verständnis der Pathogenese sowie Fortschritte in der Therapie. Wenn sich die Erkrankung derart kontrollieren lässt, ist vielleicht zukünftig auch eine Modifikation ihres Verlaufs möglich, zum Beispiel durch Biologika.
Keypoints
-
Eine frühzeitige Biologikatherapie könnte den Krankheitsverlauf der Psoriasis modifizieren.
-
Die Haut kann mit «tissue-resident memory T cells» (TRM) eine Art Inflammationsgedächtnis entwickeln.
-
Daten zur IL-23-Inhibition zeigen einen Vorteil bei Betroffenen mit kurzer Erkrankungsdauer (<2 Jahre).
Für die Behandlung der mittelschweren bis schweren Psoriasis sind zahlreiche Substanzen zugelassen, mit denen sich in sehr vielen Fällen eine gute Beherrschung des Krankheitsbildes bis hin zur kompletten Abheilung unter der Therapie erzielen lasse. Das berichtete Prof. Dr. med. Khusru Asadullah, niedergelassener Dermatologe aus Potsdam, im Rahmen der DDG-Tagung. «Bei der Behandlung der Psoriasis mit Biologika besteht inzwischen die Qual der Wahl, oder positiv formuliert: eine Luxussituation, in der man entscheiden muss, für welchen Patienten zu welchem Zeitpunkt welches Medikament am besten geeignet ist», meinte Asadullah. Im Zentrum der Pathogenese der Psoriasis stehen Zytokine, die für die Kommunikation der Immunzellen verantwortlich sind:1 Biologika werden zur Neutralisierung wichtiger Entzündungszytokine eingesetzt. Auf der Grundlage ihrer Targets können sie in vier Klassen eingeteilt werden: TNFα-, Interleukin(IL)-12/23-, IL-17- und IL-23-Inhibitoren. «In der Praxis sehen wir jeden Tag, wie erfolgreich wir sein können, wenn wir genau dort eingreifen», erläuterte der Experte. Spannend sei die Frage, was passiere, wenn man die eigentlich als Dauertherapie ausgelegte Biologikabehandlung beende.
Inflammationsgedächtnis der Haut
Klinisch gibt es aus Zulassungsstudien beispielsweise bei der IL-17-Inhibition bereits vereinzelte Hinweise auf einen lang anhaltenden Effekt nach Rerandomisierung auf ein Placebo. Besonders deutlich sind die Daten bei der IL-23-Inhibition mit Guselkumab, bei der 11,5% der Studienteilnehmenden ihr PASI-90-Ansprechen bis Woche 52 nach der letzten Verumgabe aufrechterhalten konnten.2 Eigene Beobachtungen von Asadullah aus der Zeit der Covid-19-Pandemie, in der aus Vorsichtmassnahmen manche Therapien abgesetzt wurden, decken sich mit diesen Ergebnissen. Das zeigen auch Daten einer Arbeitsgruppe aus China: In der Studie zur IL-23-Inhibition bei generalisierter pustulöser Psoriasis (GPP) wurde die Medikation aufgrund der Pandemie abgesetzt, die Teilnehmenden wurden aber weiter beobachtet.3 Im Vergleich zum TNFα-Blocker Adalimumab und zum IL-17A-Inhibitor Secukinumab wiesen Patient:innen unter der IL-23-Inhibition mit Guselkumab deutlich längere erscheinungsfreie Intervalle auf.
«Betrachtet man die zur Verfügung stehenden Daten genauer, so scheinen vor allem Patienten mit kürzerer Erkrankungsdauer ein langfristiges Ansprechen erreichen zu können», erläuterte der Dermatologe. Wie lässt sich dies biologisch erklären? Neben den Zytokinen spielen auch sogenannte «tissue-resident memory T cells» (TRM) eine Rolle bei der Psoriasis. Sie verbleiben im Gewebe und können bei einer erneuten Stimulation eine schnelle Entzündungsreaktion auslösen – es entsteht quasi ein Inflammationsgedächtnis in der Haut. Diese Zellen rücken vermehrt in den Fokus der Forschung zum Verlauf von chronisch inflammatorischen Erkrankungen. Kommt man der Entstehung der TRM-Zellen zuvor, so scheint ein langfristiges Abheilen der Erkrankung möglich. Die Hypothese lautet also: Bei Psoriasisbetroffenen mit einer kürzeren Erkrankungsdauer könnten Krankheitsmechanismen noch nicht chronifiziert und damit wieder umkehrbar sein. Wie ist eine Krankheitsmodifikation bei Psoriasis klinisch definiert? Laut einem internationalen Delphi-Konsensus muss eine nachhaltige Verbesserung des Krankheitsverlaufs der Plaque-Psoriasis eintreten, die auf eine Veränderung der Pathophysiologie zurückzuführen ist und den Behandlungsbedarf minimiert.4 Sie lässt sich in der Praxis über die Erfassung von Parametern wie einer anhaltenden Body Surface Area (BSA) <1% sowie einem Physician’s Global Assessment (PGA) 0/1 für mehr als 12 Monate nach Beendigung der Behandlung entsprechend evaluieren.4
Hit early, hit smart
Im Rahmen der Pilotstudie KNOCKOUT (n=20) hat die Forschungsgruppe um Andy Blauvelt aus den USA untersucht, ob die Gabe von nur drei Injektionen des IL-23-Inhibitors Risankizumab in sehr hoher Dosierung zu einer Veränderung der Anzahl der TRM-Zellen von Baseline zu Woche 52 führt. Zusätzlich wurde das PASI-100-Ansprechen erhoben: Es kam neben einer Reduktion der TRM-Zellen zu einer signifikanten, schnellen und anhaltenden Verbesserung.5 Hier benötigt es jedoch zukünftig noch weitere Forschung.
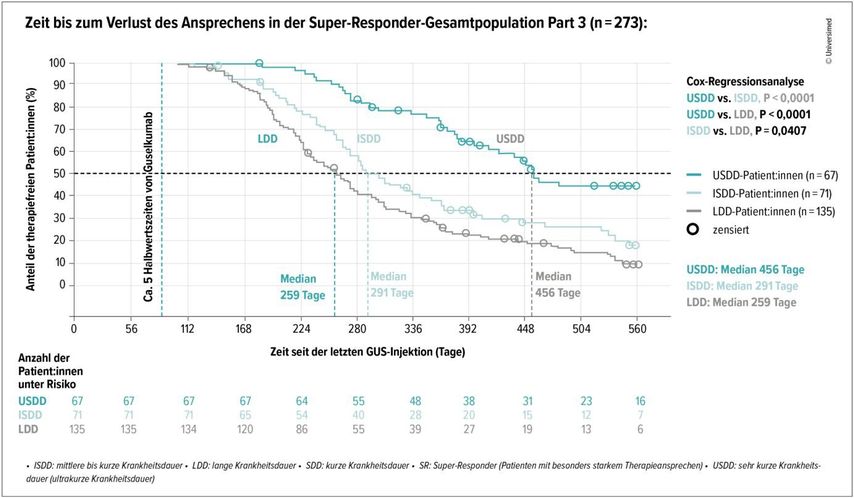
Die deutlich grössere GUIDE-Studie mit Guselkumab (n=880) untersuchte, ob eine frühzeitige IL-23-Inhibition zu einem verbesserten Ansprechen, mittelfristig weniger Medikamentenbedarf und gegebenenfalls einer Erscheinungsfreiheit auch ohne Therapie führen kann. In der Studie erzielten mehr als ein Drittel der Teilnehmenden eine Super-Response (SR), also eine sehr schnelle und komplette Abheilung der Psoriasis-Läsionen in Woche 20 bis 28 (aPASI 0).6 Dabei erreichten Patient:innen mit einer Erkrankungsdauer <2 Jahren signifikant öfter eine SR als bereits länger Erkrankte. Zudem zeigten die Super-Responder eine deutlich schnellere Abheilung der Läsionen: Im Median betrug die Differenz bis zum Erreichen eines PASI-0-Ansprechens 59 Tage (Abb. 1).6 Dieser Zeitraum sei laut dem Experten durchaus klinisch relevant. «Dies sind die ersten wissenschaftlichen Daten, die zeigen konnten, dass ein frühzeitiger Beginn der Biologikatherapie sinnvoll ist», so Asadullah.
Abb. 1: Nach Absetzen der IL-23-Inhibition mit Guselkumab (GUS) verblieben Super-Responder ca. 10 Monate therapiefrei. Teilnehmende mit einer sehr kurzen Erkrankungsdauer (USDD) konnten das Ansprechen signifikant länger aufrechterhalten (modifiziert nach Schäkel Ket al. 2021)6
Asadullah zufolge beeinflussen neben der Erkrankungsdauer auch Biologikavortherapien die Wahrscheinlichkeit, eine SR zu erreichen. War bereits eine Vortherapie erfolgt, sank die Chance auf eine SR. Andere Faktoren wie Geschlecht, Gewicht etc. führten zu keinem Unterschied.
Betrachtet man die Zeit bis zum Verlust des Ansprechens in der SR-Gesamtpopulation (n=273), so zeigt sich, dass Super-Responder mit kurzer Erkrankungsdauer (<15 Monate) nach Absetzen des Biologikums wesentlich länger therapiefrei verbleiben als länger Erkrankte. Super-Responder, die über 2 Jahre therapiefrei blieben, wiesen im Verlauf der therapiefreien Zeit einen niedrigen mittleren PASI-Wert auf (n=26).6,7 «Diese Teilnehmenden waren die meiste Zeit erscheinungsfrei oder erscheinungsarm», führte Asadullah aus. Im Beobachtungszeitraum konnten fünf der Teilnehmenden von einer durchgehend erscheinungsfreien Haut berichten. «Wir haben als klinisches Zentrum an dieser Studie teilgenommen und hatten das grosse Glück, dass einer unserer Patienten mit schwerer Psoriasis nun seit über zwei Jahren komplett erscheinungsfrei ist. Das ist wissenschaftlich besonders interessant», so der Dermatologe. Dies sei ein Ansatzpunkt, etwas zu tun, was über die Beherrschung des akuten Krankheitsbildes hinaus helfe.
«Wir haben die Chance, den Krankheitsverlauf der Psoriasis nachhaltig zu verbessern, indem wir Medikamente mit anhaltender Wirkung frühzeitig in der First Line einsetzen», meinte Asadullah. Frei nach dem Motto «hit early, hit smart» könnten so auch Komorbiditäten der Psoriasis reduziert werden. «Wir haben in Deutschland inzwischen gute Voraussetzungen, leitlinienkonform frühzeitig mit Biologika zu behandeln», schloss der Experte.
Quelle:
«Kann früher Einsatz von Biologika die Psoriasis verhindern oder heilen?», Vortrag von Prof. Dr. med. Khusru Asadullah, Potsdam, im Rahmen der DDG-Tagung am 30. April 2025 in Berlin
Literatur:
1 Landeck L et al.: Immunotherapy in psoriasis. Immunotherapy 2021; 13(7): 605-19 2 Gordon K et al.: AAD 2018; Late breaking presentation 6748 3 Shi Y et al.: AAD 2024; Late breaking presentation S026 4 Eyerich K et al.: An international Delphi consensus to define a clinically appropriate definition of disease modification for plaque psoriasis. J Eur Acad Dermatol Venereol 2024; 38(5): e424-e427 5 Blauvelt A et al.: AAD 2024; oral presentation, psoriasis session. 6 Schäkel K et al.: ISDS 2021; Poster 73 7 Eyerich K et al.: IL-23 blockade with guselkumab potentially modifies psoriasis pathogenesis: rationale and study protocol of a phase 3b, randomised, double-blind, multicentre study in participants with moderate-to-severe plaque-type psoriasis (GUIDE). BMJ Open 2021; 11(9): e04982
Das könnte Sie auch interessieren:
Es lohnt sich zu wissen, was das Immunsystem beschäftigt
Die atopische Dermatitis lässt sich mit topischen Steroiden und Calcineurin-Inhibitoren sicher und häufig gut behandeln. Ausserdem hat sich das Spektrum der Systemtherapeutika deutlich ...
Psoriasis – Update der Behandlungsziele
Ziel der Psoriasistherapie ist heute, dass die Haut nahezu erscheinungsfrei wird und der Patient eine normale Lebensqualität hat. Dank Biologika gelingt dies in vielen Fällen. Wann man ...
Biologika-Therapie: Pipeline und Klinik
Biologika bieten die Option, in die hinter der atopischen Dermatitis stehenden Immunprozesse gezielt einzugreifen. Dieser Weg wurde zuerst mit dem Anti-IL-4/IL-13-Antikörper Dupilumab ...