Fehlbildungen des äusseren Genitales
Autorin:
Dr. med. Uchenna Kennedy
Kinderurologie, Universitäts-Kinderspital Zürich
E-Mail: uchenna.kennedy@kispi.uzh.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Fehlbildungen des äusseren Genitales im Kindes- und Jugendalter umfassen ein breites Spektrum von einfachen Fehlbildungen, wie einer Hymenalatresie, bis hin zur Blasenexstrophie. Vorliegend soll der Schwerpunkt auf Wissenswertes in Hinblick auf die Transition ins Erwachsenenalter gelegt werden.
Keypoints
-
In der Kinder- und Jugendgynäkologie ist es wichtig, die Patientinnen in den verschiedenen Phasen der Entwicklung zu begleiten und zu unterstützen. Insbesondere sollen auch psychosoziale Faktoren miteinbezogen werden.
-
Zur optimalen Patientinnenbetreuung gehört eine ganzheitliche Betreuung von Geburt an bis ins Erwachsenenalter.
-
Für die Transition und die Weiterbetreuung im Erwachsenenalter ist es unerlässlich, dass man mit der kongenitalen Fehlbildung und der Vorgeschichte der Patientin vertraut ist, um mögliche Komplikationen zu antizipieren.
Entwicklung
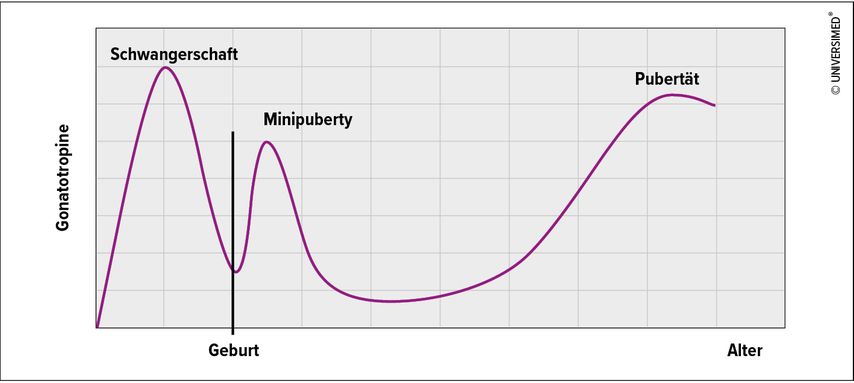
Die hormonelle Entwicklung kann grob in drei Phasen eingeteilt werden: die Neonatal- und Säuglingszeit mit einem Hormonanstieg in der Minipuberty (2–4 Monate), gefolgt von der hormonellen Ruhephase und der Pubertät. Zur Beurteilung der Pubertätsentwicklung ist es wichtig, die Einteilung in Tannerstadien zu kennen. Wichtige Eckpunkte sind zudem der Zeitpunkt der Thelarche mit ca. 8–13 Jahren und der Menarche ca. 2–2,5 Jahre nach Thelarche (Abb. 1).
Klinische Untersuchung
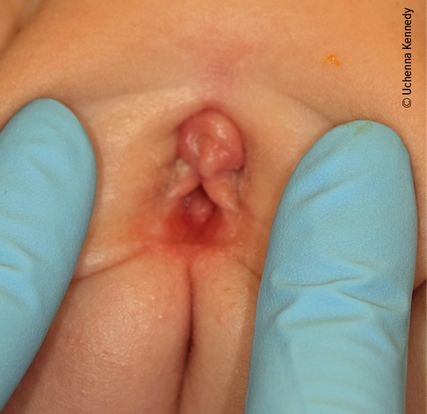
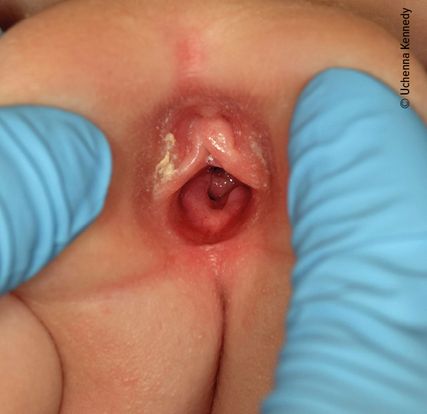
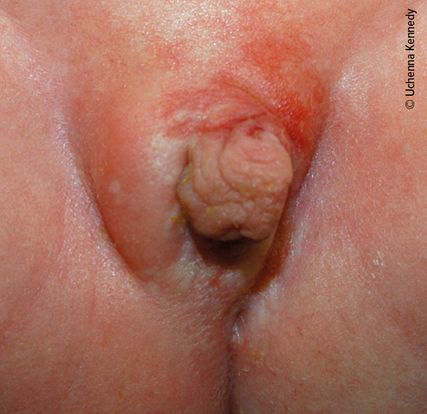
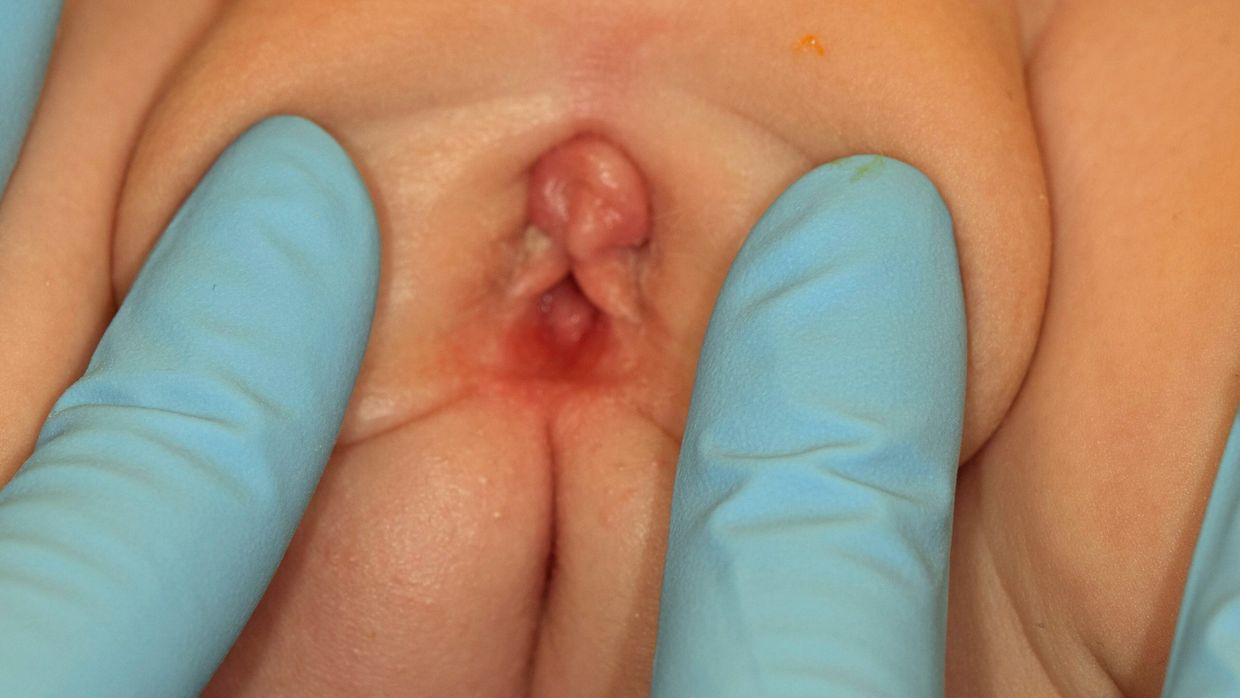
Bei Kindern und Jugendlichen können Vestibulum und Vulva mittels Separations- und Traktionsmethode gut dargestellt werden (Abb. 2 und Abb. 3).
Um die Untersuchung kindgerecht zu gestalten, kann diese beispielsweise auf dem Schoss der Eltern erfolgen. Bei sehr ängstlichen Patientinnen muss die Untersuchung allenfalls unter Lachgassedation oder sogar Narkose erfolgen, um eine Traumatisierung zu verhindern.
Zur Wahrung der Intimität soll bei Adoleszentenein Teil der Anamnese und Untersuchung in Abwesenheit der Eltern durchgeführt werden.
Labiensynechien
Eine sehr häufige Erscheinung im Kindesalter sind Vulva- oder Labiensynechien. Sehr häufig lösen sich die Synechien spontan mit zunehmender Östrogenisierung im Rahmen der Pubertät. Nur im Falle von Vulvovaginitiden oder einem vaginalen Reflux mit Nachträufeln kann eine topische Therapie mit östrogen- oder steroidhaltigen Cremes erfolgen. Eine chirurgische Intervention ist nur selten notwendig.
Bei Auftreten von Labiensynechien im Adoleszentenalter ohne spontane Resolution muss differenzialdiagnostisch an andere Ursachen, wie Lichen sclerosus et atrophicans, sexuellen Missbrauch oder an eine Form der weiblichen Beschneidung gedacht werden. Eine sensible Anamnese und die Involvierung einer Fachpsychologin sind in solchen Fällen essenziell, um eine Traumatisierung zu vermeiden.
Hymenalvarianten
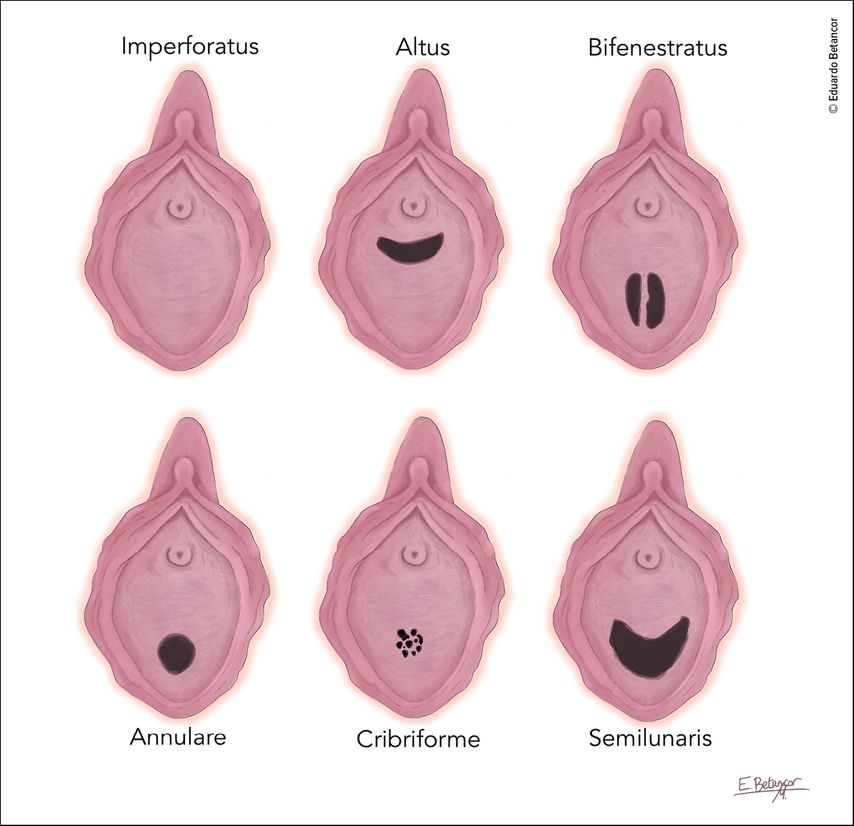
Bei den multiplen Hymenalvarianten geht es vor allem darum, zu erkennen, welche Formen vor Verwendung von Tampons oder erstmaligem Geschlechtsverkehr eine chirurgische Intervention benötigen, wie zum Beispiel das Hymen bifenestratus oder cribriforme. Kenntnis der Anatomie des Hymens ist in gewissen Situationen wichtig, um einen sexuellen Missbrauch zu evaluieren.
Eine Therapie erfolgt idealerweise nach Beginn der Pubertät, jedoch mindestens ein Jahr nach Thelarche, um eine ausreichende natürliche Östrogenisierung zu haben, die die Wundheilung unterstützt (Abb. 4).
Hymenalatresie
Bei einer Jugendlichen mit bereits fortgeschrittenen Pubertätszeichen, aber fehlender Menarche sollte differenzialdiagnostisch immer an eine Hymenalatresie gedacht werden. In der Genitaluntersuchung zeigt sich in diesen Fällen der klassische Befund eines vorgewölbten Hymens. Gelegentlich wird eine Hymenalatresie bereits in der Neonatalzeit mit einem Mukokolpos apparent. Bei früher Diagnose kann, je nach Verlauf, mit der chirurgischen Therapie bis zur Pubertät abgewartet werden, um eine suffiziente Östrogenisierung zu haben.
Therapeutisch erfolgt eine gekreuzte oder semilunäre Inzision unter Schonung der Urethra. In der Regel sind bei diesen Patientinnen postoperativ keine Langzeitfolgen zu erwarten.
Vaginalaplasie und transverses Vaginalseptum
Bei fehlender Menarche trotz Pubertätsbeginn, sonografischem Hydrometrokolpos, jedoch fehlender Vorwölbung des Hymens ist eine weitere Abklärung mittels MRI indiziert. Differenzialdiagnostisch kommen eine Vaginalaplasie oder ein transverses Vaginalseptum infrage.
Je nach Anatomie muss entschieden werden, ob eine Inzision mit direkter Anastomose oder, bei längerstreckiger Atresie, eine komplexere Vaginalrekonstruktion erfolgen soll. Die individuelle Nachbehandlung soll im Vorfeld gut diskutiert werden. Bei Jugendlichen, die noch nicht bereit sind, eine Dilatationstherapie durchzuführen, kann alternativ eine hormonelle Suppression der Menstruation und Verschiebung des Operationszeitpunktes sinnvoll sein.
Komplexe urogenitale Fehlbildungen
Bei den komplexen urogenitalen Fehlbildungen ist es wichtig, die verschiedenen Facetten, die einen Einfluss auf Gesundheit und Compliance haben können, miteinzubeziehen. Dazu zählen:
-
psychosoziale Faktoren
-
verändertes Körperbild
-
medizinische und chirurgische Vorgeschichte
-
Komorbiditäten, Medikamenteneinnahme, hormonelle Substitutionstherapie
Genitale Fehlbildungen bei anorektalen Malformationen
Anorektale Malformationen sind ein relativ häufiges Krankheitsbild. Hier mündet das Rektum nicht regulär im Bereich des Sphinkterapparats, sondern blind oder als Fistel im Bereich des Perineums oder des Vestibulums. Bei 4–6% der Patientinnen finden sich hier vaginale und uterine Duplikationen und bei vestibulärer Fistel bei 10% eine Vaginalaplasie.
Die schwerste Form der anorektalen Malformationen ist die Kloakenfehlbildung. Hier münden Urethra, Vagina und Rektum in einem sogenannten «common channel». Patientinnen mit Kloakenfehlbildung haben sehr häufig assoziierte renale Fehlbildungen und in circa 50% der Fälle auch vaginale und/oder uterine Duplikationen. Oft kommen diese Mädchen mit einem uringefüllten Hydrokolpos zur Welt, der postnatal entlastet werden muss (Abb. 5).
Die operative Therapie der Kloakenfehlbildung besteht aus einer Separation von Urethra, Vagina und Rektum. Abhängig von der Länge des «common channels» können Urethra und Vagina en bloc nach perineal durchgezogen werden (totale urogenitale Mobilisation, TUM). Bei langem «common channel» ist gegebenenfalls eine komplexere Rekonstruktion mit Anlage einer Neovagina nötig.
Ca. 20% der Patientinnen mit rekonstruierter anorektaler Malformation benötigen eine zusätzliche chirurgische Intervention, um Geschlechtsverkehr zu ermöglichen. Der Female Sexual Function Index ist bei Patientinnen mit anorektaler Malformation insgesamt niedriger, unabhängig davon, ob eine vaginale Operation durchgeführt wurde oder nicht.
Neben der kolorektalen und urologischen Situation ist es wichtig, die Patientinnen gynäkologisch langfristig zu betreuen. Vor Eintritt der Pubertät soll eine Kontrolle erfolgen, um eine Obstruktion auszuschliessen und den Introitus zu beurteilen. Im Falle einer Schwangerschaft sind bei milderen Formen grundsätzlich eine spontane Konzeption und eine vaginale Geburt möglich. Bei einer Kloakenfehlbildung oder nach komplexeren Rekonstruktionen soll die Geburt via Sectio erfolgen. Hier zeigt sich die Wichtigkeit einer guten Transition dieser Patientinnen in die Erwachsenenmedizin.
Blasenexstrophie
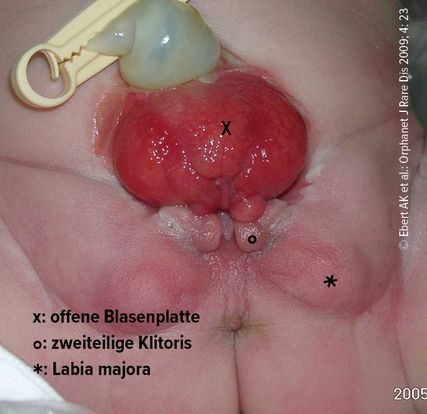
Mädchen mit Blasenexstrophie werden mit einer offenen Blasenplatte geboren und benötigen in der Regel mehrere Eingriffe zur Rekonstruktion und Erlangung einer Kontinenz. Im Bereich des Genitales zeigt sich in der Regel eine kurze, suffizient weite Vagina, aber mit kleinem Introitus. Die Klitoris ist zweigeteilt und die Labia majora sind nach posterior versetzt (Abb. 6).
Bezüglich der gynäkologischen Probleme gibt es wenige Langzeitstudien, die zeigen, dass nur ca. 20% der befragten Patientinnen sexuell aktiv sind. Hier spielt zum einen das Erscheinungsbild, zum anderen eine mögliche Inkontinenz eine wichtige Rolle. Sehr häufig ist im Verlauf der Pubertät eine Introitusplastik notwendig. Betroffene Frauen haben zudem ein hohes Risiko für einen genitalen Prolaps, mit einer Prävalenz von 50% post partum. Zudem sind Schwangerschaftskomplikationen häufiger und eine Sectio sollte aufgrund der Vorgeschichte in Betracht gezogen und gut geplant werden.
Literatur:
bei der Verfasserin
Das könnte Sie auch interessieren:
«Können für das Management von Bedeutung sein»
Modic Changes beschreiben Veränderungen in der Wirbelsäulen-MRT, die auf den Radiologen Dr. Michael Modic zurückgehen. Welchen Stellenwert die Veränderungen haben und wann sie ...
Nur eine von vielen Begleiterscheinungen
Warum er MRT-Veränderungen bei unspezifischen Rückenschmerzen wenig Bedeutung beimisst, erklärt Prof. Dr. med. Andreas Seekamp aus Kiel.
Modic Changes bei Rückenschmerzen
Obwohl die Erstbeschreibung fast 40 Jahre her ist, ist immer noch nicht klar, wodurch die MRT-Veränderungen entstehen und welchen Stellenwert sie für Diagnostik und Therapie haben.