Traitement et prévention de l’hypertension artérielle
Auteur
Prof. Dr méd. Henner Hanssen
Leiter Abteilung Präventive Sportmedizin & Systemphysiologie
Universität Basel
E-mail: henner.hanssen@unibas.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les directives européennes sur le traitement de l’hypertension artérielle ont été redéfinies en vue de la mise en œuvre dans la pratique clinique il y a maintenant trois ans. Depuis lors, de nouvelles approches importantes ont vu le jour, en particulier concernant le traitement non médicamenteux de l’hypertension. Les approches thérapeutiques et préventives de l’hypertension artérielle sont présentées ci-après dans le contexte des directives et recommandations d’experts actuelles.
Keypoints
-
Le traitement de l’hypertension artérielle repose sur l’association d’un traitement médicamenteux et d’un traitement par l’exercice physique.
-
Outre un contrôle de la pression artérielle (plage cible 130/75mmHg), l’accent est mis sur la réduction du risque global grâce au traitement des maladies concomitantes.
-
Selon les recommandations actuelles, le traitement par l’exercice physique pour la prise en charge de l’hypertension artérielle peut être prescrit de manière personnalisée en fonction de la PA initiale.
En 2018, les directives pour le traitement de l’hypertension artérielle dans la pratique clinique ont été publiées par la Société européenne de cardiologie (ESC) en collaboration avec la Société européenne d’hypertension (ESH).1 Contrairement aux directives des sociétés américaines publiées un an auparavant,2 selon lesquelles p.ex. une hypertension de grade 1 était définie par une pression artérielle (PA) de 130–139/80–89mmHg, les classifications des catégories de PA n’ont pas été adaptées dans les directives européennes. Ainsi, les valeurs de PA de 130–139/85–89mmHg pour la PA normale haute et de 140–159/90–99mmHg pour l’hypertension de grade 1 demeurent valables.
Estimation du risque
Dans les directives de l’ESC/ESH, quelques nouvelles recommandations très pertinentes pour la pratique clinique ont été formulées pour la prévention et le traitement de l’hypertension artérielle. Selon les stades cliniques de l’hypertension et en fonction des maladies concomitantes et des facteurs de risque préexistants, les patients sont répartis dans des groupes de risque afférents en fonction de leur PA. Il en résulte qu’une personne présentant une hypertension de grade 1 non compliquée, mais 3 facteurs de risque ou plus et une PA de 145/90mmHg, a déjà un risque modéré à élevé. Cette estimation du risque n’est pas spécifique et ne tient compte ni de l’âge ni du sexe. Pour évaluer un profil de risque nuancé en vue de décisions thérapeutiques cliniques, il est recommandé d’utiliser des tableaux d’évaluation du risque tels que le système SCORE («systematic coronary risk evaluation»). Des recommandations détaillées pour la stratification du risque cardiovasculaire (CV) sont discutées dans les directives européennes pour la prévention des maladies CV dans la pratique clinique.3
Traitement de l’hypertension en fonction du degré de sévérité
En fonction du degré d’hypertension artérielle et du risque estimé, les directives européennes recommandent un traitement antihypertenseur.1 Quel que soit le degré d’hypertension, les conseils sur le mode de vie constituent toujours le traitement de première intention recommandé.
En cas de PA normale haute, un traitement médicamenteux n’est recommandé en complément des conseils sur le mode de vie que si le risque du patient est considéré comme étant très élevé, notamment en cas de présence simultanée de maladies CV manifestes. De même, pour l’hypertension de grade1, un traitement médicamenteux immédiat n’est recommandé que si le risque sous-jacent est élevé ou très élevé. Dans les autres cas, chez les patients à risque faible/modéré, un traitement médicamenteux n’est envisagé qu’après un traitement axé sur le mode de vie de 3 à 6 mois si la PA n’est pas contrôlée par celui-ci. Concernant les hypertensions de grades supérieurs (grade 2: 160–179/100–109mmHg et grade 3: ≥180/110mmHg), les conseils en matière de mode de vie sont toujours associés à un traitement médicamenteux immédiat.
Le traitement médicamenteux initial comprend généralement l’association de deux médicaments, administrée sous forme d’un seul comprimé, en raison de la meilleure observance thérapeutique escomptée. Ce n’est que chez les patients présentant une hypertension de grade 1 et un faible risque que l’on peut commencer par une monothérapie. Les inhibiteurs de l’ECA ou les bloqueurs des récepteurs de l’angiotensine (antagonistes AT1), les bloqueurs des canaux calciques ou les diurétiques (thiazidiques) sont toujours les options possibles. L’étape suivante, si l’hypertension n’est toujours pas contrôlée, consiste à envisager une trithérapie qui peut être associée en dernier recours à la spironolactone ou à une autre classe de principes actifs, p.ex. un bêtabloquant, un bloqueur des récepteurs alpha-1 ou un agoniste des récepteurs alpha-2 adrénergiques à action centrale, administrée sous forme de deux comprimés. Il est important de noter pour la pratique clinique que le bêtabloquant ne représente plus qu’un traitement de troisième intention de l’hypertension et qu’il est toujours utilisé en présence d’indications spécifiques, telles qu’une insuffisance cardiaque, une angine de poitrine ou une fibrillation auriculaire.
On peut considérer que l’on se trouve en présence d’une hypertension résistante au traitement lorsqu’une triple association médicamenteuse à dosage optimal ne permet pas d’obtenir un contrôle suffisant de la PA. Les valeurs cibles sont de 130–120/79–70mmHg, avec pour la première fois la mention importante qu’elles ne doivent pas être inférieures à 120mmHg au niveau systolique. Ceci est particulièrement judicieux du point de vue de la physiologie vasculaire, étant donné que les patients hypertendus présentent très souvent un dysfonctionnement endothélial, parfois accompagné d’une athérosclérose manifeste. Une chute nocturne régulière de la PA de >10% (dipper) peut entraîner une diminution de la perfusion, qui ne peut pas toujours être contrecarrée en raison des troubles vasculaires structurels et fonctionnels associés à l’hypertension. Ceci peut avoir pour conséquence, en particulier la nuit, une diminution passagère de l’irrigation sanguine d’organes centraux tels que le cerveau et le cœur. La limitation de la baisse de la PA systolique à 120mmHg peut prévenir ce phénomène. Par souci d’exhaustivité, il convient d’ajouter que la PA cible chez les patients souffrant d’insuffisance rénale chronique et les patients >65 ans est de 139–130/79–70mmHg.
La réduction du risque global figure au premier plan
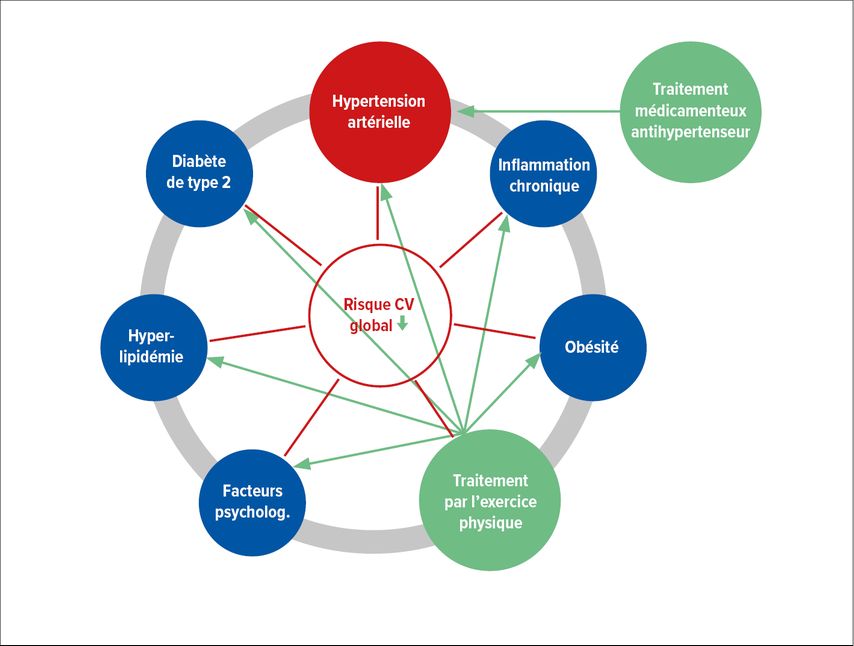
Au sein des sociétés internationales, le traitement des maladies chroniques non transmissibles fait généralement l’objet d’un consensus selon lequel la priorité est donnée au traitement du risque global des patients. Ainsi, les patients souffrant d’hypertension artérielle présentent généralement une multitude de facteurs de risque et comorbidités concomitants, tels que l’obésité, l’hyperlipidémie et le diabète de type 2. Un traitement simultané de ces facteurs est essentiel pour réduire la morbidité et la mortalité CV. Le traitement antihypertenseur permet de réduire la PA sans toutefois avoir un effet sur les maladies concomitantes. En revanche, le traitement par l’exercice physique offre en principe la possibilité, outre l’effet hypotenseur, de traiter aussi la plupart des facteurs de risque et des maladies concomitantes associés à l’hypertension artérielle (Fig. 1). Le traitement par l’exercice physique est donc une «polypilule» unique en son genre, qui constitue un traitement efficace permettant de réduire le risque global des patients atteints de maladies inflammatoires chroniques telles que l’hypertension artérielle.
Fig. 1: Le traitement par l’exercice physique offre en principe la possibilité d’obtenir un effet antihypertenseur, mais aussi de traiter la plupart des facteurs de risque et des maladies concomitantes de l’hypertension artérielle. Il constitue donc un traitement efficace permettant de réduire le risque global des patients.
Recommandations relatives à l’exercice physique préconisées en cas de maladies cardiovasculaires
Les directives actuelles (2020) de l’ESC sur la cardiologie du sport et le traitement par l’exercice physique chez les patients atteints de maladies CV incluent des recommandations générales sur le traitement par l’exercice physique pour les patients atteints de maladies CV.4
Selon le principe FIT, une fréquence d’entraînement (F) de 5 à 7 fois/semaine est recommandée. Le terme d’entraînement ne doit pas avoir un effet dissuasif, puisqu’il s’agit pour la plupart des patients d’une séance d’exercice physique facile. Concernant l’intensité (I), il s’agit d’un effort modéré à légèrement intense à une fréquence cardiaque (FC) de 50–70% de la FC maximale. Pour ce qui est de la durée (T) des séances, l’objectif est de 30min/j avec un volume hebdomadaire de 150min. Concernant l’entraînement de la force, il s’agit d’effectuer 2 à 3 fois/semaine un entraînement d’intensité faible à modérée (50–70% du maximum avec 1 répétition) d’environ 6 grands groupes de muscles avec 3 séries de 10 répétitions chacune.
Les patients souffrant d’hypertension et présentant un risque à considérer comme étant élevé ou des lésions d’organes cibles doivent éviter un entraînement de la force très intense. Les patients dont la PA systolique non contrôlée est >160mmHg doivent également éviter les traitements par l’exercice physique trop intensif.
La chute physiologique de la PA suite à une stimulation par l’exercice physique dépend de la PA initiale d’une personne. Reste à déterminer si les recommandations actuelles «one size fits all» pour le traitement par l’exercice physique en cas d’hypertension peuvent être optimisées par une prescription d’exercice physique personnalisée.
Traitement par l’exercice physique pour les patients souffrant d’hypertension artérielle
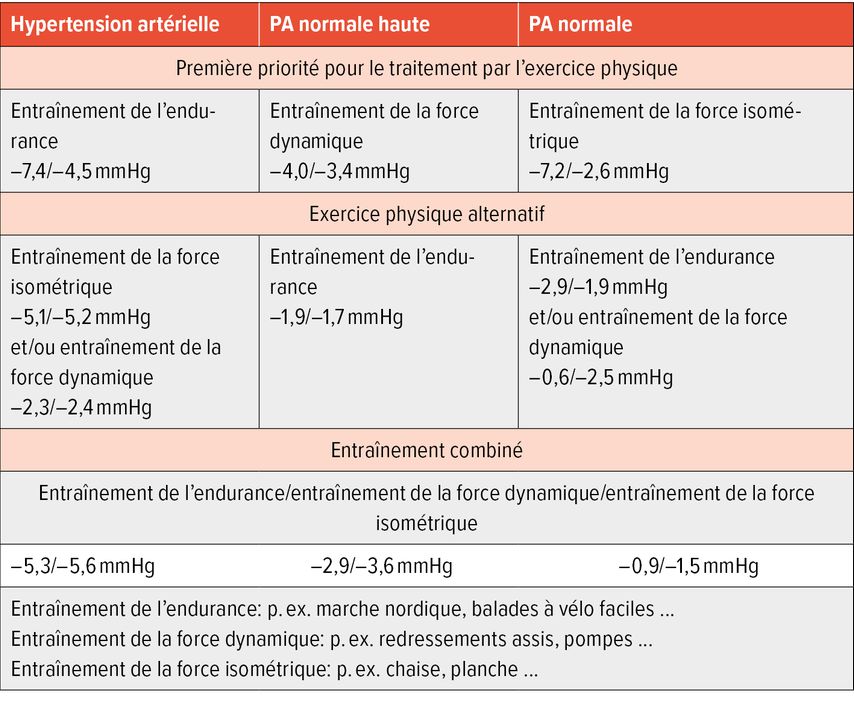
Un groupe d’experts de la Société européenne de cardiologie préventive (EAPC) et du Conseil de l’ESC pour l’hypertension artérielle s’est penché, dans son document de consensus actuel, sur la question de l’existence de preuves suffisantes permettant d’établir des priorités individualisées en matière de traitement par l’exercice physique en fonction de la PA initiale.5 Sur la base d’un travail de revue des méta-analyses publiées jusqu’à présent (méta-revue), il a été considéré comme étant prouvé que des priorités individualisées en matière de traitement par l’exercice physique peuvent être recommandées en fonction de la PA initiale (Tab. 1).
Tab. 1: Recommandations pour le traitement par l’exercice physique et réduction de la pression artérielle (PA) réalisable en fonction de la PA initiale du patient (d’après Hanssen et al.)5
Il s’est avéré, dans ce contexte, que l’entraînement de l’endurance est la mesure la plus efficace pour les patients souffrant d’hypertension artérielle. On peut escompter une baisse de la PA de –7,4/–4,5mmHg en moyenne. En revanche, chez les patients présentant une PA normale haute, l’entraînement de la force dynamique est préférable (–4,0/–3,4mmHg).
Chez les personnes en bonne santé présentant un risque accru de développer une hypertension, telles que les patients souffrant d’obésité, les patients ayant des antécédents familiaux positifs d’hypertension ou les femmes ayant souffert d’hypertension pendant la grossesse, l’entraînement de la force isométrique est la première priorité (–7,2/–2,6mmHg). Cependant, le niveau de preuve étayant cette dernière recommandation est considéré comme étant intermédiaire, étant donné qu’il existe relativement peu de données d’études à ce sujet.
Tenir compte de la situation globale du patient
Globalement, il convient de tenir compte en premier lieu des préférences et de la possibilité de mise en œuvre par les patients lors du choix du type de traitement par l’exercice physique. Chez les patients présentant plusieurs facteurs de risque CV, l’entraînement de l’endurance peut s’avérer judicieux, indépendamment de la catégorie de PA, afin de réduire le plus efficacement possible le risque global. On sait en outre qu’une activité quotidienne régulière chez les patients hypertendus peut déjà réduire nettement le risque d’événements CV tels que l’AVC, l’infarctus du myocarde et la mortalité CV.6,7 La base d’un traitement antihypertenseur réussi reste la collaboration entre le patient et son médecin traitant, afin d’obtenir un contrôle de la PA atteignant la plage cible grâce à une prise de décision commune («shared decision making») et à l’association d’un traitement médicamenteux et d’un traitement axé sur le mode de vie.
Littérature:
1 Williams B et al.; Authors/Task Force Members: 2018 ESC/ESH Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: the Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J Hypertens 2018; 36: 1953-2041 2 Whelton PK et al.: 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol 2018; 71: e127-e248 3 Piepoli MF et al.: Authors/Task Force Members: 2016 European Guidelines on cardiovascular disease prevention in clinical practice: the Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016; 37: 2315-81 4 Pelliccia A et al.: 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease. Eur Heart J 2021; 42: 17-96 5 Hanssen H et al.: Personalized exercise prescription in the prevention and treatment of arterial hypertension: a Consensus Document from the European Association of Preventive Cardiology (EAPC) and the ESC Council on Hypertension. Eur J Prev Cardiol 2021; online ahead of print 6 Fang J et al.: Exercise and cardiovascular outcomes by hypertensive status: NHANES I epidemiological follow-up study, 1971-92. Am J Hypertens 2005; 18: 751-8 7 Fossum E et al.: The effect of baseline physical activity on cardiovascular outcomes and new-onset diabetes in patients treated for hypertension and left ventricular hypertrophy: the LIFE study. J Intern Med 2007; 262: 439-48
Das könnte Sie auch interessieren:
Soleil et prévention cardiovasculaire
Il semble que le moment soit venu de réévaluer la situation: alors que le soleil était autrefois surtout connu pour ses bienfaits, il a fait l’objet d’une diabolisation ces dernières ...
Myocardite aiguë et cardiomyopathies inflammatoires
La myocardite aiguë et les cardiomyopathies inflammatoires sont des maladies complexes du myocarde qui nécessitent une classification étiologique et peuvent avoir des conséquences à long ...
Le rôle de l’imagerie dans la sarcoïdose cardiaque
La sarcoïdose cardiaque est une maladie cardiaque inflammatoire rare, mais importante. Le tableau clinique peut être très variable, allant de manifestations subcliniques à une gêne ...