Traitement du diabète moderne – mise en œuvre au quotidien au cabinet
Compte-rendu: Claudia Benetti
Journaliste médicale
Quel est le meilleur traitement pour mon patient?
Dans le traitement moderne du diabète, les bénéfices supplémentaires de chacune des préparations individuelles sont utilisés de façon ciblée. En pratique, les trois questions suivantes aident donc à choisir le traitement:
1. Le patient a-t-il besoin d’insuline?
2. Souffre-t-il d’une insuffisance rénale ou d’une néphropathie?
3. Présente-t-il un risque cardiovasculaire élevé, est-il atteint d’une maladie cardiovasculaire ou d’une insuffisance cardiaque?
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Avec les antidiabétiques modernes, tels que les inhibiteurs du SGLT2 et les agonistes des récepteurs du GLP-1, le traitement du diabète a considérablement changé. Le Drméd. Stefan Fischli, endocrinologue et diabétologue, co-médecin-chef à l’Hôpital cantonal de Lucerne, a expliqué la procédure lors d’une conférence avec présentation de cas lors du FomF Update Refresher médecine de premier recours.
L’intervenant a dans un premier temps abordé certains aspects d’un diabète récemment diagnostiqué. Pour illustrer son propos, il a présenté un premier cas.
Le patient de 48 ans souffre depuis quatre semaines de crampes intermittentes aux jambes, de polydipsie, de polyurie et de nycturie et a en outre perdu 10kg. La mesure du glucose sanguin chez le médecin de famille a révélé une hyperglycémie assortie d’une valeur de glucose sanguin postprandiale le matin de 21mmol/l et d’un HbA1c de 12,7%.
Comme l’a expliqué S. Fischli, on peut diagnostiquer chez cet homme un diabète en se basant sur les valeurs de glycémie. Avec des valeurs de glycémie à partir de 11mmol/l, des symptômes et un taux HbA1c >6,5%, le diagnostic est établi.
Étant donné que le patient est de poids normal et ne présente aucun signe de syndrome métabolique, le médecin de famille suspecte un diabète de type 1 (DT1).
«Pour la différenciation entre un diabète de type 1 et de type 2, c’est avant tout le tableau clinique qui est déterminant, et non les anticorps», explique S. Fischli. L’âge ne joue aucun rôle dans la différenciation. En général, un un diabète de type 1 est associé à une apparition aiguë, une perte de poids. En outre, on constate l’absence de signes de syndrome métabolique, les antécédents familiaux sont souvent négatifs et une acidocétose peut se développer. Selon S. Fischli, ce patient constitue un excellent exemple de la question de savoir quand commencer une insulinothérapie dans le cas d’un diabète nouvellement diagnostiqué.
«Il existe des indications dépendantes et indépendantes du métabolisme pour l’insuline», a déclaré l’intervenant. Dépendante du métabolisme, l’indication de l’insuline est basée sur la valeur HbA1c. Pour une indication indépendante du métabolisme, il doit y avoir une situation de manque d’insuline. Dans ce cas, le traitement doit toujours commencer en premier lieu par l’insuline, même dans le cas d’un diabète de type 2.
Si l’insuline est indiquée, le traitement est commencé avec une insuline basale. L’insuline basale présente le plus faible risque d’hypoglycémie parmi toutes les insulines et entraîne la plus faible prise de poids. Chez les patients naïfs d’insuline, l’insuline basale est généralement commencée à 0,1–0,2U/kgPC et la dose est augmentée rapidement après le début (de 2–4U/kgPC tous les deux ou trois jours).
Le patient de l’exemple de cas est mince et n’est pas insulinorésistant. Par conséquent, il peut recevoir une dose plus élevée – généralement 10–12U/kgPC – généralement par voie sous-cutanée.
«Si l’insuline est indiquée dans le cas d’un DT2 nouvellement diagnostiqué, le traitement peut être associé dès le départ à la metformine et, le cas échéant, à un second antidiabétique oral», a expliqué S.Fischli. Si les valeurs de glycémie très élevées diminuent au cours de l’insulinothérapie initiale, la fonction du pancréas se rétablit généralement également dans le DT2, de sorte que l’insuline peut être à nouveau arrêtée.
La metformine demeure le traitement standard
La metformine demeure le traitement standard en cas de diabète de type 2, en plus de modifications du mode de vie. Cet antidiabétique est très efficace, a un léger effet de réduction du poids, est rentable et, avant tout également, sûr – même en cas d’altération de la fonction rénale, bien que la dose doive être ajustée dans ce cas. Avant de commencer le traitement, les patients doivent toujours être informés des «sick day rules». Ils doivent savoir qu’il faut stopper la metformine dans les situations aiguës – en période périopératoire et en cas de déshydratation, comme lors d’une gastro-entérite. L’acidose lactique associée à la metformine est un événement très rare. Dans le cadre d’un traitement à long terme, les niveaux de vitamine B12 doivent être contrôlés régulièrement étant donné que la metformine inhibe l’absorption intestinale de cette vitamine.1
La prudence est de mise avec la metformine chez les patients souffrant de cirrhose du foie et présentant une consommation importante d’alcool. Chez les diabétiques dotés d’un anneau gastrique, la biodisponibilité est accrue, c’est pourquoi ces patients ont généralement besoin de moins de metformine (généralement 2x 500mg/j).
«Si l’HbA1c est supérieur de 1,5% à l’objectif fixé, un double traitement peut être envisagé dès le départ», a expliqué le spécialiste. Cependant, le traitement antidiabétique associé n’apporte qu’une réduction supplémentaire de l’HbA1c de 0,5–0,6% par rapport à la metformine.2 Si les patients sont hautement motivés, il n’y a aucune raison pour qu’ils ne soient pas traités initialement avec de la metformine et des modifications du mode de vie. Les données sur la question de savoir quand commencer par une monothérapie plutôt que par une association de deux médicaments sont rares.
La valeur cible d’HbA1c: une ligne directrice
Généralement, la valeur cible d’HbA1c joue un rôle central dans la prise en charge du diabète. «C’est notre ligne directrice pour l’adaptation de nos patients et le choix des médicaments antidiabétiques», a expliqué l’intervenant. La valeur cible est fixée individuellement pour chaque patient et se base sur la durée du diabète, l’espérance de vie, les comorbidités et le risque d’hypoglycémie. Si la plage cible n’est pas atteint, le traitement doit être intensifié, comme l’a expliqué l’intervenant avec un deuxième exemple de cas.
Ce patient est âgé de 51 ans, a un syndrome métabolique et un IMC de 31kg/m2 . Après un infarctus du myocarde, il reçoit de l’AAS cardio, un inhibiteur de l’ECA et une statine comme prophylaxie secondaire. Il y a deux ans, on lui a diagnostiqué un DT2 et depuis lors, il prend de la metformine et de la sitagliptine. Dans le cadre de ce double traitement antidiabétique, la valeur d’HbA 1c est actuellement de 8,1% et se situe donc nettement au-dessus de la valeur cible de 7%.
Un bénéfice supplémentaire influence le choix du traitement
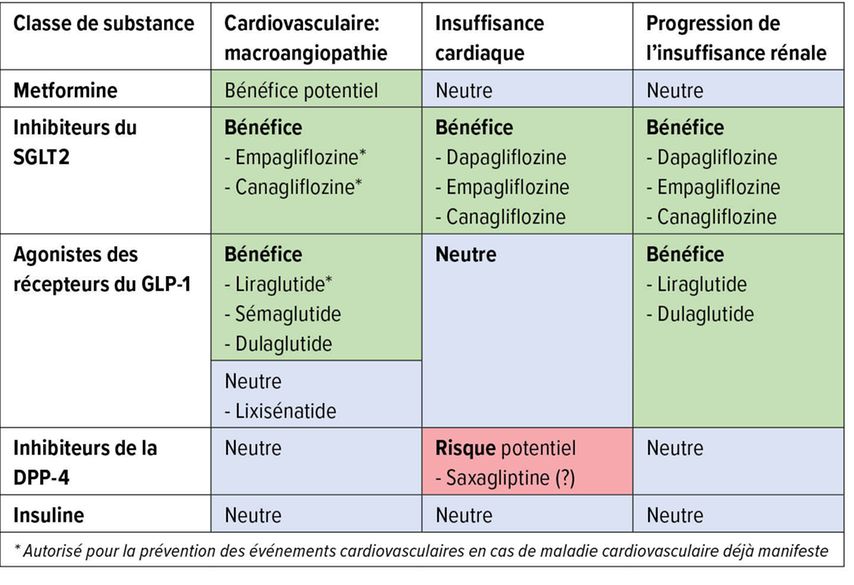
«La valeur cible d’HbA1c de 7% devrait être atteinte, chez ce patient, et pas seulement à cause du cœur», a commenté S.Fischli. L’homme est encore jeune, a une espérance de vie de 20 à 30 ans, et développera des complications microvasculaires pendant cette période si le taux d’HbA1c demeure élevé. Il convient de les éviter avec un traitement antidiabétique. En outre, le traitement ne doit autant que possible pas entraîner de prise de poids. L’homme est également un patient à haut risque cardiovasculaire, de sorte que le traitement antidiabétique devrait également affecter favorablement le risque cardiovasculaire et les comorbidités, autant que possible. «Avec les antidiabétiques modernes, ces objectifs peuvent effectivement être atteints aujourd’hui», a souligné S. Fischli. Ces médicaments sont très puissants et apportent des bénéfices supplémentaires (Tab. 1).
«Le traitement moderne du diabète consiste alors aussi à associer intelligemment les différents principes thérapeutiques et avantages supplémentaires pour créer des synergies», a expliqué le diabétologue. Par exemple, un effet synergique peut être obtenu en associant l’insuline et un agoniste des récepteurs du GLP-1 (GLP-1-RA). L’insuline abaisse très efficacement le taux de glucose dans le sang et le GLP-1-RA empêche en outre le patient de prendre du poids pendant qu’il est sous insuline. «Ou, avec une association, simultanément, nous traitons l’insulinorésistance et diminuons la réabsorption rénale du glucose», a déclaré S. Fischli.
Presque tous les médicaments antidiabétiques peuvent être associés. L’association GLP-1-RA plus inhibiteur de la DPP-4 n’est pas autorisée étant donné qu’aucun effet supplémentaire ne peut être obtenu avec cette association. Et pour l’association des inhibiteurs du SGLT2 (SGLT2-I) et du GLP-1-RA, une garantie de prise en charge doit actuellement encore être obtenue. Toutefois, des données fiables plaidant en faveur de cette association sont disponibles. Une fois autorisée, elle sera probablement l’association la plus puissante à l’avenir, selon l’expert.
Perte notamment de graisse viscérale
Les antidiabétiques oraux les plus récents pour le traitement du DT2 sont les SGLT2-I. Ils favorisent l’excrétion du glucose par les reins en inhibant la réabsorption rénale du glucose. En plus de la baisse du taux de glycémie, on observe également une perte de poids de 2–3kg.3 Ce sont avant tout des graisses viscérales qui sont perdues. Il a également été démontré que les SGLT2-I réduisent la morbidité et la mortalité cardiovasculaires. Et il a aussi été démontré que la dapagliflozine et l’empagliflozine réduisent la mortalité cardiovasculaire et le risque d’hospitalisation lié à une insuffisance cardiaque chez les patients atteints d’insuffisance cardiaque, que le patient soit diabétique ou non.4, 5 La dapagliflozine est donc récemment devenue le premier SGLT2-I à être autorisé pour le traitement des patients atteints d’insuffisance cardiaque sans diabète.
Les SGLT2-I ont également un bénéfice supplémentaire pour les reins. Ils abaissent la pression intra-glomérulaire, ce qui protège les reins. Sur la base d’une étude sur les paramètres rénaux positifs6, la canagliflozine a récemment vu ses indications élargies et est désormais également autorisée pour réduire le risque de progression vers une néphropathie diabétique chez les patients adultes atteints de DT2 et de macroalbuminurie.
Selon S. Fischli, les SGLT2-I sont généralement bien tolérés et les effets secondaires sont rares. Il existe un risque légèrement accru d’infections, en particulier de mycoses génitales, ainsi que d’acidocétoses et d’hypovolémie . «Ceux-ci peuvent devenir cliniquement pertinents, en particulier chez les patients âgés, s’ils prennent également des diurétiques de l’anse», a expliqué S. Fischli. Les SGLT2-I doivent, comme la metformine, être arrêtés en cas de maladie aiguë et dans un contexte périopératoire.
Le GLP-1-RA également en comprimé à avaler
Les GLP-1-RA sont déjà un peu plus anciens parmi les nouveaux antidiabétiques. En Suisse, il existe des préparations qui sont administrées de façon quotidienne (exénatide, liraglutide, lixisénatide) ou hebdomadaire (exénatide LAR, dulaglutide, sémaglutide). Les différentes demi-vies ont également une influence sur l’effet. «Par exemple, les GLP-1-RA à courte durée d’action sont plus susceptibles de provoquer une inhibition de la vidange gastrique et donc d’affecter principalement la glycémie postprandiale, alors que les préparations à longue durée d’action ont un effet plus important sur la glycémie à jeun», a expliqué S. Fischli.
Les GLP-1-RA peuvent également être associés à l’insuline. Certaines associations sont également autorisées à titre officiel. Des associations fixes sont en outre disponibles sur le marché (p.ex. liraglutide + insuline dégludec, lixisénatide + insuline glargine). Le sémaglutide est le seul GLP-1-RA qui peut être administré une fois par semaine et est désormais également approuvé en association avec l’insuline basale. Depuis quelques semaines, le sémaglutide est en outre le premier GLP-1-RA en formulation par voie orale disponible sur le marché. L’efficacité des comprimés est comparable à celle du GLP-1-RA qui peut être appliqué par voie sous-cutanée.
«Les SGLT2-I et les GLP-1-RA, ainsi que la metformine, sont les substances qui sont principalement utilisées aujourd’hui dans le traitement moderne du diabète», a déclaré S. Fischli. Les sulfonylurées ne sont pratiquement plus prescrites. Comme l’insuline, elles sont très efficaces pour abaisser le taux d’HbA1c, mais elles ont des effets secondaires désagréables tels qu’une prise de poids et des hypoglycémies. Les inhibiteurs de la DPP-4 continuent à être fréquemment prescrits. Ils sont comparables aux SGLT2-I en termes de réduction de la glycémie, mais n’ont aucun effet bénéfique sur le poids.
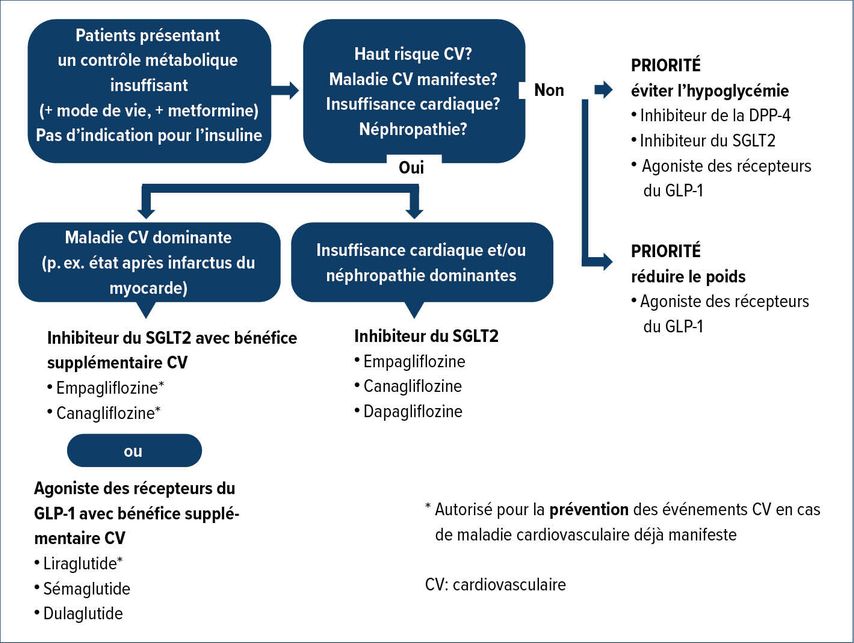
Chez le patient du deuxième exemple de cas, l’insuline n’est pas une option pour l’intensification du traitement à cause du risque de prise de poids. En raison de son risque cardiovasculaire, on choisit un antidiabétique qui a également un effet cardioprotecteur. Les deux SGLT2-I empagliflozine et canagliflozine ainsi que le GLP-1-RA liraglutide entrent en ligne de compte. Ces trois médicaments sont autorisés pour la prévention des événements cardiovasculaires chez les diabétiques de type 2 présentant une maladie cardiovasculaire déjà manifeste (Fig. 1).
Intensification du traitement après les antidiabétiques oraux
Dans les cas de DT2 de longue durée, il arrive que même avec deux ou trois antidiabétiques oraux dosés, la glycémie ne puisse plus être contrôlée de manière adéquate. «Dans le passé, dans cette situation, l’insuline aurait été prescrite automatiquement», selon l’expert. Entre-temps, cependant, un changement de paradigme a eu lieu. Si les patients ne répondent pas aux critères de l’insuline, ils reçoivent désormais dans leur majorité un GLP-1-RA. Ce n’est que lorsque ce dernier est dosé qu’une insuline basale supplémentaire est prescrite. À l’inverse, si un patient répond aux critères de l’insuline, l’insuline basale n’est plus augmentée à partir d’une dose de 0,5U/kgPC, mais est associée à un GLP-1-RA. Comme l’ont montré des études, l’association du GLP-1-RA et de l’insuline basale réduit l’HbA1c davantage que l’insuline seule.7 «En outre, l’association permet d’éviter la prise de poids et d’économiser de l’insuline, ce qui réduit le risque d’hypoglycémie», a déclaré S. Fischli.
Source:
FomF FomF Médecine de premier recours, 18 et 19 septembre 2020, Lucerne (Livestream)
Littérature:
1 Aorda VR et al.: Long-term metformin use and vitamin B12 deficiency in the diabetes prevention program outcomes study. J Clin Endocrinol Metab 2016; 101: 1754-61 2 Maruthur NM et al.: Diabetes medications as monotherapy or metformin-based combination therapy for type 2 diabetes: a systematic review and meta-analysis. Ann intern Med 2016; 164: 740-51 3 Zelniker TA et al.: Cardiac and renal effects of sodium-glucose co-transporter 2 inhibitors in diabetes: JACC state-of-the-art review. J Am Coll Cardiol 2018; 72: 1845-55 4 McMurray JJV et al.: Dapagliflozin in patients with heart failure and reduced ejection fraction. N Engl J Med 2019; 381: 1995-2008 5 Packer M et al.: Cardiovascular and renal outcomes with empagliflozin in heart failure. N Engl J Med 2020; 383: 1413-24 6 Perkovic V et al.: Canagliflozin and renal outcomes in type 2 diabetes and nephropathy. NEJM 2019; 380: 2295-306 7 Eng C et al.: Glucagon-like peptide-1 receptor agonist and basal insulin combination treatment for the management of type 2 diabetes: a systematic review and meta-analysis. Lancet 2014; 384: 2228-34
Quel est le meilleur traitement pour mon patient?
Dans le traitement moderne du diabète, les bénéfices supplémentaires de chacune des préparations individuelles sont utilisés de façon ciblée. En pratique, les trois questions suivantes aident donc à choisir le traitement:
1. Le patient a-t-il besoin d’insuline?
2. Souffre-t-il d’une insuffisance rénale ou d’une néphropathie?
3. Présente-t-il un risque cardiovasculaire élevé, est-il atteint d’une maladie cardiovasculaire ou d’une insuffisance cardiaque?
Das könnte Sie auch interessieren:
Présentations orales sélectionnées
Lors du congrès annuel de la Société suisse d’endocrinologie et de diabétologie (SSED) en novembre 2023, les endocrinologues suisses ont donné un aperçu de leurs nombreuses études. Nous ...
Les innovations numériques transforment la SEP
Les innovations dans le domaine du diagnostic (d’évolution) numérique dans la SEP présentées lors de la conférence annuelle ECTRIMS-ACTRIMS 2023 montrent une multitude d’idées, d’études ...
Verdacht auf berufsbedingtes Asthma: Was muss ich wissen?
Berufsbedingtes Asthma ist die häufigste berufsbedingte Atemwegserkrankung. Die Diagnose hat sowohl für den Patienten als auch für die öffentliche Gesundheit grosse Auswirkungen, die ...