Pas de dépistage sans intervention
Auteur:
Dr méd. Urs Jeker
Leitender Arzt Kardiologie
Luzerner Kantonsspital
Spitalstrasse
6000 Luzern 16
E-mail: urs.jeker@luks.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Dans la recherche de facteurs de risque en matière de prévention médicale, l’évaluation de la consommation de nicotine joue un rôle central. Le sevrage tabagique réduit le risque de nombreux problèmes de santé, notamment les maladies cardiovasculaires, les bronchopneumopathies chroniques obstructives et le cancer. Arrêter de fumer est bénéfique à tout âge. C’est pourquoi le dépistage et l’évaluation de la dépendance à la nicotine ne doivent jamais être réalisés sans motiver, dans le même temps, les individus afin qu’ils se désaccoutument du tabac.
Keypoints
-
Les conséquences de la consommation de tabac sur la santé sont considérables, et ce, dans le monde entier.
-
Les interventions visant à traiter la dépendance à la nicotine permettent de réduire massivement les maladies consécutives au tabagisme, les frais médicaux qui y sont liés ainsi que la mortalité, tout en soulageant le système de santé.
-
L’évaluation de la consommation de tabac et du degré de dépendance est la condition préalable à une intervention ciblée et efficace pour arrêter de fumer.
-
Le conseil professionnel, combiné à un traitement médicamenteux d’accompagnement, est le plus efficace pour arrêter de fumer.
Effets pathogènes de la consommation de tabac
Alors que la nicotine a longtemps été considérée comme un produit d’agrément, ce n’est qu’au cours des dernières décennies que le public a réellement pris conscience du danger qu’elle représente pour la santé. La consommation de tabac est la première cause de mortalité évitable. Le tabagisme est responsable de plus de 7millions de décès par an dans le monde,1 et la tendance est à la hausse. Il réduit l’espérance de vie de 10 ans en moyenne.2 On estime que jusqu’à 50% des fumeurs décèdent d’une maladie liée au tabac.3 En Suisse, l’incidence des trois principales causes de mortalité liées au tabagisme est de 34% pour les maladies cardiovasculaires athérosclérotiques, de 29% pour le cancer du poumon et de 17% pour la BPCO.4 Outre les trois principales conséquences de la maladie, le tabagisme est également un facteur de risque important pour de nombreux autres types de cancer, certaines maladies infectieuses, l’ostéoporose, les troubles de la reproduction chez l’homme et la femme, y compris les complications de la grossesse, les maladies du tractus gastro-intestinal, les maladies des gencives, les maladies ophtalmiques et également les complications postopératoires.5
L’effet pathogène du tabagisme dépend de l’intensité, mais aussi de la durée de l’exposition. Pour le sevrage tabagique, les deux maximes «le plus tôt sera le mieux» et «mieux vaut tard que jamais» sont donc valables. Arrêter de fumer avant l’âge de 40 ans permet de réduire d’environ 90% la mortalité prématurée due au tabac.6
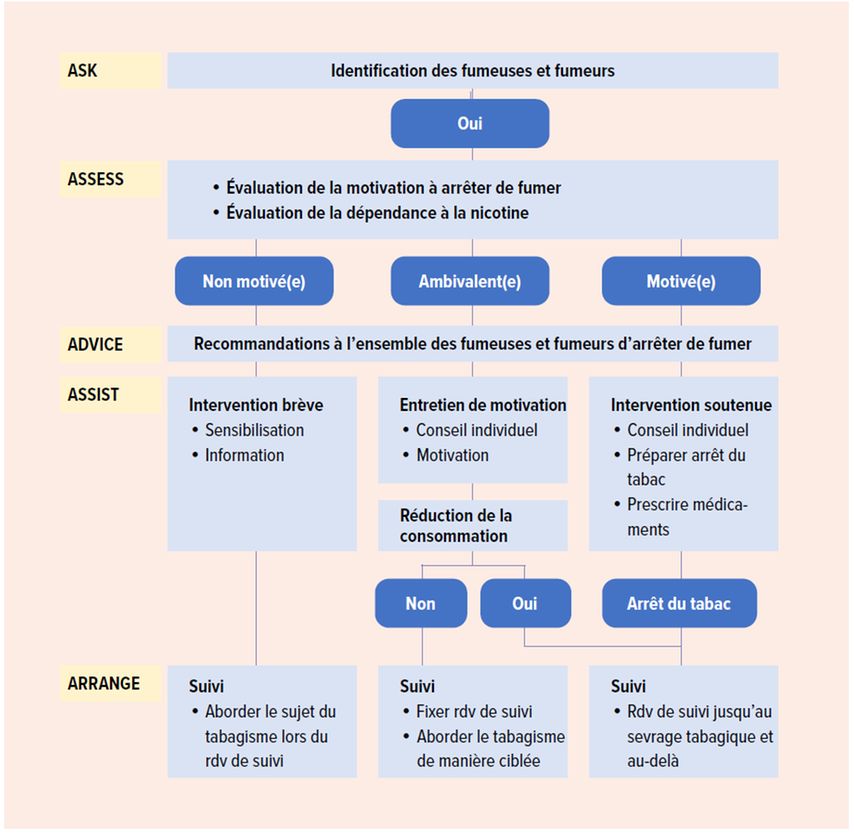
Fig. 1: Interrogez tous les patients sur leurs habitudes tabagiques et motivez les fumeuses et fumeurs, lors de chaque consultation, afin qu’ils arrêtent de fumer
Dépistage et évaluation
Le degré de dépendance particulièrement élevé à la nicotine ainsi que les habitudes et rituels acquis sont les principaux moteurs de la consommation de tabac. Tant les fumeurs sans antécédents que les patients souffrant de maladies associées au tabac bénéficient d’une intervention visant à arrêter de fumer. En raison des conséquences énormes en termes de santé, il convient de toujours interroger les patients sur leurs habitudes tabagiques lors d’un contact médical, et de motiver tous les fumeurs afin d’arrêter de fumer.7
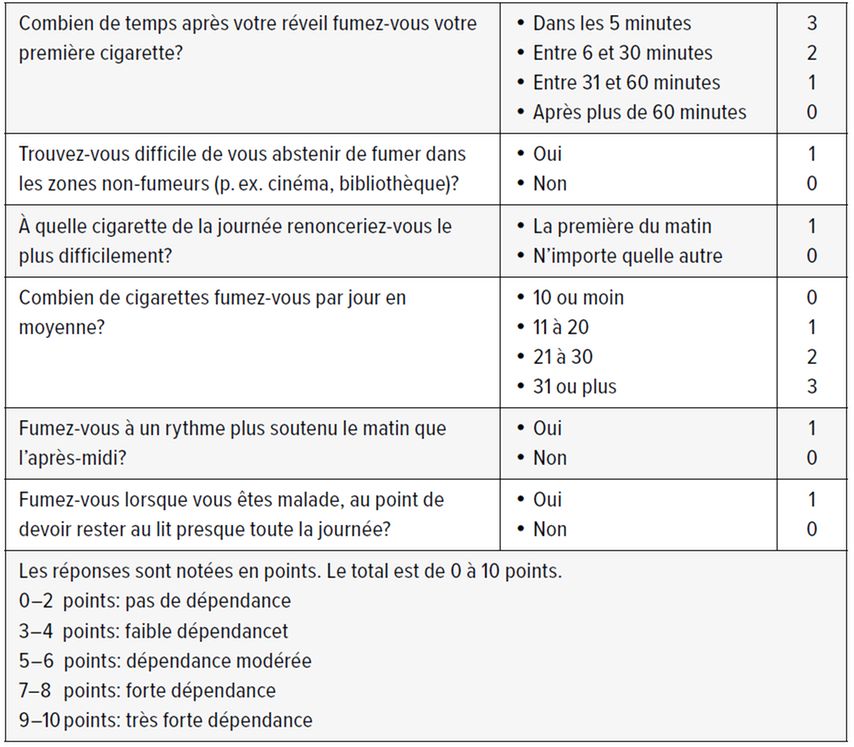
Il est important de déterminer le degré de dépendance à la nicotine à l’aide du test de Fagerström8,9 (Tab. 1) ainsi que le degré de motivation pour une désaccoutumance au tabac. En effet, ces deux facteurs influencent la stratégie de sevrage tabagique et justifient, selon le cas, un traitement médicamenteux d’accompagnement.
Conseil et intervention en faveur du sevrage tabagique
Le concept le plus répandu au niveau international pour le conseil et le soutien au sevrage tabagique repose sur la motivation respective du patient et sur le modèle des 5 A.10,11 Celui-ci comprend cinq étapes pour tous les fumeurs et fumeuses (Fig. 2). Le concept s’appuie sur une forme d’entretien ouverte et motivante visant à induire des changements de comportement. Cette approche peut être appliquée à l’ensemble de la pratique médicale.12 L’identification systématique de tous les fumeurs (ASK) est suivie de la détermination du degré de motivation et de dépendance à la nicotine (ASSESS) ainsi que du conseil visant à l’arrêt du tabagisme (ADVICE). En fonction du degré de motivation, le soutien diffère en termes d’intensité et d’objectif (ASSIST). Une intervention dite brève permet de sensibiliser les fumeurs peu motivés au sujet et de les informer sur les offres de sevrage tabagique. Pour les fumeurs encore ambivalents, un entretien de motivation permet d’apporter un conseil et un soutien individuels afin d’encourager la volonté et d’aider à la prise de décision en faveur d’un sevrage tabagique concret. Dans cette phase, une réduction consciente de la consommation peut favoriser le changement de comportement. Si le degré de motivation est élevé, les fumeurs concernés sont accompagnés dans le cadre d’une intervention approfondie pour se préparer à arrêter de fumer, développer des stratégies comportementales afin de surmonter les symptômes de sevrage et éviter une rechute. Dans cette phase de mise en œuvre, un traitement médicamenteux d’accompagnement limité dans le temps, avec des substances à action centrale comme la varénicline, le bupropion ou encore les substituts nicotiniques, aide dans de nombreux cas à réussir le sevrage tabagique. Les substances mentionnées peuvent également être combinées en fonction de l’ampleur de la dépendance à la nicotine et des symptômes de sevrage. La cinquième étape de conseil (ARRANGE), visant la consolidation, a pour but de fixer des rendez-vous faisant suite à une intervention brève, d’augmenter la disposition à arrêter de fumer lors des suivis si l’attitude est encore ambivalente ou d’éviter autant que possible une rechute après un sevrage tabagique déjà opéré. Pour ce faire, il convient d’identifier et d’aborder au préalable les facteurs de risque d’une nouvelle consommation de tabac (environnement favorable au tabac, symptômes de sevrage, consommation combinée avec de l’alcool, du cannabis, stress, solitude, dépression, prise de poids, etc.).
Très souvent, il est utile que différents spécialistes participent au processus de conseil, par exemple un médecin et un spécialiste non-médecin formé à la désaccoutumance au tabac.13
Pour le succès à long terme, il est important de stabiliser l’abstinence atteinte. La psychoéducation et le renforcement de l’auto-efficacité jouent un rôle important dans la prophylaxie des rechutes. Des entretiens de conseil doivent donc avoir lieu même une fois le sevrage tabagique opéré. Il en va de même pour les personnes ayant récemment arrêté de fumer au moment de l’évaluation.
Intervention pour le sevrage tabagique dans différents groupes cibles
Le tabagisme est l’une des causes de maladies cardiovasculaires qui peuvent être le mieux abordées sur le mode de la prévention. Le sevrage tabagique est donc l’une des mesures les plus efficaces. Outre la prévention primaire, les préventions secondaire et tertiaire revêtent également une grande importance.14
La désaccoutumance au tabac est l’intervention la plus efficace et la seule établie pour réduire la diminution progressive de la capacité pulmonaire en cas de BPCO ou pour baisser le risque de développer une BPCO chez les fumeurs.15 Pour ces raisons, le sevrage tabagique devrait être la priorité absolue dans le traitement de la BPCO.16
Pour réduire le risque de complications postopératoires, les fumeurs devraient absolument arrêter de fumer suffisamment tôt avant une opération – et idéalement ne pas reprendre du tout après. Rien qu’à court terme, cela permet de réduire la morbidité et la mortalité au niveau individuel et, au niveau socio-économique, les coûts liés à un séjour prolongé à l’hôpital, à la convalescence et à la réhospitalisation.17
Cigarette électronique
Des incertitudes subsistent quant aux effets à long terme des cigarettes électroniques sur la santé et quant à leur capacité à aider les consommateurs de tabac individuels à arrêter de fumer.18 Des inquiétudes se font jour sur les effets des cigarettes électroniques sur la prévalence du tabagisme et leur utilisation possible par les jeunes comme porte d’entrée vers la dépendance à la nicotine et la consommation ultérieure de produits du tabac combustibles.19
Dimension économique
Le tabagisme représente une charge financière considérable pour les fumeurs, le système de santé et, au final, la société. Le sevrage tabagique réduit cette charge et diminue directement les coûts de santé causés par le tabagisme.
Comparée à d’autres mesures préventives, la désaccoutumance au tabac est extrêmement rentable.20 Dans le domaine de la prévention cardiovasculaire en particulier, le sevrage tabagique est l’intervention la plus efficace sur le plan économique par rapport au traitement d’autres facteurs de risque sur une période de 30 ans.21
Littérature:
1 WHO report on the global tobacco epidemic 2017 2 Doll R et al.: Mortality in relation to smoking: 50 years’ observations on male British doctors. BMJ 2004; 328: 1519 3 WHO report on the global tobacco epidemic 2011 4 Schweizerisches Gesundheitsobservatorium OBSAN Schweiz 2017, www.obsan.ch 5 Centers for Disease Control and Prevention (CDC): Smoking-attributable mortality, years of potential life lost, and productivity losses--United States, 2000-2004. MMWR Morb Mortal Wkly Rep 2008; 57: 1226-8 6 Jha P et al.: 21st-century hazards of smoking and benefits of cessation in the United States. N Engl J Med 2013; 368: 341-50 7 Krist AH et al.: Interventions for Tobacco Smoking Cessation in Adults, Including Pregnant Persons: US Preventive Services Task Force Recommendation Statement. JAMA 2021; 325: 265-79 8 Heatherton TF et al.: The Fagerström Test for Nicotine Dependence: a revision of the Fagerström Tolerance Questionnaire. Br J Addict 1991; 86: 1119-27 9 Etter JF et al.: Validity of the Fagerström test for nicotine dependence and of the Heaviness of Smoking Index among relatively light smokers. Addiction 1991; 94: 269-81 10 Treating Tobacco Use and Dependence: 2008 Update. Rockville, MD: U.S. Department of Health and Human Services, Public Health Service 11 Supporting smoking cessation: a guide for health professionals. Melbourne: The Royal Australian College of General Practitioners 2011 12 Cornuz J et al.: Conseil médical aux fumeurs et fumeuses. Document de référence pour les médecins. 3e ed., VIVRE SANS TABAC, 2015. https://www.fmh.ch/files/pdf20/Basisdokumentation_aerztliche_rauchstoppberatung_F.pdf 13 Tønnesen P: Smoking cessation and COPD. Eur Respir Rev 2013; 22: 37-43 14 Koalick S et al.: Nikotinabhängigkeit und Tabakprävention. Stuttgart: Kohlhammer, 2022 15 Smoking cessation: a report of the Surgeon General; National Center for Chronic Disease Prevention and Health Promotion (U.S.) 2020 16 Schuurmans M et al.: «Rauchstopp-Behandlung bei COPD-Patienten». Swiss Medical Forum 2015; 15: 1155-8 17 Grønkjær M et al.: Preoperative smoking status and postoperative complications: a systematic review and meta-analysis. Ann Surg 2014; 259: 52-71 18 Eisenberg MJ et al.: Effect of e-Cigarettes Plus Counseling vs Counseling Alone on Smoking Cessation: a Randomized Clinical Trial. JAMA 2020; 324: 1844-54 19 Sindelar JL: Regulating vaping — policies, possibilities, and perils. N Engl J Med 2929; 382: e54 20 Cromwell J et al.: Cost-effectiveness of the clinical practice recommendations in the AHCPR guideline for smoking cessation. Agency for Health Care Policy and Research. JAMA 1997; 278: 1759-66 21 Kahn R et al.: The impact of prevention on reducing the burden of cardiovascular disease. Circulation 2008; 118: 576-85
Das könnte Sie auch interessieren:
Soleil et prévention cardiovasculaire
Il semble que le moment soit venu de réévaluer la situation: alors que le soleil était autrefois surtout connu pour ses bienfaits, il a fait l’objet d’une diabolisation ces dernières ...
Myocardite aiguë et cardiomyopathies inflammatoires
La myocardite aiguë et les cardiomyopathies inflammatoires sont des maladies complexes du myocarde qui nécessitent une classification étiologique et peuvent avoir des conséquences à long ...
Le rôle de l’imagerie dans la sarcoïdose cardiaque
La sarcoïdose cardiaque est une maladie cardiaque inflammatoire rare, mais importante. Le tableau clinique peut être très variable, allant de manifestations subcliniques à une gêne ...