Examens à effectuer chez les femmes en cas de soupçon de syndrome coronarien chronique
Compte-rendu: Regina Scharf, MPH
Redactrice
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En ce qui concerne le tableau clinique du syndrome coronarien chronique, il existe quelques différences cruciales entre les sexes. Une réalité qui n’est pas seulement due à des différences physiopathologiques, mais aussi à la performance limitée des algorithmes diagnostiques et thérapeutiques, comme l’a souligné le PD Dr méd. Matthias Meyer, médecin adjoint à la Clinique de cardiologie de l’Hôpital municipal Triemli, à Zurich, lors de l’Update Refresher Médecine interne.
Si l’on cherche des différences spécifiques à tel ou tel sexe dans le syndrome coronarien chronique (SCC) dans les lignes directrices de l’ESC, il faut chercher loin. On trouve enfin ce que l’on cherche au chapitre 8. On y apprend que les femmes atteintes de SCC présentent plus souvent que les hommes des symptômes atypiques, sont en moyenne plus âgées et souffrent davantage de comorbidités. Et bien qu’elles se soumettent plus souvent à un traitement médical, elles sont examinées et traitées de façon moins agressive par rapport aux hommes. Les différentes caractéristiques des patients ou les différences sur le plan du diagnostic et du traitement signifient-elles que les femmes présentant une coronaropathie ont un pronostic moins favorable? On ne le sait pas clairement. Ce qui est certain, cependant, c’est que le sexe féminin est également nettement sous-représenté dans les études. «Ainsi, les preuves existantes pour le diagnostic et le traitement des femmes atteintes de coronaropathies ne sont pas comparables à celles des hommes», a déclaré le cardiologue.
Des phénotypes distincts chez la femme et l’homme
«Un obstacle consiste dans le fait que lorsque nous examinons les femmes souffrant d’angine de poitrine, nous avons à l’esprit l’image d’une coronaropathie obstructive avec des athéromes qui gênent la circulation», a expliqué le spécialiste. C’est ainsi que les pathologies coronariennes se présentent généralement chez l’homme, et c’est principalement à ce phénotype que les lignes directrices font référence. En revanche, l’ischémie myocardique chez la femme repose bien souvent sur un dysfonctionnement microvasculaire coronarien, qui provoque des troubles thoraciques chroniques et, dans certains cas, des symptômes atypiques tels que des troubles au repos. On pense que le dysfonctionnement microvasculaire est un précurseur de la coronaropathie obstructive, dont la plupart des cas ne surviennent chez les femmes qu’après la septième décennie. Par conséquent, l’athérosclérose obstructive n’a pas nécessairement besoin d’être démontrée pour diagnostiquer un SCC.
Dans l’ensemble, les facteurs de risque de SCC ne diffèrent pas entre les femmes et les hommes. Toutefois, par rapport aux hommes, les changements pathologiques au niveau des artères coronaires se produisent généralement plus tard chez les femmes. La ménopause est une ligne de démarcation importante, avec l’apparition d’une perte de l’effet athéroprotecteur des œstrogènes endogènes et l’apparition de facteurs de risque cardiovasculaire (CV) typiques tels que l’hypertension artérielle, le diabète ou la dyslipidémie. En outre, les femmes souffrent fréquemment de maladies inflammatoires chroniques, telles que la polyarthrite rhumatoïde ou un lupus érythémateux systémique, qui sont associées à un risque CV accru. «L’ensemble des facteurs de risque provoque des changements microvasculaires et un dysfonctionnement endothélial et entraîne une incapacité à augmenter correctement le flux sanguin coronarien à l’effort», selon M. Meyer. Le pronostic de cette ischémie dite myocardique sans sténoses («ischemia with no obstructive coronary arteries», INOCA) est comparable à celui de la maladie coronarienne à 1 vaisseau et a des conséquences économiques similaires à celles de la coronaropathie obstructive. Les diagnostics différentiels de douleurs thoraciques chroniques souvent non spécifiques sont relativement larges et vont de l’hyperthyroïdie à l’anémie en passant par la sténose aortique.
Une ergométrie pathologique ne suffit pas pour poser le diagnostic
Chez les femmes présentant un soupçon de coronaropathie, le bilan commence par une anamnèse et des questions ciblées sur les troubles thoraciques et extrathoraciques et les symptômes qui les accompagnent. L’évaluation des symptômes n’est pas toujours facile, surtout lorsqu’il faut faire vite. «Des études ont montré que les femmes, contrairement aux hommes, qui communiquent généralement de manière directe et simple, décrivent leurs troubles selon une approche davantage axée sur l’affectif et nourrie de plus de détails», selon M. Meyer. Sur la base des antécédents médicaux, il convient ensuite de déterminer la probabilité pré-test (PPT) d’une coronaropathie.
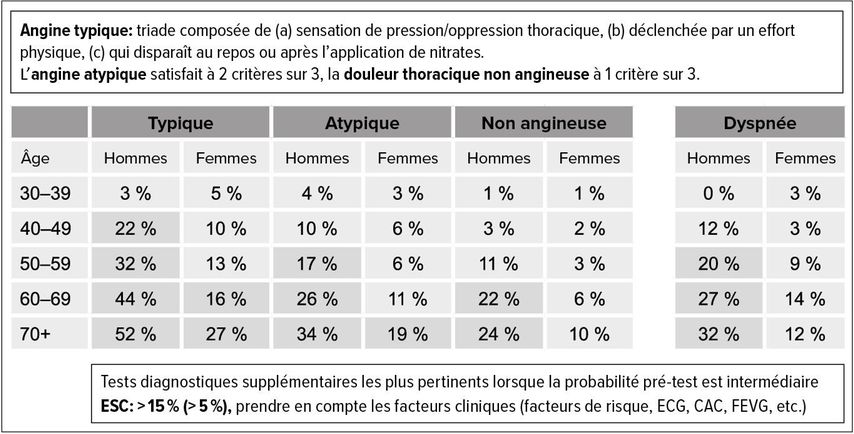
Selon les lignes directrices de l’ESC, les tests diagnostiques supplémentaires sont les plus pertinents lorsque la PPT est intermédiaire (>5–15%). Pour l’évaluation, en plus de l’âge et du sexe, le type de douleurs thoraciques (typiques, atypiques, non angineuses) est utilisé. Toutefois, un coup d’œil sur le tableau montre que la plupart des femmes se qualifient pour des examens plus poussés seulement à partir de ≥70 ans (Fig. 1). Un autre problème est que le type de douleurs thoraciques n’est pas bien corrélé avec une coronaropathie obstructive, selon une étude portant sur env. 6000 femmes. Selon l’expert, le système de l’American Heart Association (AHA), basé principalement sur l’âge, est plus approprié pour évaluer la probabilité pré-test chez les femmes symptomatiques. Selon cette étude, le risque de coronaropathie obstructive est faible jusqu’à 60 ans, moyen jusqu’à 70 ans et élevé par la suite. Pour les femmes présentant plus de trois facteurs de risque CV, des facteurs de risque spécifiquement féminins tels qu’une insuffisance ovarienne ou un cancer du sein traité, ainsi que des comorbidités pertinentes, le risque augmente d’une catégorie.
L’AHA recommande que seules les femmes à faible risque subissent une ergométrie comme test initial non invasif pour écarter la possibilité d’une cardiopathie ischémique. La condition préalable est qu’elles puissent faire suffisamment d’exercice et avoir un ECG normal au repos.1 L’ergométrie fournit des informations importantes, telles que l’aptitude cardiorespiratoire, le schéma de pression artérielle ou la survenance d’arythmies. Cependant, la sensibilité et la spécificité du test sont (encore) plus faibles chez les femmes que chez les hommes, et la probabilité de coronaropathie obstructive est inférieure à 50% en présence d’un résultat pathologique (valeur prédictive positive). «Une ergométrie pathologique seule est donc souvent insuffisante pour diagnostiquer une coronaropathie», selon M. Meyer. Dans ce cas, elle doit donc être suivie d’un test par imagerie.
Le choix du test après un résultat d’ergométrie positif ou incertain dépend du contexte clinique. Des tests anatomiques et fonctionnels non invasifs sont disponibles. La majorité de ces tests sont bien validés pour la recherche d’une coronaropathie obstructive. En revanche, le nombre de tests permettant le diagnostic d’une INOCA est limité et les tests anatomiques tels que le scanner coronarien présentent un risque élevé de passer à côté du diagnostic. Pour la détection du dysfonctionnement microvasculaire, la TEP-TDM avec détermination directe de la réserve de flux coronaire ou, alternativement, des séquences spéciales (pas toujours disponibles) à l’IRM cardiaque ou des mesures hémodynamiques invasives pendant l’angiographie coronaire sont appropriées.
Si l’imagerie fournit des signes de cardiopathie ischémique pertinente, un traitement médical afférent doit être mis en place, suivi d’une coronarographie. Une coronarographie primaire sans test d’imagerie préalable n’est généralement pas recommandée chez les femmes. Dans une étude portant sur plus de 11000 patients présentant un soupçon purement clinique de coronaropathie, l’examen invasif n’a révélé aucune preuve de coronaropathie obstructive chez 65% des femmes.2
Le traitement des facteurs de risque influence les symptômes et la qualité de vie
Le traitement médicamenteux de l’INOCA n’est pas bien étudié. Les bêta-bloquants tels que le nébivolol ou le carvédilol sont recommandés comme traitement de première intention, alternativement également des antagonistes du calcium tels que le vérapamil ou le diltiazem, ainsi que les nitrates à courte durée d’action. La ranolazine ou le nicorandil peuvent être utilisés comme traitement de réserve. La prudence est de mise avec les nitrates à longue durée d’action: non seulement leur effet est insuffisant, mais ils peuvent même aggraver les symptômes – probablement en raison d’un symptôme de vol. En fonction des facteurs de risque CV, une pharmacothérapie de base avec des statines et des inhibiteurs de l’ECA ou des antagonistes des récepteurs de l’AT-II doit être envisagée. Comme l’ont récemment montré les résultats de l’essai CorMicA, le lancement d’un tel traitement de base a entraîné une diminution des symptômes d’angine de poitrine et une amélioration de la qualité de vie chez les patientes symptomatiques incluses, présentant des signes d’ischémie myocardique sans sténose.3
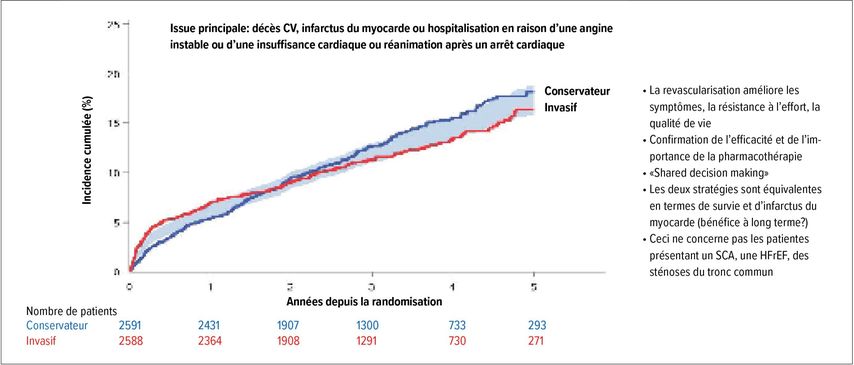
Une étude qui souligne également l’importance de la pharmacothérapie est l’essai Ischemia publié en mars dernier (Fig. 2).4 Cet essai a comparé deux stratégies de traitement chez des patientes et patients atteints de coronaropathie stable sans sténose du tronc commun ou insuffisance cardiaque, mais présentant une ischémie modérée à sévère: le traitement initial invasif par angiographie et, si nécessaire, une revascularisation et une pharmacothérapie supplémentaire, ou une thérapie conservatrice exclusive avec des médicaments, avec la possibilité d’un traitement interventionnel en cas d’échec du traitement. Pendant la période de suivi de 4 ans, il n’y a pas eu de différence en termes de morbidité et de mortalité CV (critère d’évaluation primaire) entre les stratégies de traitement comparées. Cependant, les participantes à l’étude ont davantage bénéficié de la revascularisation que d’une thérapie conservatrice en termes de symptômes, de résistance à l’effort et de qualité de vie.
Fig. 2: Coronaropathie stable avec ischémie documentée: traitement médical (conservateur) ou revascularisation (invasive)?4
Beaucoup de progrès à faire dans le traitement des femmes
La prise en charge à long terme des patients atteints de SCC comprend l’analyse régulière des facteurs de risque et des comorbidités ainsi que le réexamen ou l’ajustement des traitements antihypertenseurs, hypolipidémiants, antithrombotiques et anti-angineux. Selon les directives actuelles, l’échocardiographie de contrôle ou l’ergométrie n’est indiquée que tous les 3 à 5 ans lorsque l’évolution est cliniquement stable.
Cependant, les différences du SCC chez les femmes et les hommes ne sont pas seulement évidentes dans la pathophysiologie et les symptômes, mais aussi dans la prise en charge, comme le démontre une étude australienne. Les femmes atteintes d’une coronaropathie connue avaient moins de chances de recevoir le traitement médicamenteux recommandé et donc moins de chances d’atteindre les objectifs de traitement prévus. Ces différences existent également en Suisse: «Les médicaments hypolipidémiants pour le traitement des coronaropathies, en particulier, sont utilisés moins fréquemment chez les femmes que chez les hommes», a déclaré M. Meyer. «Cependant, le traitement des femmes est parfois plus difficile en raison des effets secondaires plus fréquents», a admis l’expert. La moins bonne tolérance est due, entre autres, à des différences de pharmacocinétique et de pharmacodynamique et, par conséquent, à une moindre ampleur thérapeutique des médicaments chez les femmes. Ce à quoi il faut ajouter que les femmes sont souvent plus âgées que les hommes au début du traitement. Cependant, tant les femmes que les patients âgés sont généralement sous-représentés dans les essais de médicaments.
Source:
FomF – Update Refresher Médecine interne, 23 au 27 juin 2020 (Livestream)
Littérature:
1 Mieres JH et al.: Circulation 2014; 130: 350-79 2 Jespersen L et al.: Eur Heart J 2012; 33: 734-44 3 Ford TJ et al.: JACC Cardiovasc Interv 2020; 13: 33-45 4 Maron DJ et al.: N Engl J Med 2020; 382: 1395-407
Das könnte Sie auch interessieren:
Soleil et prévention cardiovasculaire
Il semble que le moment soit venu de réévaluer la situation: alors que le soleil était autrefois surtout connu pour ses bienfaits, il a fait l’objet d’une diabolisation ces dernières ...
Myocardite aiguë et cardiomyopathies inflammatoires
La myocardite aiguë et les cardiomyopathies inflammatoires sont des maladies complexes du myocarde qui nécessitent une classification étiologique et peuvent avoir des conséquences à long ...
Le rôle de l’imagerie dans la sarcoïdose cardiaque
La sarcoïdose cardiaque est une maladie cardiaque inflammatoire rare, mais importante. Le tableau clinique peut être très variable, allant de manifestations subcliniques à une gêne ...