Diabète et cœur
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le risque cardiovasculaire est sensiblement accru chez les patients atteints de diabète de type 2. Toutefois, l’impact de la glycémie sur la mortalité cardiovasculaire diminue avec l’âge. Dans le cas d’un diabète nouvellement diagnostiqué, un contrôle optimal de la glycémie doit être l’objectif recherché dès le début. En présence d’un diabète de longue date associé à des complications, la valeur cible de l’HbA1c est moins stricte.
Les personnes atteintes de diabète de type 2 (DT2) ont un risque environ 2 fois supérieur de présenter des événements cardiovasculaires (CV) par rapport aux non-diabétiques.1 Comme le montre une analyse du registre suédois du diabète, c’est surtout chez les patients jeunes que la mortalité CV en lien avec la glycémie est nettement plus élevée par rapport aux non-diabétiques.2 «Avec l’âge, l’impact de la glycémie, qui est un déterminant important de la mortalité cardiovasculaire, diminue», a déclaré le Prof. Dr méd. Michael Brändle, de l’Hôpital cantonal de Saint-Gall, lors du Diabetes Update Refresher. Le pronostic des patients atteints de DT2 s’aggrave en présence d’une néphropathie concomitante.2 Le risque de décès dû à un événement CV est à son maximum chez les patients jeunes (<55 ans) atteints d’insuffisance rénale terminale (IRT). Cependant, même en présence de microalbuminurie ou de macroalbuminurie, le risque de décès dû à un événement CV augmente. Les directives de l’ESC recommandent donc également un contrôle de la fonction rénale chez les patients atteints de DT2 afin d’évaluer leur risque CV.3
Diabète et syndrome coronarien aigu
Le taux de recoupement des patients atteints de DT2 et d’un syndrome coronarien aigu (SCA) est élevé. Entre 17 et 25% des patients hospitalisés pour un SCA présentent un DT2 avéré et 22 à 31% ont un diabète jusque-là inconnu. La fréquence d’un métabolisme anormal du glucose chez les patients atteints de SCA et l’impact négatif sur l’issue CV des patients souffrant de coronaropathie sont des motifs importants devant inciter à rechercher un diabète.4 Si le glucose plasmatique dépasse 11,1mmol/l à l’admission, l’HbA1c doit également être déterminée. Dans les autres cas, la glycémie à jeun et l’HbA1c sont déterminées. Autre possibilité: une épreuve d’hyperglycémie provoquée par voie orale (HGPO) avec 75g de glucose peut être réalisée avant la sortie de l’hôpital ou 3 mois après l’événement coronarien. Selon l’American Diabetes Association (ADA), deux résultats de test anormaux sont nécessaires pour diagnostiquer un DT2.5 Depuis peu, un échantillon sanguin suffit pour déterminer le glucose plasmatique et l’HbA1c. Le diagnostic de DT2 est posé lorsque le glucose plasmatique et l’HbA1c dépassent respectivement des valeurs de 7mmol/l ou de 6,5%.
Diabète et insuffisance cardiaque
Les patients atteints de DT2 présentent souvent une insuffisance cardiaque (IC) en raison des séquelles et des complications cardiovasculaires et rénales.6 L’insuffisance cardiaque a un impact négatif sur la survie: en l’absence d’IC, 80% des patients souffrant de DT2 sont encore en vie après 5 ans, contre moins de 25% en cas d’IC manifeste.7
Valeurs glycémiques cibles
Depuis la parution de l’étude UKPDS au tournant du millénaire, on sait que le risque de complications microvasculaires peut être réduit de manière significative par un contrôle intensif de la glycémie en cas de DT2 nouvellement diagnostiqué.8 De surcroît, le suivi post-essai moyen de 8,5 ans a mis en évidence une diminution significative du nombre de complications macrovasculaires. La réduction du risque microvasculaire et macrovasculaire résultant de l’intensification continue du contrôle glycémique chez les patients atteints de DT1 est encore plus marquée qu’en présence de DT2.9 Tous les patients ne tirent pas profit de l’intensification du contrôle glycémique de manière égale. Comme on le sait d’après des études, telles que les études ACCORD, ADVANCE et VADT, l’intensification du contrôle glycémique n’entraîne pas de réduction pertinente du nombre d’événements macrovasculaires en cas de DT2 de longue date et augmente le risque de complications telles que les hypoglycémies.10–12 L’individualisation des objectifs thérapeutiques recommandée aujourd’hui en tient compte: en règle générale, on vise un contrôle glycémique optimal (HbA1c ≤7%) chez les patients ayant un DT2 nouvellement diagnostiqué. Les médicaments utilisés à cet effet ne doivent pas provoquer d’hypoglycémies. En cas de DT2 de longue date associé à des complications, l’HbA1c cible est de 7 à 7,5% tout en évaluant les risques et les avantages du traitement.13,14 Les directives de l’ESC sur le diabète, le prédiabète et les maladies CV vont dans le même sens. Elles recommandent une HbA1c <7% afin de réduire les complications microvasculaires du DT2, mais également pour la prévention primaire des complications macrovasculaires.3 «Dans le cadre de la prévention secondaire des complications cardiovasculaires, l’intensification du contrôle glycémique ne joue pas un rôle aussi important», a déclaré M. Brändle.
Quel antidiabétique?
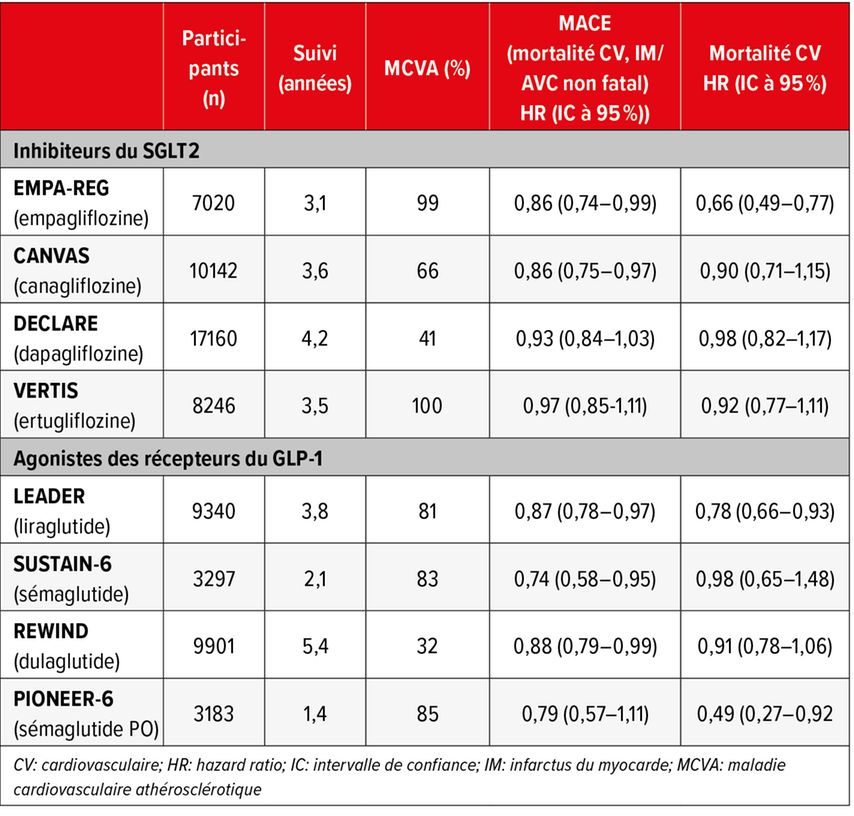
Un traitement antidiabétique par les inhibiteurs du SGLT2 (iSGLT2) et les agonistes des récepteurs du GLP-1 (AR-GLP-1) peut avoir un effet positif sur l’issue CV. Le résumé des études évaluant les critères CV lors de l’administration d’iSGLT2, présenté à la Figure 1, met en évidence qu’un traitement par l’empagliflozine et la canagliflozine induit une réduction significative du MACE en 3 points (décès CV, infarctus du myocarde non fatal ou AVC) contrairement au traitement par la dapagliflozine et l’ertugliflozine.15–18 Parmi les AR-GLP-1, tous les principes actifs, à l’exception du sémaglutide oral, ont induit une réduction significative du MACE en 3 points. Le traitement par le sémaglutide oral a induit une diminution significative des décès CV.19–22 Alors que, du point de vue de l’expert, un traitement par les AR-GLP-1 doit être privilégié en termes de critères CV, les données probantes plaident en faveur d’un traitement par les iSGLT2 en présence d’IC. Les quatre principes actifs ont permis de réduire d’environ 30% le nombre d’hospitalisations liées à l’insuffisance cardiaque dans le cadre des études.15–18 En raison de leurs propriétés protectrices en cas d’IC, les recommandations de traitement par les iSGLT2 ont été étendues aux non-diabétiques. Les résultats des essais contrôlés randomisés sont de plus en plus étayés par des données en situation réelle. Comme l’a montré une analyse du registre national danois des patients diabétiques portant sur plus de 6600 personnes, le risque de complications CV était le plus élevé avec une association de metformine et de sulfonylurées et le plus faible avec une association d’AR-GLP-1.23 L’effet protecteur le plus important sur les trois critères (complications CV, hypoglycémies sévères, mortalité CV) a été obtenu avec une triple association comportant de la metformine, un AR-GLP-1 et un iSGLT2.
Tab. 1: Études ayant évalué les critères cardiovasculaires lors de l’administration d’inhibiteurs du SGLT215–18 et d’agonistes des récepteurs du GLP-119–22
Traitement multifactoriel
La Société suisse d’endocrinologie et de diabétologie (SSED) recommande la metformine en traitement de première intention chez les patients ayant un DFGe >30ml/min. En complément, chez les patients à haut risque CV, un traitement par les AR-GLP-1 ou les iSGLT2 doit être instauré précocement. Chez les patients atteints d’IC et ayant un DFGe >30 à 45ml/min, il est préférable d’utiliser un traitement en association comportant un iSGLT2. Si le DFGe est <30ml/min, la metformine doit être arrêtée et remplacée par un iDPP-4 ou un AR-GLP-1. En cas de déficit en insuline, un traitement par une insuline basale est instauré en premier lieu.14 Si un traitement en association s’avère nécessaire, il faut privilégier un traitement associant un AR-GLP-1 et un iSGLT2. «Cette association a un impact positif sur l’issue cardiorénale, elle entraîne une perte de poids et ne provoque pas d’hypoglycémies», explique M. Brändle. Elle nécessite toutefois une garantie de prise en charge des frais.
Outre le traitement antidiabétique, il ne faut pas oublier de traiter les autres facteurs de risque CV. Les résultats de l’étude Steno-2 ont montré qu’une intensification du traitement permettait de réduire le risque relatif d’événements CV et microvasculaires de plus de 50% par rapport à un traitement conventionnel des facteurs de risque.24 La réduction du risque absolu était de 20% dans le cadre de l’étude.
Source:
FOMF Diabetes Update Refresher, 4 au 6 novembre 2021, Zurich
Littérature:
1 Emerging Risk Factors Collaboration: Lancet 2010; 375: 2215-22 2 Tancredi M et al.: N Engl J Med 2015; 373: 1720-32 3 Cosentino F et al.: Eur Heart J 2020; 41: 255-323 4 Norhammar A et al.: Lancet 2002; 2002; 359: 2140-4 5 American Diabetes Association: Diabetes Care 2019; 42: S13-S28 6 Standl E et al.: Circ Res 2016; 118: 1830-43 7 Bertoni AG et al.: Diab Care 2004; 27: 699-703r 8 UK Prospective Diabetes Study (UKPDS) Group: 1998; 352: 837-53 9 Diabetes Control and Complications Trial Research Group: N Engl J Med 1993; 329: 977-86 10 Action to Control Cardiovascular Risk in Diabetes Study Group: New Engl J Med 2008; 358: 2545-59 11 ADVANCE Collaborative Group: New Engl J Med 2008; 358: 2560-72 12 Duckworth W et al.: New Engl J Med 2009; 360: 129-39 13 Ismail-Beigi F et al.: Ann Intern Med 2011; 154: 554-9 14 SGED-Empfehlungen zur Behandlung von Diabetes mellitus Typ 2. Einsehbar unter: https://www.sgedssed.ch 15 Zinman B et al.: New Engl J Med 2015; 373: 2117-28 16 Neal B et al.: New Engl J Med 2017; 377: 644-57 17 Wiviott SD et al.: New Engl J Med 2019; 380: 347-357 18 Cannon CP et al.: New Engl J Med 2020; 383: 1425-1435 19 Marso SP et al.: New Engl J Med 2016; 375: 311-22 20 Marso SP et al.: New Engl J Med 2016; 375: 1834-1844 21 Gerstein HC et al.: Lancet 2019; 394: 121-130 22 Husain M et al.: New Engl J Med 2019; 381: 841-851 23 Jensen MH et al.: Diab Care 2020; 43: 1209-1218 24 Gaede P et al.: New Engl J Med 2003; 348: 383-93
Das könnte Sie auch interessieren:
Soleil et prévention cardiovasculaire
Il semble que le moment soit venu de réévaluer la situation: alors que le soleil était autrefois surtout connu pour ses bienfaits, il a fait l’objet d’une diabolisation ces dernières ...
Myocardite aiguë et cardiomyopathies inflammatoires
La myocardite aiguë et les cardiomyopathies inflammatoires sont des maladies complexes du myocarde qui nécessitent une classification étiologique et peuvent avoir des conséquences à long ...
Le rôle de l’imagerie dans la sarcoïdose cardiaque
La sarcoïdose cardiaque est une maladie cardiaque inflammatoire rare, mais importante. Le tableau clinique peut être très variable, allant de manifestations subcliniques à une gêne ...